يُعد الورم الميلانيني، والمعروف طبياً باسم (Melanoma)، الشكل الأكثر عدوانية وخطورة من سرطانات الجلد التي تصيب البشر عالمياً.
تشير تقارير مدونة حياة الطبية إلى أن هذا النوع ينشأ تحديداً في الخلايا المسؤولة عن إنتاج الصبغة التي تمنح الجلد لونه الطبيعي.
تكمن خطورة هذه الآفة في قدرتها العالية على الانتشار السريع إلى الأعضاء الحيوية الأخرى إذا لم يتم اكتشافها في مراحلها المبكرة جداً.
ما هو الورم الميلانيني؟
الورم الميلانيني هو نمو سرطاني خبيث يبدأ في الخلايا الصبغية (Melanocytes) الموجودة في الطبقة القاعدية من البشرة، وهو أخطر أنواع سرطان الجلد.
يوضح الباحثون في موقع حياة الطبي أن هذه الخلايا تنتج مادة الميلانين، وعند حدوث طفرات جينية في حمضها النووي، تبدأ في التكاثر العشوائي.
على الرغم من أنه أقل شيوعاً من سرطان الخلايا القاعدية، إلا أن هذا الاضطراب الصبغي يمتلك ميلاً بيولوجياً أكبر للغزو والانتشار الجهازي.
أعراض الورم الميلانيني
تتمثل العلامة الأكثر شيوعاً للإصابة في ظهور شامة جديدة أو حدوث تغيرات ملحوظة في شامة موجودة مسبقاً على سطح الجلد.
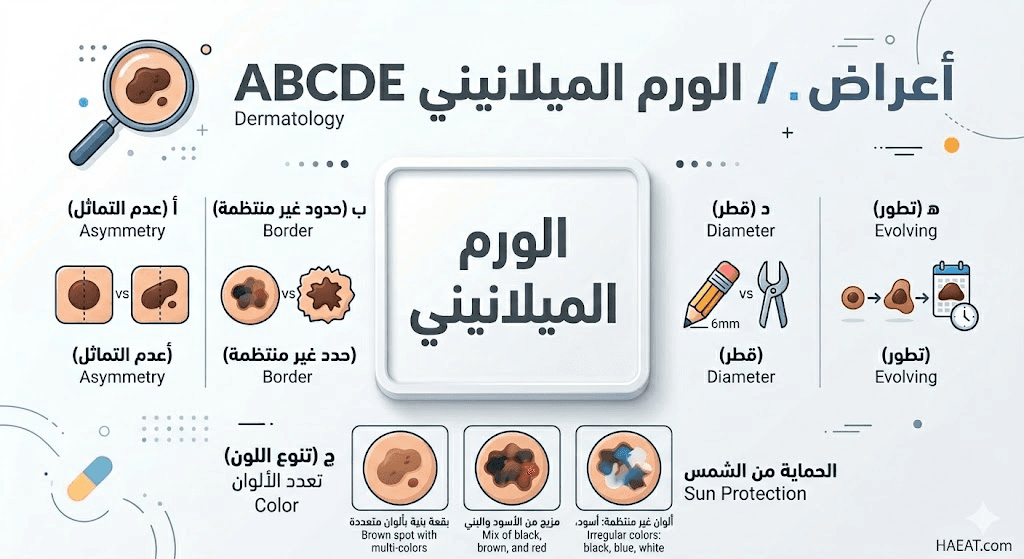
تؤكد الدراسات الصادرة عن الأكاديمية الأمريكية للأمراض الجلدية (AAD) أن تشخيص الورم الميلانيني يعتمد بشكل أساسي على قاعدة “ABCDE” التشخيصية التالية:
- التماثل (Asymmetry): يكون شكل أحد نصفي الشامة أو الآفة الجلدية غير مطابق للنصف الآخر تماماً من حيث المظهر.
- الحدود (Border): تتميز حدود الآفة السرطانية بأنها غير منتظمة، متعرجة، أو ذات حواف غير محددة بوضوح مقارنة بالشامات الحميدة.
- اللون (Color): وجود تباين لوني داخل نفس الشامة، حيث تظهر ظلال من اللون الأسود والبني، وقد تظهر بقع زرقاء أو حمراء.
- القطر (Diameter): غالباً ما يتجاوز حجم الآفة في حالات الورم الميلانيني قطر 6 ملم (حجم ممحاة قلم الرصاص تقريباً).
- التطور (Evolving): أي تغير في الحجم، الشكل، اللون، أو ظهور أعراض جديدة مثل الحكة، النزيف، أو التقشر في المنطقة.
- الآفات تحت الأظافر: ظهور خطوط داكنة أو بقع سوداء تحت أظافر اليدين أو القدمين دون وجود إصابة مسبقة واضحة.
- الميلانوما اللانمشية: وهي نوع نادر يظهر كبقعة وردية أو حمراء تفتقر إلى الصبغة الداكنة، مما يجعل تشخيصها تحدياً سريرياً كبيراً.
- التقرح المستمر: وجود جرح أو قرحة جلدية لا تلتئم رغم استخدام العلاجات الموضعية لفترة تتجاوز الثلاثة أسابيع المتواصلة.
أسباب الورم الميلانيني
ينشأ الورم الميلانيني نتيجة تلف تراكمي في الحمض النووي (DNA) للخلايا الصبغية، مما يؤدي إلى خلل في دورة حياة الخلية ونموها.
يشير الخبراء في موقع HAEAT الطبي إلى أن الأسباب تتنوع بين عوامل بيئية محضة واستعدادات جينية موروثة تزيد من احتمالية التحول الخبيث:
- الأشعة فوق البنفسجية (UV): التعرض المفرط لأشعة الشمس أو استخدام أجهزة التسمير الاصطناعي يُعد المحفز الأول لتلف الروابط الكيميائية داخل الخلايا.
- طفرات جين BRAF: أثبتت الأبحاث أن حوالي 50% من حالات المصابين تحمل طفرة في بروتين BRAF الذي ينظم نمو الخلايا الصبغية.
- التاريخ الوراثي: يلعب الجانب الجيني دوراً محورياً، حيث تزداد المخاطر لدى الأفراد الذين لديهم أقارب من الدرجة الأولى أصيبوا بالمرض سابقاً.
- ضعف الجهاز المناعي: الأفراد الذين يتناولون أدوية مثبطة للمناعة أو يعانون من أمراض مناعية يكونون أكثر عرضة لتطور الخلايا السرطانية الجلدية.
- الحروق الشمسية المتكررة: التعرض لحروق شمسية شديدة (مصحوبة بفقاعات) في مرحلة الطفولة يضاعف احتمالية الإصابة بـ الورم الميلانيني عند البلوغ.
- كثرة الشامات: وجود أكثر من 50 شامة عادية أو وجود شامات غير نمطية (Dysplastic nevi) يزيد من فرص التحول إلى خلايا خبيثة.
- النوع الجلدي: الأفراد ذوو البشرة الفاتحة والشعر الأشقر أو الأحمر هم الأكثر تأثراً بسبب انخفاض مستويات الميلانين الواقي من الإشعاع.
متى تزور الطبيب؟
يجب عدم تجاهل أي تغير جلدي طارئ، حيث أن التدخل المبكر يرفع معدلات النجاة من الورم الميلانيني إلى أكثر من 95% في مراحله الأولى.
توضح مدونة HAEAT الطبية أن هناك معايير محددة تستدعي حجز موعد فوري مع استشاري الأمراض الجلدية لتقييم الحالة نسيجياً:
العلامات التحذيرية عند البالغين
- ظهور “البطة القبيحة” (Ugly Duckling Sign)، وهي شامة تبدو مختلفة تماماً عن باقي الشامات الموجودة في الجسم من حيث الشكل.
- الإحساس بالألم الموضعي أو الوخز المستمر في بقعة جلدية معينة دون وجود سبب ميكانيكي أو التهابي واضح للعيان.
- حدوث نزيف عفوي من شامة قديمة أو خروج إفرازات مائية شفافة منها دون تعرضها لأي كشط أو إصابة مباشرة.
- تغير ملمس الجلد فوق الشامة، حيث يصبح خشناً أو جافاً بشكل مفاجئ أو تظهر عليه قشور صلبة يصعب إزالتها.
المظاهر غير التقليدية عند الأطفال
- على الرغم من ندرته لدى الأطفال، إلا أن الورم الميلانيني قد يظهر كعقدة مرتفعة عن سطح الجلد ذات لون وردي أو مائل للاصفرار.
- النمو السريع جداً لآفة جلدية خلقية (موجودة منذ الولادة) يستوجب فحصاً دقيقاً باستخدام المنظار الجلدي (Dermoscopy) لاستبعاد الخباثة.
- النزيف المتكرر من شامة طفل عند الاحتكاك بالملابس قد يكون مؤشراً على نشاط خلوي غير طبيعي يتطلب خزعة استكشافية فورية.
التحليل الرقمي للآفات الجلدية وتقنيات التصوير المتقدمة
- يُنصح بزيارة المراكز التي توفر تقنية “رسم خرائط الشامات” الرقمية (Total Body Photography) لمراقبة التغيرات المجهرية التي لا ترى بالعين المجردة.
- استخدام الذكاء الاصطناعي في تحليل الصور الجلدية يساعد الأطباء في التمييز بين الآفات الحميدة وحالات الورم الميلانيني بدقة تصل إلى 90%.
- يُعد التصوير المقطعي التماسكي البصري (OCT) وسيلة غير جراحية لتقييم عمق الآفة قبل اتخاذ قرار الاستئصال الجراحي الكامل.
عوامل خطر الإصابة بـ الورم الميلانيني
تتضافر العوامل الوراثية والبيئية لتحديد مدى قابلية الشخص لتطوير الخلايا السرطانية الصبغية في جلده.
تؤكد الأبحاث الصادرة عن معهد السرطان الوطني (NCI) أن فهم هذه العوامل يساعد في وضع خطط وقائية مخصصة لكل فرد للحد من مخاطر الورم الميلانيني:
- البشرة الفاتحة: الأفراد الذين يمتلكون صبغة ميلانين أقل يكونون أكثر عرضة لتلف الحمض النووي الناتج عن الأشعة فوق البنفسجية الضارة.
- التاريخ المرضي الشخصي: إذا أصبت سابقاً بـ الورم الميلانيني أو سرطان الخلايا الحرشفية، فإن احتمالية ظهور آفات جديدة تكون مرتفعة جداً.
- العيش في مناطق مشمسة: سكان المناطق القريبة من خط الاستواء أو المرتفعات الجبلية يتعرضون لجرعات إشعاعية أعلى تسرع من شيخوخة الخلايا.
- ضعف الجهاز المناعي: المرضى الذين خضعوا لزراعة أعضاء أو المصابون بفيروس نقص المناعة البشرية يفتقرون للقدرة الطبيعية على تدمير الخلايا السرطانية الناشئة.
- جفاف الجلد المصطبغ (Xeroderma Pigmentosum): حالة وراثية نادرة تجعل الجلد غير قادر تماماً على إصلاح التلف الناتج عن الضوء، مما يسبب المرض مبكراً.
- العمر والجنس: تزداد معدلات الإصابة بشكل ملحوظ بعد سن الخمسين، مع ملاحظة زيادة في الانتشار لدى الرجال في مناطق الظهر ولدى النساء في الساقين.
مضاعفات الورم الميلانيني
تكمن الخطورة الكبرى في قدرة الخلايا الخبيثة على التسلل عبر الدورة الدموية والجهاز الليمفاوي لتستقر في أعضاء بعيدة عن الجلد.
يشير الأطباء في بوابة HAEAT الطبية إلى أن المضاعفات تتناسب طردياً مع عمق الورم الأصلي (مقياس بريسلو) وسرعة انقسام الخلايا:
- النقائل الليمفاوية: أولى محطات الانتشار تكون عادة في الغدد الليمفاوية القريبة من موقع الورم، مما يسبب تضخماً غير مؤلم في تلك المناطق.
- الانتشار الرئوي: قد يشكو المريض في المراحل المتقدمة من ضيق التنفس أو السعال المزمن نتيجة استقرار الخلايا السرطانية في نسيج الرئة.
- النقائل الدماغية: يُعد الورم الميلانيني من أكثر الأورام ميلاً للانتشار إلى الدماغ، مسبباً صداعاً حاداً، تشنجات، أو تغيرات في الوظائف الإدراكية.
- إصابة الكبد: يؤدي انتشار المرض إلى الكبد لحدوث يرقان (اصفرار الجلد والعينين) وتراكم السوائل في تجويف البطن وفقدان الشهية.
- المضاعفات النفسية: القلق الشديد والاكتئاب الناتج عن صدمة التشخيص والمخاوف المتعلقة بالنتائج التجميلية بعد العمليات الجراحية الواسعة.
الوقاية من الورم الميلانيني
تعتمد الوقاية الأولية بشكل كلي على تقليل التعرض للإشعاع غير المؤين وحماية سلامة الخلايا الصبغية من التحول الخبيث.
تتضمن استراتيجية الحماية الفعالة التي توصي بها مراكز السيطرة على الأمراض والوقاية منها (CDC) النقاط التالية لمنع ظهور الورم الميلانيني:
- تجنب شمس الظهيرة: ينصح بالبقاء في الظل بين الساعة 10 صباحاً و4 مساءً، وهي الفترة التي تكون فيها الأشعة فوق البنفسجية في ذروة قوتها.
- استخدام واقي الشمس الواسع: يجب وضع كريم بتركيبة (Broad-spectrum) وبمعامل حماية (SPF 30) أو أكثر، مع إعادة وضعه كل ساعتين بانتظام.
- الملابس الواقية: ارتداء منسوجات داكنة وكثيفة تغطي الذراعين والساقين، مع قبعات عريضة الحواف ونظارات شمسية تحجب أشعة UVA وUVB.
- مقاطعة أسرة التسمير: تزيد أجهزة التسمير الصناعي من خطر الإصابة بـ الورم الميلانيني بنسبة تصل إلى 75% عند استخدامها قبل سن الثلاثين.
- الفحص الذاتي الشهري: مراقبة كافة مناطق الجسم باستخدام المرآة للكشف عن أي شامات جديدة أو تغيرات في لون الندبات القديمة بشكل دوري.
تشخيص الورم الميلانيني
يبدأ المسار التشخيصي بالفحص السريري الدقيق وينتهي بالتحليل الجيني المتقدم لتحديد الخصائص الجزيئية للورم.
تعتمد دقة تشخيص الورم الميلانيني على تكامل عدة إجراءات طبية يقوم بها فريق متعدد التخصصات لضمان تحديد المرحلة بدقة:
- الفحص بالدرموسكوب: أداة تكبير متطورة تسمح للطبيب برؤية الأنماط الصبغية والهياكل الوعائية التي لا تظهر بالعين المجردة تحت طبقات الجلد.
- الخزعة الاستئصالية (Excisional Biopsy): هي المعيار الذهبي، حيث يتم إزالة الآفة بالكامل مع هامش أمان بسيط لفحصها مخبرياً تحت المجهر.
- خزعة العقدة الليمفاوية الحارسة: إجراء جراحي لتحديد أول عقدة يصب فيها الورم، وهو أمر حيوي لتحديد ما إذا كان السرطان قد بدأ بالانتشار.
- التصوير المقطعي بالإصدار البوزيتروني (PET Scan): يستخدم في الحالات المتقدمة للكشف عن وجود أي نشاط سرطاني في أماكن متفرقة من الجسم.
- الفحوصات المخبرية الجينية: تحليل عينة الورم للبحث عن طفرات محددة مثل BRAF أو NRAS، مما يساعد في اختيار العلاج الموجه المناسب.
علاج الورم الميلانيني
شهد بروتوكول علاج سرطان الجلد الصبغي ثورة حقيقية في العقد الأخير، حيث انتقل التركيز من الجراحة فقط إلى العلاجات البيولوجية المتقدمة.
يهدف علاج الورم الميلانيني إلى استئصال الكتلة الورمية تماماً ومنع عودتها أو انتشارها، وذلك عبر المسارات التالية:
نمط الحياة والرعاية المنزلية
- الالتزام بنظام غذائي غني بمضادات الأكسدة لدعم قدرة الجلد على التعافي بعد الجراحات أو العلاجات الإشعاعية الموضعية.
- العناية الصارمة بمكان الجراحة لمنع العدوى البكتيرية، مع تجنب التعرض المباشر للحرارة أو الضوء في منطقة الاستئصال.
الأدوية والعلاجات التقليدية
علاج البالغين
- يعتمد بشكل رئيسي على الاستئصال الجراحي الواسع (Wide Local Excision) لضمان خلو الحواف من الخلايا السرطانية.
- قد يتضمن البروتوكول استخدام العلاج الكيميائي الموضعي أو الجهازي في حالات نادرة جداً لم تعد تستجيب للعلاجات الحديثة.
علاج الأطفال
- يتم التعامل مع حالات الورم الميلانيني لدى الأطفال بحذر شديد لتقليل الندبات التجميلية والحفاظ على الوظائف العضوية أثناء النمو.
- تركز الخطط العلاجية على الجراحة التحفظية مع متابعة طبية مكثفة جداً نظراً لاختلاف السلوك البيولوجي للأورام في الأعمار الصغيرة.
العلاج المناعي واللقاحات التجريبية
- يعمل العلاج المناعي (مثل مثبطات نقاط التفتيش PD-1) على تنشيط خلايا الجسم الدفاعية لتقوم بمهاجمة وتدمير خلايا الورم الميلانيني ذاتياً.
- تُظهر اللقاحات التجريبية المعتمدة على تقنية mRNA نتائج واعدة في تدريب الجهاز المناعي على التعرف على مستضدات السرطان الفريدة لكل مريض.
العلاج الموجه وطفرات BRAF
- تستهدف هذه الأدوية (مثل Dabrafenib) بروتينات محددة داخل الخلايا السرطانية التي تحمل طفرة BRAF، مما يؤدي إلى انكماش الأورام بسرعة مذهلة.
- يُعد هذا الخيار مثالياً للمرضى الذين يعانون من انتشار جهازي، حيث يوفر استجابة سريعة جداً مقارنة بالعلاجات التقليدية المتاحة سابقاً.

الطب البديل والورم الميلانيني
يجب التأكيد على أن الطب البديل لا يشكل علاجاً أساسياً أو وحيداً، بل هو نهج تكميلي يهدف إلى تحسين جودة حياة المصاب.
تساعد العلاجات التكميلية في تخفيف الآثار الجانبية الناتجة عن علاجات الورم الميلانيني التقليدية مثل التعب والإجهاد النفسي:
- العلاج بالوخز بالإبر: يساهم بشكل فعال في تقليل مستويات الألم المزمن والغثيان المرتبط بالعلاجات الكيميائية أو المناعية المكثفة.
- تقنيات الاسترخاء والتأمل: تساعد ممارسة “اليقظة الذهنية” في خفض مستويات الكورتيزول، مما يعزز استجابة الجهاز المناعي ضد الخلايا السرطانية.
- المكملات العشبية (بحذر): قد تدعم بعض الأعشاب مثل الكركمين صحة الخلايا، ولكن يجب استشارة الطبيب لمنع أي تداخل دوائي مع بروتوكول العلاج.
- العلاج بالتدليك اللمفاوي: إجراء متخصص يساعد في تقليل التورم (الوذمة اللمفية) الذي قد يحدث بعد استئصال الغدد الليمفاوية كجزء من علاج المرض.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع تشخيص الورم الميلانيني تنظيماً دقيقاً للمعلومات والأسئلة لضمان الحصول على أفضل مسار علاجي ممكن.
يعد التحضير الجيد للموعد الطبي خطوة أساسية لتقليل القلق وضمان فهم كافة الخيارات المتاحة للسيطرة على الحالة:
ماذا تفعل قبل الموعد؟
- قم بتدوين كافة التغيرات التي لاحظتها على جلدك، بما في ذلك تاريخ ظهور الآفة وتطور شكلها أو ملمسها.
- جهز قائمة بجميع الأدوية والمكملات الغذائية التي تتناولها، بالإضافة إلى أي تاريخ عائلي للإصابة بسرطانات الجلد أو الأورام الأخرى.
ماذا تتوقع من الطبيب؟
- سيقوم الطبيب بإجراء فحص شامل للجلد من الرأس إلى أخمص القدمين، وقد يستخدم جهاز “الدرموسكوب” لفحص الشامات المشبوهة بعمق.
- قد يطلب الطبيب إجراء خزعة فورية أو يوجهك لإجراء فحوصات تصويرية مثل الرنين المغناطيسي للتأكد من عدم وجود انتشار داخلي.
الاستشارات الجينية وفحص التاريخ العائلي
- قد يقترح الفريق الطبي إجراء اختبارات جينية للبحث عن طفرة CDKN2A، وهي طفرة موروثة تزيد بشكل كبير من خطر الإصابة بـ الورم الميلانيني.
- تساعد الاستشارة الجينية في تقييم المخاطر لبقية أفراد الأسرة ووضع بروتوكول فحص مبكر صارم للأقارب من الدرجة الأولى.
مراحل الشفاء من الورم الميلانيني
تعتمد رحلة التعافي بشكل كلي على المرحلة التي تم فيها اكتشاف المرض ومدى استجابة الجسم للتدخلات الطبية.
يمر مريض الورم الميلانيني بعدة مراحل حيوية تضمن استعادة الصحة ومنع الانتكاس المستقبلي:
- مرحلة ما بعد الجراحة: تركز على التئام الجرح الجراحي ومراقبة علامات العدوى، وتستغرق عادةً من أسبوعين إلى أربعة أسابيع.
- مرحلة العلاج المساعد: قد تشمل تلقي علاجات مناعية لمدة عام كامل لضمان القضاء على أي خلايا ميكروسكوبية متبقية في الجسم.
- المتابعة الدورية الشاملة: تتضمن إجراء فحوصات جلدية كل 3 إلى 6 أشهر في السنوات الخمس الأولى، حيث تكون احتمالية العودة في ذروتها.
- التعافي الوظيفي والجمالي: تشمل عمليات الترميم التجميلي إذا كان الاستئصال واسعاً، بالإضافة إلى الدعم النفسي لاستعادة الثقة بالنفس وصورة الجسد.
الأنواع الشائعة لـ الورم الميلانيني
تختلف أنواع هذا السرطان في سلوكها البيولوجي، ومناطق ظهورها، وسرعة غزوها لطبقات الجلد العميق
تعد معرفة النوع بدقة أمراً حيوياً لتحديد الخطة العلاجية الأنسب لحالة الورم الميلانيني المشخصة:
- الميلانوما ذات الانتشار السطحي: النوع الأكثر شيوعاً، حيث ينمو الورم أفقياً على سطح الجلد لفترة قبل أن يبدأ في الاختراق العمودي.
- الميلانوما العقدية: نوع عدواني جداً ينمو عمودياً منذ البداية، ويظهر كعقدة صلبة داكنة ترتفع بسرعة عن مستوى سطح الجلد.
- النمش الخبيث (Lentigo Maligna): يظهر غالباً في كبار السن وفي المناطق الأكثر تعرضاً للشمس مثل الوجه والرقبة، وينمو ببطء شديد.
- الميلانوما النمشية الطرفية: نوع فريد يظهر في راحة اليدين، باطن القدمين، أو تحت الأظافر، وهو النوع الأكثر انتشاراً بين أصحاب البشرة الداكنة.
التوجهات العالمية والبيانات الإحصائية الحديثة
تشير البيانات العالمية إلى زيادة مطردة في حالات الإصابة السنوية بـ الورم الميلانيني، ولكن مع تحسن ملحوظ في معدلات النجاة.
وفقاً لمنظمة الصحة العالمية، يتم تشخيص أكثر من 300,000 حالة جديدة سنوياً، مع ملاحظة أن التشخيص المبكر يرفع نسبة النجاة لمدة 5 سنوات إلى أكثر من 99%.
التغذية العلاجية ودور مضادات الأكسدة
تلعب التغذية دوراً داعماً في تعزيز كفاءة الجهاز المناعي لمواجهة خلايا الورم الميلانيني والحد من الالتهابات الجهازية.
ينصح بالتركيز على الأطعمة الغنية بالليكوبين (الموجود في الطماطم) والسيلينيوم وفيتامين D، حيث أظهرت بعض الدراسات دورها المحتمل في حماية الخلايا الصبغية من التلف الإشعاعي المتكرر.
التأثير النفسي والاجتماعي للتعايش مع المرض
يواجه المصابون بـ الورم الميلانيني تحديات نفسية تتعلق بالقلق من عودة المرض (Scanxiety) والمخاوف من التعرض للشمس مستقبلاً.
يعد الانضمام لمجموعات الدعم النفسي أمراً جوهرياً لتجاوز صدمة التشخيص، حيث يساعد تبادل الخبرات في تقليل العزلة الاجتماعية وتحسين الحالة المزاجية للمريض.
التقنيات المستقبلية والذكاء الاصطناعي في العلاج
يبشر المستقبل بعصر جديد في علاج الورم الميلانيني يعتمد على “الطب الشخصي” الدقيق جداً.
تتجه الأبحاث الآن نحو استخدام تقنية CRISPR لتعديل الجينات المسببة للسرطان، بالإضافة إلى خوارزميات الذكاء الاصطناعي التي تتنبأ باستجابة المريض لنوع معين من العلاج المناعي قبل البدء فيه.
خرافات شائعة حول الورم الميلانيني
هناك العديد من المفاهيم الخاطئة التي قد تؤدي إلى تأخير التشخيص أو زيادة مخاطر الإصابة بهذا المرض الخطير.
يجب تصحيح هذه الخرافات لضمان نشر الوعي الصحي الصحيح حول الورم الميلانيني بين أفراد المجتمع:
- خرافة: أصحاب البشرة الداكنة لا يصابون بـ الورم الميلانيني. الحقيقة: يصابون به وغالباً ما يُكتشف في مراحل متأخرة وفي أماكن غير تقليدية كباطن القدم.
- خرافة: واقي الشمس يسبب السرطان. الحقيقة: واقي الشمس هو الأداة الأولى المثبتة علمياً للوقاية من تلف الحمض النووي المسبب للأورام.
- خرافة: الشامات التي لا تسبب ألماً هي شامات حميدة. الحقيقة: معظم حالات سرطان الجلد الصبغي في مراحلها الأولى تكون غير مؤلمة تماماً.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء في الرعاية الصحية، نقدم لك هذه النصائح الاحترافية للتعامل مع مخاطر الورم الميلانيني:
- قاعدة الظل: إذا كان ظلك أقصر منك، فأنت في خطر شديد من الأشعة فوق البنفسجية؛ ابحث عن ظل فوراً.
- فحص شريك الحياة: اطلب من شخص قريب فحص المناطق التي لا تراها مثل الظهر وفروة الرأس شهرياً.
- التوثيق بالصور: التقط صوراً عالية الدقة لشاماتك كل 3 أشهر لمقارنة أي تغيرات مجهرية قد تطرأ عليها.
- تجنب التسمير العضوي: حتى التسمير الطبيعي المكثف تحت الشمس هو علامة على تلف الجلد وليس علامة صحة.
أسئلة شائعة
هل الورم الميلانيني وراثي دائماً؟
لا، حوالي 10% فقط من الحالات لها ارتباط جيني وراثي مباشر، بينما ترتبط البقية بالعوامل البيئية ونمط الحياة.
ما هي سرعة انتشار هذا النوع من السرطان؟
يعتبر من أسرع أنواع السرطانات انتشاراً؛ ففي بعض الأنواع مثل “الميلانوما العقدية”، يمكن أن ينتقل للأعضاء الأخرى خلال أشهر قليلة.
هل يمكن الشفاء التام من الورم الميلانيني؟
نعم، إذا تم استئصاله في “المرحلة صفر” أو “المرحلة الأولى”، تكون نسب الشفاء والنجاة طويلة الأمد مرتفعة جداً وتكاد تكون كاملة.
الخاتمة
يظل الورم الميلانيني تحدياً طبياً كبيراً، لكن الوعي بالعلامات التحذيرية والالتزام بسبل الوقاية الصارمة يشكلان حائط الصد الأول ضده. إن التقدم المذهل في العلاجات المناعية والجينية منح آمالاً جديدة للمرضى حتى في المراحل المتقدمة، مما يجعل من هذا المرض حالة يمكن السيطرة عليها وإدارتها بنجاح.
تذكر دائماً أن الفحص السريع لأي شامة مشبوهة قد يكون هو الخط الفاصل بين الشفاء التام والمضاعفات الخطيرة.








