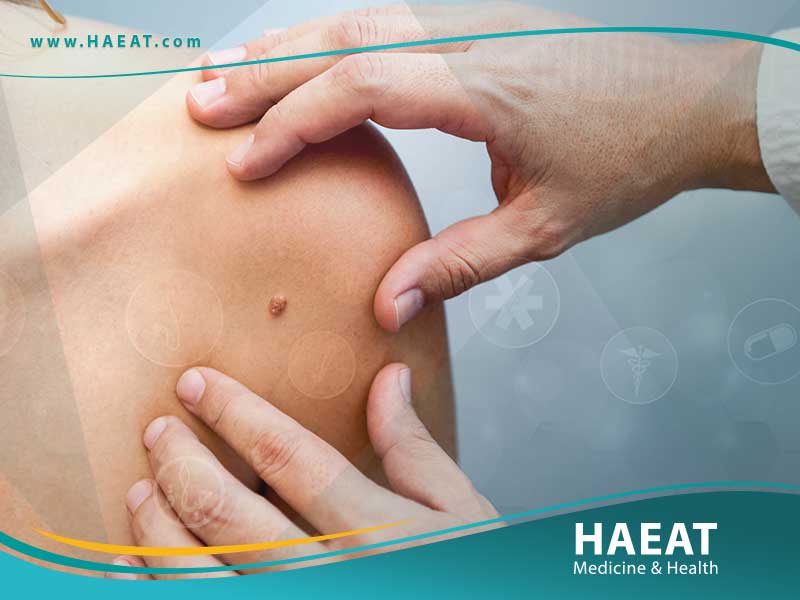
يُعد سرطان الجلد (Skin Cancer) الشكل الأكثر شيوعاً بين جميع أنواع الأورام الخبيثة عالمياً، وينشأ نتيجة حدوث طفرات جينية في الحمض النووي (DNA) لخلايا الجلد، مما يؤدي إلى نموها بشكل خارج عن السيطرة. على الرغم من شيوعه، إلا أنه يتميز بمعدلات شفاء عالية جداً عند اكتشافه مبكراً، وتحديداً قبل انتشاره إلى طبقات الأدمة العميقة أو العقد الليمفاوية.
في مدونة حياة الطبية، نقدم لك هذا الدليل المرجعي العميق الذي يتجاوز النصائح السطحية، لنغوص في الآليات البيولوجية للمرض، والفروقات الدقيقة بين الأنواع المختلفة، واستراتيجيات العلاج الحديثة، مستندين إلى أحدث بروتوكولات الأكاديمية الأمريكية للأمراض الجلدية (AAD) وجمعية السرطان الأمريكية.
ما هو سرطان الجلد؟
سرطان الجلد هو نمو غير طبيعي وغير منضبط لخلايا الجلد، يحدث غالباً -ولكن ليس حصراً- في المناطق المعرضة لأشعة الشمس. تبدأ هذه العملية عندما يتضرر الحمض النووي للخلايا الجلدية، وبدلاً من إصلاح الضرر أو موت الخلية (كما يحدث في الحالة الطبيعية)، تتكاثر هذه الخلايا التالفة بسرعة لتشكل كتلة من الخلايا السرطانية.
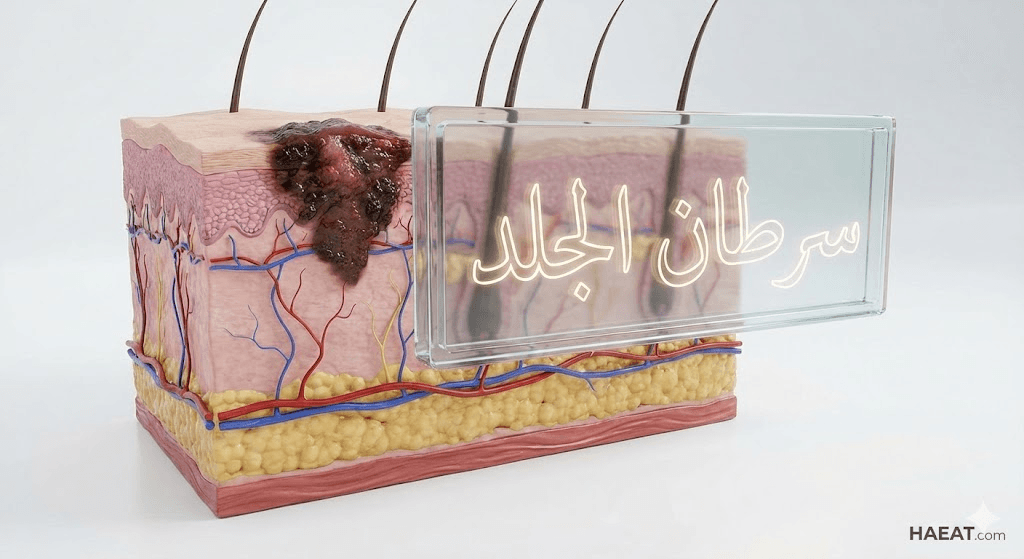
يؤثر هذا المرض بشكل رئيسي على طبقة البشرة (Epidermis)، وهي الطبقة الخارجية للجلد. تعتمد خطورة سرطان الجلد وتصنيفه على نوع الخلايا التي بدأ فيها الورم:
- الخلايا الحرشفية (Squamous cells): تقع تحت السطح الخارجي مباشرة وتعمل كبطانة داخلية للجلد.
- الخلايا القاعدية (Basal cells): توجد أسفل الخلايا الحرشفية وتنتج خلايا جلدية جديدة.
- الخلايا الصبغية (Melanocytes): تقع في الجزء السفلي من البشرة وتنتج الميلانين، وهي المسؤولة عن أخطر أنواع الأورام الجلدية المعروف بـ “الميلانوما”.
ملاحظة هامة: (وفقاً لـ جمعية السرطان الأمريكية ACS، فإن الاكتشاف المبكر للميلانوما يرفع معدل البقاء على قيد الحياة لمدة 5 سنوات إلى 99%، مما يجعل الوعي بالعلامات الأولية خط الدفاع الأول والأقوى).
أعراض سرطان الجلد
تتنوع أعراض سرطان الجلد بشكل كبير بناءً على نوع الخلايا المتأثرة وموقع الإصابة. قد يظهر المرض كشامة متغيرة، جرح لا يلتئم، أو نتوء جلدي غير معتاد.

فيما يلي تفصيل دقيق للأعراض مصنفة حسب الأنواع الرئيسية الثلاثة:
1. أعراض سرطان الخلايا القاعدية (Basal Cell Carcinoma)
يظهر هذا النوع عادةً في المناطق المعرضة للشمس كالرقبة والوجه، وتتضمن علاماته السريرية:
- نتوء لؤلؤي أو شمعي: قد يظهر كبثرة لا تزول، ويكون شفافاً قليلاً بحيث يمكن رؤية الأوعية الدموية الدقيقة داخله.
- آفة مسطحة بلون الجلد أو بنية: تشبه الندبة (Scar-like lesion) دون وجود جرح سابق، وغالباً ما تكون بلون اللحم أو بنية مصفرة.
- قرحة نازفة أو متقشرة: جرح يلتئم ثم يعود للنزيف أو التقشر بشكل دوري، ولا يشفى تماماً لأسابيع.
2. أعراض سرطان الخلايا الحرشفية (Squamous Cell Carcinoma)
يشيع هذا النوع أيضاً في المناطق المعرضة للشمس، وكذلك في الجلد الداكن، وتكون أعراضه أكثر وضوحاً:
- عقدة حمراء صلبة: تورم صغير قاسٍ الملمس ينمو ببطء.
- آفة مسطحة بقشرة حرشفية: بقعة جلدية خشنة ومتقشرة قد تسبب الحكة أو الألم عند اللمس.
- آفات في الأغشية المخاطية: قد يظهر داخل الفم أو على الأعضاء التناسلية كتقرحات حمراء غير قابلة للشفاء.
3. أعراض الميلانوما (Melanoma)
أخطر أنواع الأورام الجلدية، ويمكن أن يتطور داخل شامة موجودة أو يظهر فجأة كبقعة داكنة. نستخدم قاعدة ABCDE لتمييز أعراضه:
- عدم التماثل (Asymmetry): نصف الشامة لا يطابق النصف الآخر.
- الحدود (Border): حواف الشامة غير منتظمة، مشرشرة، أو غير واضحة.
- اللون (Color): تباين الألوان داخل الشامة الواحدة (مزيج من البني، الأسود، وأحياناً الأحمر أو الأزرق).
- القطر (Diameter): غالباً ما يكون حجمها أكبر من 6 ملم (حجم ممحاة قلم الرصاص)، رغم إمكانية تشخيصها وهي أصغر.
- التطور (Evolving): أي تغيير في الحجم، الشكل، اللون، أو ظهور أعراض جديدة كالنزيف أو الحكة.
أنواع أخرى نادرة
- ساركوما كابوزي: تظهر كبقع حمراء أو أرجوانية (شائعة لدى مرضى نقص المناعة).
- سرطان خلايا ميركل: عقيدات صلبة ولامعة بلون اللحم أو الأحمر المزرق، تنمو بسرعة كبيرة.
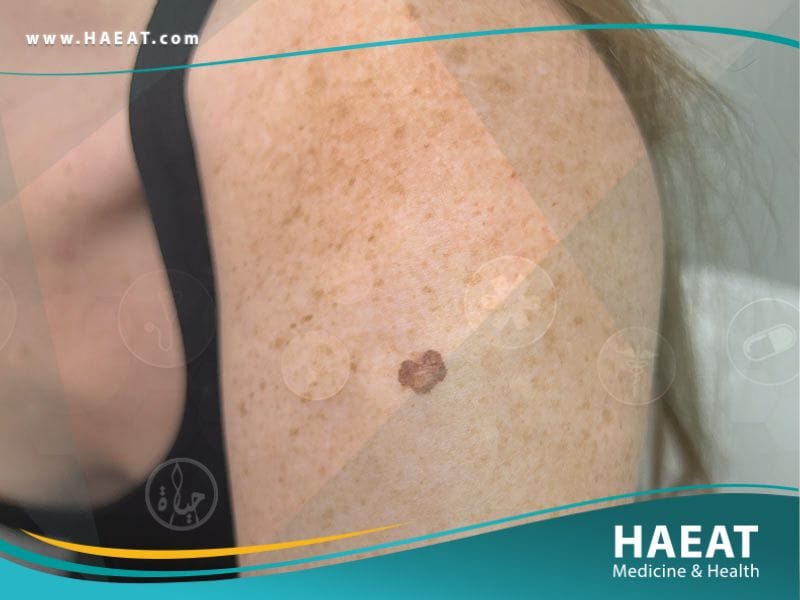
أسباب سرطان الجلد
يعود السبب الجذري للإصابة بـ سرطان الجلد إلى تراكم الطفرات في الحمض النووي للخلايا، مما يعطل الجينات المسؤولة عن تنظيم نمو الخلايا وانقسامها. ورغم أن الآلية الدقيقة قد تختلف، إلا أن المحفزات البيئية والوراثية تلعب الدور الأكبر.
فيما يلي تحليل دقيق للأسباب والعوامل المسببة:
- الأشعة فوق البنفسجية (UV Radiation):
- المسبب الرئيسي لأغلب حالات الأورام الجلدية.
- الأشعة فوق البنفسجية أ (UVA): تخترق الجلد بعمق وتسبب الشيخوخة المبكرة وتثبيط المناعة، مما يمهد الطريق لتلف الخلايا الطويل الأمد.
- الأشعة فوق البنفسجية ب (UVB): تسبب حروق الشمس المباشرة وتدمر الحمض النووي في خلايا البشرة السطحية، وهي السبب الرئيسي لسرطان الخلايا القاعدية والحرشفية.
- أسرة التسمير (Tanning Beds):
- تعتبر مصادر مركزة للأشعة فوق البنفسجية. (وفقاً لـ الأكاديمية الأمريكية للأمراض الجلدية AAD، فإن استخدام أسرة التسمير مرة واحدة فقط قبل سن 35 عاماً يزيد من خطر الإصابة بالميلانوما بنسبة 75%).
- التعرض للمواد الكيميائية السامة:
- التعامل المهني مع الزرنيخ (Arsenic) الموجود في بعض المبيدات الحشرية ومياه الآبار الملوثة يرتبط ارتباطاً وثيقاً بسرطان الجلد غير الميلانيني.
- التعرض لقطران الفحم والبارافين والزيوت الصناعية الثقيلة.
- التهيج المزمن والالتهابات:
- المناطق التي تعرضت لحروق شديدة سابقاً، أو ندبات قديمة، أو قرح جلدية مزمنة، أو مواقع التهاب العظم والنقي (Osteomyelitis) تكون أكثر عرضة لتحول الخلايا فيها إلى نمو سرطاني.
- ضعف الجهاز المناعي:
- المرضى الذين يتناولون أدوية مثبطة للمناعة (بعد زراعة الأعضاء) أو المصابين بفيروس نقص المناعة البشرية (HIV) لديهم قدرة أقل على اكتشاف وتدمير الخلايا السرطانية في مراحلها الأولى.
متى تزور الطبيب؟
إن التوقيت هو العامل الحاسم في علاج سرطان الجلد. لا يجب الانتظار حتى يصبح الألم لا يطاق أو يتغير شكل الجلد بشكل جذري. القاعدة الذهبية هي: “عند الشك، افحص”.
1. عند البالغين
يجب حجز موعد فوري مع طبيب الأمراض الجلدية إذا لاحظت أياً مما يلي:
- تغير في شامة موجودة (وفق قاعدة ABCDE المذكورة سابقاً).
- ظهور نمو جلدي جديد، خاصة إذا كان داكناً أو سريع النمو.
- جرح أو قرحة لا تلتئم خلال أسبوعين إلى ثلاثة أسابيع.
- بقعة جلدية تسبب حكة مستمرة، ألم، قشور، أو نزيف عفوي دون إصابة.
- ظهور خطوط داكنة تحت الأظافر (اليدين أو القدمين) دون التعرض لضربة، حيث قد تكون علامة على “ميلانوما تحت الظفر”.
2. عند الأطفال
على الرغم من أن سرطان الجلد نادر عند الأطفال، إلا أنه ليس مستحيلاً. يجب استشارة الطبيب في الحالات التالية:
- ظهور شامة جديدة تنمو بسرعة وتختلف في الشكل عن باقي شامات الطفل (علامة البطة القبيحة – Ugly Duckling Sign).
- نتوء أحمر أو بلون الجلد ينزف بسهولة ولا يختفي.
- أي آفة جلدية تثير حكة شديدة للطفل أو تنزف بشكل متكرر.
3. دور التطبيب عن بعد (Teledermatology) في الكشف الأولي
في عصر التكنولوجيا الطبية الحديثة، أصبح التطبيب عن بعد خياراً فعالاً للفرز الأولي. تتيح هذه التقنية للمريض إرسال صور عالية الدقة (Dermoscopic images) عبر تطبيقات طبية آمنة إلى أخصائي الجلدية.
- متى تستخدمه؟ إذا كنت تشك في بقعة وتواجه صعوبة في الحصول على موعد قريب، يمكن لهذا الفحص المبدئي تحديد مستوى الخطورة (منخفضة أم عالية) وتوجيهك للإجراء المناسب بسرعة.
- تنبيه: لا يغني هذا الفحص عن الزيارة السريرية والخزعة (Biopsy) لتأكيد التشخيص، ولكنه يسرع عملية اتخاذ القرار الطبي.
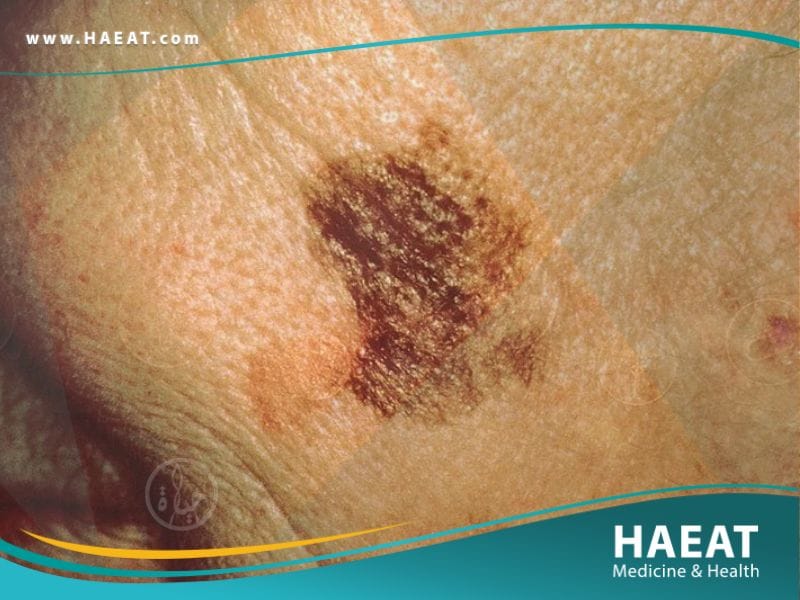
عوامل الخطر للإصابة بـ سرطان الجلد
تتضافر العوامل الوراثية والبيئية لتحديد مدى قابلية الفرد لتطوير الأورام الجلدية، حيث لا يقتصر الخطر على التعرض للشمس فحسب، بل يمتد ليشمل التركيبة الجينية ونمط الحياة.
فيما يلي قائمة مفصلة بالعوامل التي ترفع احتمالية الإصابة بـ سرطان الجلد:
- لون البشرة الفاتح (النمط الضوئي الأول والثاني): الأشخاص ذوو البشرة الفاتحة، الشعر الأشقر أو الأحمر، والعيون الملونة (أزرق أو أخضر) يمتلكون كمية أقل من الميلانين، مما يقلل من حماية الجلد الطبيعية ضد الأشعة فوق البنفسجية الضارة.
- تاريخ من حروق الشمس الشديدة: التعرض لحروق شمس تسببت في ظهور بثور (Blistering sunburns) مرة واحدة أو أكثر في الطفولة أو المراهقة يضاعف خطر الإصابة بالميلانوما لاحقاً في الحياة.
- التعرض المفرط للشمس: قضاء وقت طويل في الشمس دون حماية، خاصة في ساعات الذروة، يؤدي إلى تراكم الضرر في الحمض النووي للخلايا.
- المناخات المشمسة أو المرتفعة: العيش في مناطق ذات مناخ استوائي أو في مرتفعات عالية يزيد من كثافة التعرض للأشعة فوق البنفسجية.
- وجود الشامات (Moles):
- الأشخاص الذين لديهم عدد كبير من الشامات (أكثر من 50 شامة).
- وجود “وحمات خلل التنسج” (Dysplastic nevi)، وهي شامات غير طبيعية تميل لأن تكون أكبر حجماً وغير منتظمة، وتحمل خطراً أعلى للتحول إلى سرطان الجلد.
- الآفات الجلدية قبل السرطانية: وجود “التقرن السفعي” (Actinic Keratoses)، وهي بقع خشنة متقشرة تظهر على الوجه واليدين، قد تتطور إلى سرطان الخلايا الحرشفية إذا لم تُعالج.
- التاريخ العائلي والشخصي: إصابة أحد الوالدين أو الإخوة تزيد الخطر، كما أن إصابة الشخص نفسه سابقاً تجعله عرضة للإصابة مرة أخرى بنسبة مرتفعة.
- التعرض للإشعاع: المرضى الذين خضعوا للعلاج الإشعاعي لعلاج حالات طبية سابقة (مثل حب الشباب الشديد في الماضي أو أورام أخرى) لديهم خطر متزايد في منطقة العلاج.
مضاعفات سرطان الجلد
على الرغم من أن معظم الحالات قابلة للعلاج بنجاح، إلا أن إهمال الأعراض أو التأخر في التشخيص قد يؤدي إلى مضاعفات صحية خطيرة ودائمة.
أبرز المضاعفات المحتملة تشمل:
- الانبثاث (Metastasis): أخطر المضاعفات، حيث تنتشر الخلايا السرطانية (خاصة الميلانوما وسرطان الخلايا الحرشفية المتقدم) من الجلد إلى العقد الليمفاوية والأعضاء الداخلية مثل الرئتين، الكبد، والدماغ، مما يجعل العلاج أكثر تعقيداً ويهدد الحياة.
- التشوه الجسدي والندبات: إزالة الأورام الكبيرة، خاصة في الوجه، قد تتطلب جراحات ترميمية معقدة وتترك ندبات دائمة تؤثر على المظهر والثقة بالنفس.
- تلف الأنسجة العميقة: يمكن لبعض الأنواع، مثل سرطان الخلايا القاعدية، أن تغزو الأنسجة المجاورة بعمق، لتصل إلى العضلات والأعصاب وحتى العظام، مسببة تلفاً وظيفياً في المنطقة المصابة.
- التكرار (Recurrence): حتى بعد العلاج الناجح، هناك احتمالية لعودة الورم في نفس المكان أو في مكان مجاور، مما يستدعي مراقبة طبية مدى الحياة.
- العدوى الثانوية: القرح المفتوحة الناتجة عن الورم أو الجراحة قد تكون مدخلاً للبكتيريا، مما يسبب التهابات تتطلب علاجاً بالمضادات الحيوية.
الوقاية من سرطان الجلد
الوقاية ليست مجرد استخدام واقي الشمس؛ إنها استراتيجية حياة شاملة تهدف لتقليل العبء التراكمي للأشعة الضارة على خلايا البشرة. (وفقاً لـ مؤسسة سرطان الجلد Skin Cancer Foundation، فإن الحماية اليومية من الشمس تقلل خطر الإصابة بسرطان الخلايا الحرشفية بنسبة 40% والميلانوما بنسبة 50%).

إليك البروتوكول الوقائي المتقدم:
- تجنب ساعات الذروة: البقاء في الظل بين الساعة 10 صباحاً و 4 مساءً، حيث تكون الأشعة فوق البنفسجية في أقوى حالاتها.
- استخدام واقي الشمس الواسع الطيف (Broad-spectrum):
- استخدم منتجاً يحمي من الأشعة (UVA) و (UVB) بمعامل حماية (SPF) لا يقل عن 30.
- ضعه قبل الخروج بـ 15 دقيقة، وأعد وضعه كل ساعتين، أو مباشرة بعد السباحة والتعرق.
- ارتداء الملابس الواقية: الاعتماد على الملابس المنسوجة بكثافة، والقبعات عريضة الحواف، والنظارات الشمسية التي تحجب 99-100% من الأشعة فوق البنفسجية. يُفضل البحث عن ملابس تحمل تصنيف عامل الحماية من الأشعة فوق البنفسجية (UPF).
- تجنب أسرة التسمير تماماً: لا يوجد “تسمير آمن”. البديل الآمن هو استخدام بخاخات التسمير أو المستحضرات التجميلية مع الاستمرار في استخدام واقي الشمس.
- الحذر من الأدوية المحسسة للشمس: بعض المضادات الحيوية (مثل التتراسيكلين) وأدوية القلب ومضادات الاكتئاب تجعل الجلد أكثر حساسية للحروق، مما يستدعي حماية إضافية.
- الفحص الذاتي الشهري: تفحص جسمك بالكامل أمام المرآة للبحث عن أي تغييرات، ولا تنسَ المناطق الخفية مثل بين أصابع القدمين، وباطن القدم، وفروة الرأس.
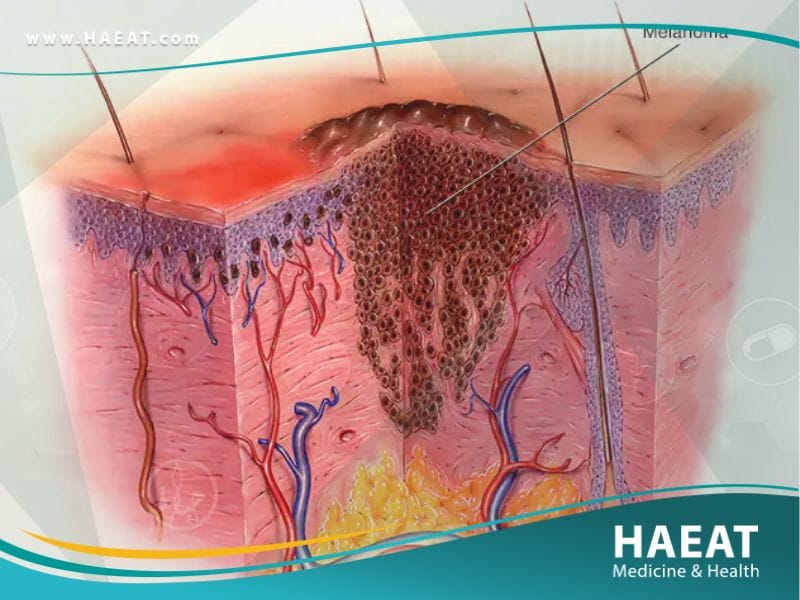
تشخيص سرطان الجلد
يبدأ التشخيص الدقيق بتقييم سريري شامل، يليه إجراءات مخبرية لتأكيد نوع الورم وعمقه، وهو ما يحدد خطة العلاج اللاحقة.
تتضمن خطوات التشخيص ما يلي:
- الفحص الجسدي وتنظير الجلد (Dermoscopy): يستخدم الطبيب جهازاً مكبراً خاصاً (Dermatoscope) لفحص الآفات المشبوهة بدقة، مما يسمح برؤية الهياكل الصبغية والأوعية الدموية غير المرئية بالعين المجردة.
- الخزعة الجلدية (Skin Biopsy): هي المعيار الذهبي للتشخيص. يتم أخذ عينة من النسيج المشبوه لفحصها تحت المجهر. تختلف أنواع الخزعة حسب الحالة:
- خزعة الكشط (Shave biopsy): لكشط الطبقة العليا من الجلد (للأورام السطحية).
- الخزعة بالمقراض (Punch biopsy): استخدام أداة دائرية لأخذ عينة أعمق تشمل جميع طبقات الجلد.
- الخزعة الاستئصالية (Excisional biopsy): إزالة الآفة بالكامل مع هامش من الجلد السليم حولها (مفضلة عند الشك في الميلانوما).
- تحديد المرحلة (Staging): في حال تأكيد الإصابة بالميلانوما أو أنواع متقدمة أخرى، قد يطلب الطبيب فحوصات تصويرية (CT scan, MRI) أو خزعة العقدة الليمفاوية الحارسة (Sentinel lymph node biopsy) لتحديد ما إذا كان سرطان الجلد قد انتشر.
علاج سرطان الجلد
يعتمد علاج سرطان الجلد بشكل كلي على نوع الورم، حجمه، عمقه، وموقعه، بالإضافة إلى الحالة الصحية العامة للمريض. تتراوح الخيارات من الإجراءات المكتبية البسيطة إلى الجراحات المعقدة والعلاجات الدوائية المتقدمة.
أولاً: تغييرات نمط الحياة والعناية المنزلية
بعد التشخيص والعلاج، يصبح نمط الحياة جزءاً من خطة التعافي ومنع التكرار:
- العناية بالجروح: الحفاظ على نظافة موقع الجراحة وتغيير الضمادات بانتظام لتقليل الندبات ومنع العدوى.
- الحماية الصارمة: المنطقة المعالجة تكون أكثر حساسية للشمس؛ لذا يجب تغطيتها تماماً أو استخدام واقي شمس بتركيبة معدنية (Zinc Oxide) بعد التئام الجرح.
ثانياً: الإجراءات الطبية والجراحية (للبالغين)
هذه هي العلاجات الأساسية لإزالة الأورام الجلدية:
- التجميد (Cryotherapy): استخدام النيتروجين السائل لتجميد وتدمير الخلايا السرطانية في المراحل المبكرة جداً (مثل التقرن السفعي أو السرطانات السطحية الصغيرة).
- الكشط والتجفيف الكهربائي (C&E): كشط الورم بأداة حادة (Mcurette) ثم استخدام إبرة كهربائية لحرق قاعدة الورم ووقف النزيف وقتل أي خلايا متبقية.
- الاستئصال الجراحي (Excisional Surgery): قص الورم مع هامش أمان من الجلد السليم وخياطة الجرح. هذا هو العلاج القياسي لمعظم أنواع سرطان الجلد.
- جراحة موس المجهرية (Mohs Micrographic Surgery):
- تعتبر الخيار الأفضل والأكثر دقة للأورام الموجودة في الوجه، الأذنين، أو الأنف، وللأورام المتكررة.
- يقوم الجراح بإزالة طبقة رقيقة من الجلد وفحصها فوراً تحت المجهر أثناء وجود المريض، ويكرر العملية طبقة تلو الأخرى حتى يتأكد من خلو الحواف تماماً من السرطان. هذه التقنية تحافظ على أكبر قدر ممكن من الأنسجة السليمة وتقلل التشوهات.
- العلاج الإشعاعي (Radiation Therapy): يُستخدم عندما تكون الجراحة غير ممكنة، أو كعلاج مساعد بعد الجراحة لقتل أي خلايا متبقية.
(تنويه خاص للأطفال)
في الحالات النادرة لإصابة الأطفال، يتم الاعتماد غالباً على الاستئصال الجراحي المباشر تحت التخدير الموضعي أو العام لضمان الراحة، مع تجنب العلاج الإشعاعي قدر الإمكان لتفادي الآثار الجانبية طويلة الأمد على النمو.
ثالثاً: العلاج المناعي (Immunotherapy)
يمثل هذا النوع ثورة في علاج سرطان الجلد المتقدم (خاصة الميلانوما المنتشرة). بدلاً من مهاجمة السرطان مباشرة، تعمل هذه الأدوية على “تدريب” جهاز المناعة ليتعرف على الخلايا السرطانية ويهاجمها.
- مثبطات نقاط التفتيش (Checkpoint Inhibitors): مثل أدوية (Pembrolizumab) و (Nivolumab)، التي تمنع الخلايا السرطانية من إرسال إشارات خادعة توقف هجوم الجهاز المناعي، مما يسمح للخلايا التائية (T-cells) بتدمير الورم بفعالية.
رابعا”: العلاج الضوئي الديناميكي (PDT)
خيار غير جراحي فعال لعلاج السرطانات السطحية والآفات ما قبل السرطانية.
- الآلية: يتم وضع دواء سائل حساس للضوء على الجلد وتركه لفترة لتمتصه الخلايا السرطانية، ثم يتم تسليط ضوء خاص (أزرق أو أحمر) لتنشيط الدواء، مما يؤدي إلى تدمير الخلايا المستهدفة مع الحد الأدنى من الضرر للأنسجة السليمة المحيطة.
الطب البديل وسرطان الجلد
عند الحديث عن سرطان الجلد، يجب الحذر الشديد من العلاجات البديلة التي تدعي “الشفاء” دون تدخل طبي، حيث أن استخدام وصفات غير مثبتة (مثل المراهم الحارقة أو ما يعرف بـ Black Salve) قد يؤدي إلى تشوهات دائمة وفشل في إزالة الورم. ومع ذلك، يمكن لبعض الممارسات التكميلية أن تدعم صحة الجلد وتقلل من خطر التكرار، شريطة أن تكون تحت إشراف طبي:
- فيتامين B3 (النيكوتيناميد): (وفقاً لدراسة نشرت في New England Journal of Medicine)، أثبت تناول مكملات النيكوتيناميد بجرعات محددة فعالية في تقليل معدل ظهور سرطانات الجلد غير الميلانينية الجديدة بنسبة 23% لدى الأشخاص المعرضين لخطر عالٍ.
- مضادات الأكسدة الغذائية: التركيز على نظام غذائي غني بالبيتا كاروتين، الليكوبين، والشاي الأخضر قد يعزز دفاعات الجلد ضد الأضرار التأكسدية الناتجة عن الأشعة فوق البنفسجية، ولكنه لا يغني عن واقي الشمس.
- السيلينيوم: تشير بعض الأبحاث إلى دوره المحتمل في دعم المناعة، ولكن يجب ضبط الجرعات بدقة لتجنب السمية.
الاستعداد لموعدك مع الطبيب
زيارة طبيب الأمراض الجلدية لتقييم آفة مشبوهة قد تكون مثيرة للقلق. التحضير الجيد يساعدك في استغلال وقت الزيارة للحصول على أدق تشخيص.
ما يمكنك فعله
- إزالة طلاء الأظافر والمكياج: يجب أن يكون الجلد والأظافر نظيفة تماماً للسماح بفحص شامل.
- تجهيز التاريخ الطبي: قائمة بجميع الأدوية، وتاريخ التعرض للشمس، وأي حالات سابقة في العائلة.
- تحديد موقع الآفات: استخدم قلماً لتحديد البقع التي تقلقك حتى لا تنسى عرضها على الطبيب.
التوثيق الفوتوغرافي المتسلسل
قبل موعدك، قم بتصوير الآفة المشبوهة بجانب مسطرة لتوضيح الحجم، وكرر التصوير كل أسبوع إذا كان الموعد بعيداً. قدم هذه السلسلة الزمنية للطبيب؛ فهي تقدم دليلاً قاطعاً على سرعة التطور (Evolution) الذي يعد مؤشراً حيوياً لتشخيص الميلانوما العدوانية.
مراحل الشفاء من سرطان الجلد
تختلف فترة التعافي بناءً على نوع الإجراء الجراحي وعمق الورم. إليك الجدول الزمني المتوقع:
- بعد الخزعة أو الكشط (1-2 أسبوع): تتكون قشرة صغيرة تسقط تلقائياً، تاركة بقعة وردية تتلاشى تدريجياً.
- بعد الاستئصال الجراحي البسيط (2-3 أسابيع): يتطلب الجرح عناية يومية، وتتم إزالة الغرز عادة بعد 7-14 يوماً حسب الموقع (الوجه يشفى أسرع من الساقين).
- بعد جراحة موس أو الترقيع الجلدي (4-8 أسابيع): قد يستغرق الالتئام التام وقتاً أطول، مع الحاجة إلى مساج للندبة بعد إزالة الغرز لتحسين مظهرها ومرونتها.
- التعافي طويل الأمد (أشهر إلى سنة): يستمر الجلد في إعادة تشكيل نفسه، ويتحسن مظهر الندبات تدريجياً، مع ضرورة حمايتها المطلقة من الشمس لمنع التصبغ الدائم.
الأنواع الشائعة لـ سرطان الجلد (تصنيف معمق)
لفهم سلوك المرض، يجب التمييز بين الفئات البيولوجية للورم:
- سرطانات الجلد غير الميلانينية (Non-Melanoma Skin Cancer):
- تشمل سرطان الخلايا القاعدية (BCC) وسرطان الخلايا الحرشفية (SCC).
- الأكثر شيوعاً والأقل فتكاً.
- نادراً ما تنتشر (خاصة القاعدية)، وتنمو موضعياً مسببة تلفاً للأنسجة المحيطة.
- الميلانوما (Melanoma):
- أقل شيوعاً (حوالي 1% من الحالات) ولكنها مسؤولة عن غالبية الوفيات المرتبطة بسرطان الجلد.
- تتميز بقدرة عالية وسريعة على اختراق الأوعية الدموية والليمفاوية والانتشار لأعضاء بعيدة.
- سرطان خلايا ميركل (Merkel Cell Carcinoma):
- نادر جداً وعدواني للغاية.
- يظهر غالباً كعقدة صلبة غير مؤلمة بلون اللحم أو الأحمر، وينتشر بسرعة تفوق الميلانوما أحياناً.
العلاقة بين مقياس “فيتزباتريك” وسرطان الجلد
يصنف مقياس فيتزباتريك (Fitzpatrick scale) أنواع البشرة إلى 6 درجات بناءً على تفاعلها مع الشمس، وهو مؤشر أساسي لتقييم خطر الإصابة بـ سرطان الجلد:
- النوع 1 و 2 (بشرة شاحبة جداً): تحترق دائماً ولا تسمر أبداً. الخطر: مرتفع جداً.
- النوع 3 و 4 (بشرة حنطية إلى زيتونية): تحترق أحياناً وتسمر بسهولة. الخطر: متوسط (عرضة للميلانوما الخفية).
- النوع 5 و 6 (بشرة داكنة إلى سوداء): لا تحترق عادةً. الخطر: منخفض ولكن خطير؛ لأن التشخيص غالباً ما يتأخر حتى مراحل متقدمة، وتظهر الأورام في أماكن غير متوقعة مثل باطن القدم والأظافر (Acral lentiginous melanoma).
واقيات الشمس: الفيزيائية مقابل الكيميائية
للوقاية الفعالة من سرطان الجلد، يجب اختيار النوع المناسب:
- الواقيات الفيزيائية (المعدنية):
- المكونات: أكسيد الزنك أو ثاني أكسيد التيتانيوم.
- الآلية: تشكل درعاً عاكساً على سطح الجلد يصد الأشعة فوراً.
- الأفضلية: هي الخيار الأفضل للأطفال وللبشرة الحساسة، وتوفر حماية فورية وواسعة الطيف.
- الواقيات الكيميائية:
- المكونات: أفوبنزون، أوكسيبنزون.
- الآلية: تمتص الأشعة وتحولها لحرارة.
- ملاحظة: تحتاج 20 دقيقة لتبدأ بالعمل، ويفضل تجنب الأنواع المحتوية على مواد قد تسبب اضطرابات هرمونية إذا كان ذلك متاحاً.
الدعم النفسي والتعايش بعد التشخيص
تتجاوز آثار سرطان الجلد الجانب الجسدي. يعاني العديد من المرضى مما يسمى بـ “قلق الفحص” (Scanxiety) قبل مواعيد المتابعة الدورية. كما أن وجود ندبات في مناطق ظاهرة كالوجه قد يؤثر سلباً على صورة الجسد والثقة بالنفس.
- نصيحة هامة: الانضمام لمجموعات دعم أو التحدث مع أخصائي نفسي حول استراتيجيات التأقلم لا يقل أهمية عن العلاج الجراحي، خاصة في الحالات التي تتطلب جراحات ترميمية.
خطوات الفحص الذاتي للجلد (الدليل العملي)
لإجراء فحص فعال، قف أمام مرآة طويلة واستخدم مرآة يد صغيرة للمناطق الصعبة، واتبع التسلسل التالي:
- الوجه والرقبة: افحص الأنف، الشفاه، وداخل الفم، ولا تنسَ الأذنين (خلفهما وداخلهما).
- فروة الرأس: استخدم مشطاً ومجفف شعر لتفريق الشعر وفحص الفروة كاملة (اطلب مساعدة إن أمكن).
- اليدين: افحص الكفين، وظهر اليدين، وبين الأصابع، وتحت الأظافر بدقة.
- الجذع: افحص الصدر والبطن، وارفع ذراعيك لفحص الإبطين والجانبين.
- الظهر: استخدم المرآة اليدوية لتعكس صورة ظهرك على المرآة الكبيرة.
- المنطقة السفلية: افحص الأرداف، الأعضاء التناسلية، والساقين وصولاً لباطن القدمين وبين أصابع القدم.
خرافات شائعة حول سرطان الجلد
- خرافة: “أصحاب البشرة السمراء لا يصابون بالسرطان”.
- الحقيقة: يصابون بنسب أقل، لكن معدلات الوفاة لديهم أعلى بسبب التشخيص المتأخر. (المغني الشهير بوب مارلي توفي بسبب ميلانوما تحت ظفر القدم).
- خرافة: “سريري التسمير آمن لأنه يعطي أساساً للتسمير (Base tan)”.
- الحقيقة: أي تغيير في لون الجلد هو دليل على تضرر الحمض النووي. أسرة التسمير مصنفة كمسرطن بشري من الدرجة الأولى.
- خرافة: “واقي الشمس يمنع الجسم من إنتاج فيتامين د”.
- الحقيقة: الاستخدام الطبيعي لواقي الشمس لا يمنع إنتاج فيتامين د بالكامل، ويمكن الحصول على الفيتامين من المصادر الغذائية والمكملات بأمان أكبر من التعرض للحروق.
نصائح ذهبية من “مدونة حياة الطبية” 💡
- قاعدة الظل: إذا كان ظلك أقصر منك، فالشمس في أقوى حالاتها (خطر عالٍ للأشعة فوق البنفسجية)؛ ابحث عن مأوى فوراً.
- النوافذ لا تحمي: زجاج السيارات والمنازل يحجب الأشعة (UVB) لكنه يمرر الأشعة (UVA) المسببة للشيخوخة والسرطان. فكر في تركيب أفلام حماية شفافة للنوافذ (Window tint) تحجب 99% من الأشعة.
- الذاكرة الجلدية: الجلد لا ينسى الحروق. الضرر تراكمي، لذا ابدأ حماية أطفالك اليوم، فـ 80% من التعرض للشمس يحدث قبل سن الـ 18.
- قاعدة الجرعة: ضع كمية وفيرة من واقي الشمس (مقدار ملعقة شاي للوجه، وكوب صغير للجسم كامل). الرشات الخفيفة لا توفر الحماية المكتوبة على العبوة.
أسئلة شائعة
هل سرطان الجلد يسبب ألماً؟
في المراحل المبكرة، غالباً لا يكون مؤلماً. ومع ذلك، قد تسبب بعض الآفات حكة، ألماً عند اللمس، أو شعوراً بالوخز، خاصة سرطان الخلايا الحرشفية.
هل سرطان الجلد وراثي؟
نعم، تلعب الوراثة دوراً، خاصة في الميلانوما. وجود أقارب من الدرجة الأولى مصابين يرفع الخطر، وهناك متلازمات جينية نادرة تجعل العائلات أكثر عرضة للإصابة.
كم من الوقت يستغرق تطور سرطان الجلد؟
يختلف الأمر بشدة. الميلانوما قد تتطور وتنتشر في غضون أشهر، بينما سرطان الخلايا القاعدية قد ينمو ببطء شديد على مدار سنوات قبل أن يصبح ملحوظاً.
هل يمكن علاج سرطان الجلد بالمراهم فقط؟
نعم، ولكن فقط للأنواع السطحية جداً وغير الميلانينية (مثل سرطان الخلايا القاعدية السطحي) وتحت إشراف طبي صارم باستخدام كريمات العلاج المناعي الموضعي (مثل Imiquimod) أو العلاج الكيماوي الموضعي (5-FU).
الخاتمة
يظل سرطان الجلد، على الرغم من انتشاره الواسع، أحد أكثر الأمراض قابلية للوقاية والعلاج عند التعامل معه بوعي وجدية. إن بشرتك هي خط الدفاع الأول لجسمك، وحمايتها من العوامل البيئية ليست رفاهية تجميلية، بل ضرورة صحية ملحة. تذكر أن الفحص الذاتي المنتظم وزيارة الطبيب عند ملاحظة أي تغيير طفيف قد ينقذ حياتك حرفياً. في مدونة حياة الطبية، نؤمن أن المعرفة هي العلاج الأقوى، ونتمنى لك دوام الصحة والعافية.
أقرأ أيضاً: