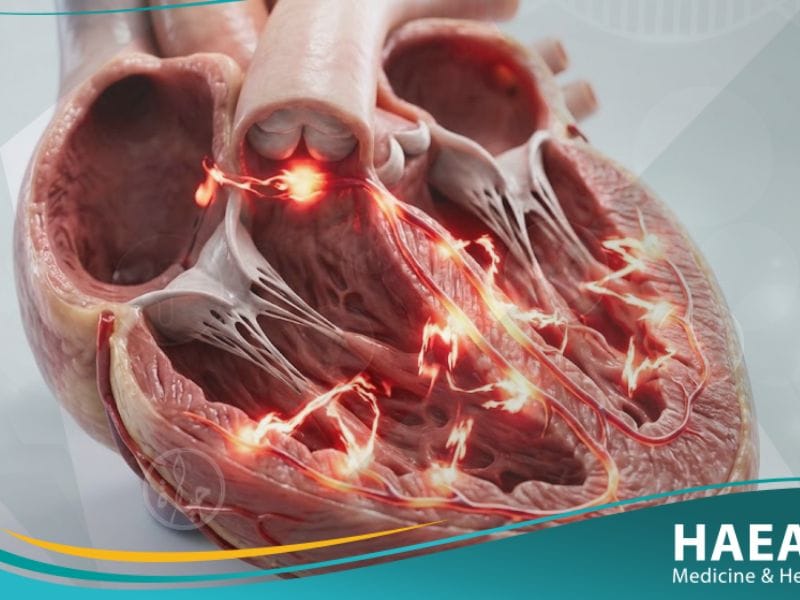
تسرع القلب البطيني (Ventricular tachycardia) هو حالة طبية طارئة تنشأ في الحجرات السفلية للقلب، وتتطلب فهماً دقيقاً لآليات عمل الإشارات الكهربائية القلبية لضمان التدخل السريع. في مدونة حياة الطبية، نسلط الضوء على هذا الاضطراب الذي قد يهدد الحياة إذا لم يتم تشخيصه وعلاجه ببروتوكولات علمية رصينة ومحدثة.
تعد الإصابة بـ تسرع القلب البطيني مؤشراً حرجاً على وجود خلل في النظام الكهربائي للقلب، مما يستوجب مراقبة دقيقة ومستمرة. يهدف هذا الدليل المقدم من موقع حياة الطبي إلى تزويدك بكافة المعلومات العميقة التي تفوق المحتوى التقليدي، مع التركيز على الحلول الطبية المبتكرة.
إن الوعي بطبيعة تسرع القلب البطيني يمثل الخطوة الأولى في الوقاية من مضاعفاته الخطيرة مثل السكتة القلبية المفاجئة. سنستعرض في الأسطر القادمة تشريح هذه الحالة، وأعراضها، وكيفية التعامل معها بناءً على أحدث ما توصل إليه العلم في مراكز الأبحاث العالمية.
ما هو تسرع القلب البطيني؟
تسرع القلب البطيني هو اضطراب في نظم القلب يتميز بحدوث ثلاث نبضات قلب بطينية متتالية أو أكثر بسرعة تزيد عن 100 نبضة في الدقيقة. يحدث هذا الخلل عندما تطلق الألياف العضلية في البطينات إشارات كهربائية عشوائية تتجاوز العقدة الجيبية الأذينية، مما يمنع القلب من الامتلاء بالدم بكفاءة.
يُصنف تسرع القلب البطيني طبياً إلى “مستدام” إذا استمرت النوبة لأكثر من 30 ثانية، أو “غير مستدام” إذا كانت أقصر من ذلك. وفي كلتا الحالتين، فإن هذا الاضطراب البطيني يعيق الدورة الدموية ويقلل من كمية الأكسجين التي تصل إلى الأعضاء الحيوية مثل الدماغ.
يوضح الخبراء في موقع HAEAT الطبي أن هذه الحالة تنشأ غالباً نتيجة وجود بؤرة كهربائية غير طبيعية أو دائرة “إعادة دخول” (Re-entry) في أنسجة البطين. وتعتبر هذه الآلية الفيزيولوجية مسؤولة عن تسارع النبض الذي قد يتطور إلى رجفان بطيني إذا لم يتم التدخل طبياً بشكل فوري.
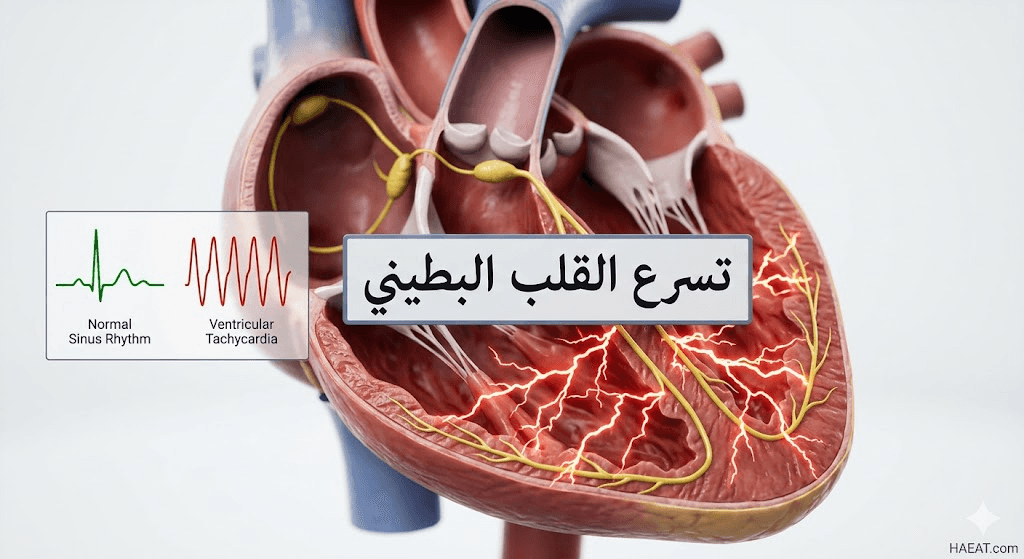
أعراض تسرع القلب البطيني
تتفاوت أعراض تسرع القلب البطيني بناءً على الحالة الصحية العامة للمريض ومدة استمرار النوبة القلبية، وتشمل العلامات السريرية الأكثر شيوعاً ما يلي:
- خفقان القلب المفاجئ والمكثف الذي يشعر به المريض كضربات قوية أو تخبط داخل القفص الصدري.
- الدوخة الشديدة أو الدوار الذي يظهر فجأة وقد يسبقه تشوش في الرؤية أو فقدان التوازن.
- ضيق التنفس الحاد (Dyspnea) الذي يحدث نتيجة فشل القلب المؤقت في تلبية احتياجات الجسم من الأكسجين.
- ألم أو ضغط في منطقة الصدر، وهو ما يعرف بالذبحة الصدرية الناتجة عن نقص تروية عضلة القلب أثناء النوبة.
- فقدان الوعي المفاجئ (Syncope) وهو أخطر الأعراض، حيث يشير إلى هبوط حاد في ضغط الدم الانقباضي.
- الإرهاق البدني العام والضعف المفاجئ الذي يمنع المريض من استكمال أي نشاط بدني بسيط.
- التعرق البارد الشديد المصحوب بشحوب ملحوظ في الوجه والأطراف نتيجة تفعيل الجهاز العصبي الودي.
- الشعور بدقات سريعة في العنق، وهو ما يسمى طبياً “علامات الموجة A” في الأوردة الوداجية.
- القلق والتوتر النفسي الشديد الذي يرافق نوبات تسرع القلب البطيني بشكل متكرر.
- الغثيان أو الاضطرابات الهضمية العارضة التي قد تحدث بسبب نقص التروية الدموية للأمعاء أثناء نوبة التسارع.

أسباب تسرع القلب البطيني
تتعدد الأسباب الكامنة وراء حدوث تسرع القلب البطيني، حيث يشير الأطباء في مدونة HAEAT الطبية إلى أن الأسباب تنقسم عادة إلى هيكلية ووظيفية:
- مرض الشريان التاجي (CAD) الذي يؤدي إلى تضيق الشرايين المغذية للقلب وحدوث احتشاء عضلة القلب.
- وجود ندبات في أنسجة القلب ناتجة عن عمليات جراحية سابقة أو نوبات قلبية قديمة تعيق المسارات الكهربائية.
- اعتلال عضلة القلب التوسعي أو الضخامي (Cardiomyopathy) الذي يغير الهيكل التشريحي للبطينات ويسهل نشوء البؤر الكهربائية.
- اختلال توازن المعادن الأساسية في الدم (Electrolytes) مثل نقص البوتاسيوم، أو المغنيسيوم، أو الكالسيوم الضرورية لاستقرار الغشاء الخلوي.
- الآثار الجانبية لبعض الأدوية، وخاصة تلك التي تسبب إطالة فترة QT، مما يحفز حدوث تسرع القلب البطيني.
- العيوب الخلقية في القنوات الأيونية للقلب، مثل متلازمة “بروجادا” أو متلازمة “QT الطويلة” الوراثية.
- التهاب عضلة القلب (Myocarditis) الذي قد ينجم عن عدوى فيروسية أو اضطرابات في الجهاز المناعي.
- الاستخدام المفرط للمنشطات القوية، بما في ذلك الكافيين المركز، والنيكوتين، أو بعض العقاقير غير القانونية.
- نقص الأكسجين الحاد في الدم (Hypoxia) الناتج عن أمراض رئوية مزمنة أو تسمم بغاز أول أكسيد الكربون.
- الضغوط الجسدية الشديدة أو الصدمات النفسية الحادة التي تؤدي إلى زيادة مفاجئة في مستويات الأدرينالين بالجسم.
متى تزور الطبيب؟
يعد تحديد التوقيت المثالي لطلب الاستشارة الطبية أمراً حاسماً في إنقاذ حياة المصاب بـ تسرع القلب البطيني، حيث أن التأخير قد يؤدي إلى مضاعفات لا يمكن الرجوع عنها.
الأعراض التحذيرية عند البالغين
عند البالغين، تنصح مجلة حياة الطبية بضرورة زيارة طبيب القلب فوراً إذا تكررت نوبات الخفقان التي تستمر لأكثر من بضع ثوانٍ. يجب الانتباه بشكل خاص إذا كان الخفقان مصحوباً بضيق في التنفس أو ألم في الفك والكتف الأيسر، حيث قد يشير ذلك إلى ارتباط تسرع القلب البطيني بنقص التروية التاجية. كما يجب عدم تجاهل أي نوبة إغماء عارضة، حتى لو استعاد المريض وعيه بسرعة.
العلامات الحرجة لدى الأطفال والرضع
يختلف التعبير السريري عن تسرع القلب البطيني لدى الأطفال؛ حيث لا يستطيع الرضيع وصف مشاعره. يجب على الوالدين مراقبة علامات مثل سرعة التنفس غير المبررة أثناء الرضاعة، أو الشحوب المفاجئ، أو الخمول التام ورفض الطعام. عند الأطفال الأكبر سناً، قد يشكو الطفل من “رفرفة” في الصدر أو تعب سريع أثناء اللعب، وهو ما يستدعي إجراء تخطيط قلب فوري لاستبعاد اضطرابات النظم البطينية.
الفحص الاستباقي عبر الأجهزة القابلة للارتداء
في ظل التطور التكنولوجي، يوصي الخبراء في بوابة HAEAT الطبية باستخدام الساعات الذكية المزودة بتقنية تخطيط القلب (ECG) لمراقبة النظم القلبي بالمنزل. تتيح هذه الأجهزة تسجيل نوبات تسرع القلب البطيني العابرة (غير المستدامة) التي قد تختفي وقت وصول المريض للمستشفى. يوفر هذا التسجيل الرقمي للطبيب مادة علمية دقيقة تساعد في تشخيص الحالة وتحديد البروتوكول العلاجي المناسب بدقة متناهية.
عوامل خطر الإصابة بـ تسرع القلب البطيني
تتضافر عدة عوامل بيولوجية وبيئية لتزيد من احتمالية حدوث خلل في التوصيل الكهربائي، مما يؤدي في النهاية إلى تسرع القلب البطيني. يوضح الخبراء في موقع HAEAT الطبي أن تحديد هذه العوامل مبكراً يساهم في تقليل خطر الوفاة القلبية المفاجئة:
- وجود تاريخ سابق من الإصابة بالنوبات القلبية (Heart Attacks)، حيث تترك هذه النوبات أنسجة تالفة تعيق الإشارات الكهربائية.
- التقدم في السن، حيث تزداد احتمالية تآكل الأنسجة القلبية ونشوء بؤر كهربائية غير مستقرة تسبب تسرع القلب البطيني.
- التاريخ العائلي للإصابة باضطرابات النظم القاتلة أو حالات الموت المفاجئ في سن مبكرة نتيجة طفرات جينية.
- الإصابة بارتفاع ضغط الدم المزمن غير المسيطر عليه، مما يؤدي إلى تضخم جدران البطين الأيسر وتغيير خصائصه الكهربائية.
- تعاطي التبغ بجميع أشكاله، إذ يعمل النيكوتين كمحفز قوي يزيد من استثارة عضلة القلب ويحفز نوبات تسرع القلب البطيني.
- السمنة المفرطة وما يصاحبها من متلازمة الأيض، والتي تزيد من العبء الميكانيكي والكهربائي على الحجرات القلبية.
- انقطاع النفس الانسدادي أثناء النوم (Sleep Apnea)، والذي يسبب انخفاضاً حاداً في الأكسجين وضغطاً شديداً على البطين الأيمن.
- الإفراط في تناول المشروبات الكحولية التي تسبب سمية مباشرة لعضلة القلب وتؤدي إلى اضطراب نظمها بشكل حاد.
- الضغوط النفسية المزمنة والقلق الحاد اللذان يرفعان مستويات الكاتيكولامينات في الدم، مما يحفز تسرع القلب البطيني.
- الإصابة بمرض السكري، وما يتبعه من اعتلال الأعصاب اللاإرادية التي تتحكم في معدل ضربات القلب واستقراره.
مضاعفات تسرع القلب البطيني
تعتمد خطورة مضاعفات تسرع القلب البطيني على سرعة النبض ومدته، وتعتبر هذه المضاعفات المحرك الأساسي لضرورة التدخل الطبي العاجل:
- فشل القلب الاحتقاني نتيجة عجز البطينات عن ضخ كميات كافية من الدم للأعضاء الحيوية أثناء نوبات التسارع.
- السكتة القلبية المفاجئة (Sudden Cardiac Arrest)، وهي أخطر المضاعفات التي تحدث عند تحول تسرع القلب البطيني إلى رجفان بطيني.
- الإغماء المتكرر الذي قد يؤدي إلى إصابات جسدية خطيرة أو كسور نتيجة السقوط المفاجئ دون سابق إنذار.
- تكون الخثرات الدموية داخل غرف القلب بسبب اضطراب تدفق الدم، مما يزيد من خطر الإصابة بالسكتات الدماغية.
- الفشل الكلوي الحاد الناتج عن نقص التروية الدموية المزمن أثناء نوبات تسرع القلب البطيني المتكررة والمطولة.
- التدهور المعرفي واضطرابات الذاكرة بسبب الانخفاض المتكرر في تدفق الدم المحمل بالأكسجين إلى خلايا الدماغ.
- القلق المرضي والاكتئاب الناتج عن الخوف المستمر من حدوث نوبات مفاجئة قد تنهي حياة المريض في أي لحظة.
الوقاية من تسرع القلب البطيني
تعتبر الوقاية من تسرع القلب البطيني استراتيجية متعددة المحاور تهدف إلى الحفاظ على سلامة النسيج القلبي واستقرار كهربائيته:
- الالتزام بنظام غذائي متوازن غني بأوميغا 3 والألياف، مع تقليل الأملاح والدهون المشبعة لحماية الشرايين التاجية.
- ممارسة النشاط البدني المعتدل بانتظام تحت إشراف طبي، لتعزيز كفاءة عضلة القلب وتقليل استثارتها الكهربائية.
- المراقبة المستمرة لمستويات ضغط الدم والكوليسترول والسكر في الدم، والالتزام بالأدوية الموصوفة للسيطرة عليها.
- تجنب استخدام المحفزات القوية مثل مكملات ما قبل التمرين (Pre-workout) التي تحتوي على جرعات عالية من الكافيين.
- إدارة الضغوط النفسية عبر تقنيات الاسترخاء والتأمل لتقليل تحفيز الجهاز العصبي الودي الذي يثير تسرع القلب البطيني.
- إجراء الفحوصات الدورية للقلب، خاصة لمن لديهم تاريخ عائلي، للكشف عن أي عيوب خلقية أو تغيرات هيكلية مبكرة.
- الامتناع التام عن التدخين وتجنب الأماكن الملوثة بالدخان لتقليل الالتهابات الجهازية التي تؤثر على استقرار القلب.
تشخيص تسرع القلب البطيني
يتطلب تشخيص تسرع القلب البطيني بروتوكولاً دقيقاً يجمع بين التاريخ السريري والتقنيات التصويرية والكهربائية المتقدمة:
- تخطيط كهربائية القلب (ECG) الاثني عشر قناة، وهو الأداة الأساسية لتحديد شكل ومصدر تسرع القلب البطيني أثناء النوبة.
- جهاز هولتر (Holter Monitor) المحمول الذي يسجل نشاط القلب لمدة 24 إلى 72 ساعة لرصد النوبات العابرة وغير المستدامة.
- اختبار الجهد (Stress Test) لتقييم مدى تحفيز المجهود البدني لاضطرابات النظم البطينية وتحديد سقف الأمان للمريض.
- تخطيط صدى القلب (Echocardiogram) لتقييم كفاءة الضخ والكشف عن أي اعتلالات هيكلية أو صماميّة مسببة للحالة.
- دراسة الفيزيولوجيا الكهربائية (EPS)، وهي إجراء غازي يسمح للأطباء بتحفيز ورسم خرائط دقيقة لمصدر تسرع القلب البطيني.
- التصوير بالرنين المغناطيسي للقلب (Cardiac MRI) للكشف عن الندبات الدقيقة والتليفات التي قد لا تظهر في الفحوصات العادية.
- التحاليل المخبرية الشاملة لقياس مستويات الإلكتروليتات، ووظائف الكلى، وإنزيمات القلب لاستبعاد الأسباب الكيميائية الحيوية.
علاج تسرع القلب البطيني
يهدف علاج تسرع القلب البطيني إلى وقف النوبات الحادة، ومنع تكرارها، وتقليل خطر الموت المفاجئ عبر خطة علاجية متكاملة.
تعديلات نمط الحياة والتدابير المنزلية
تؤكد مدونة HAEAT الطبية أن التدابير المنزلية ليست بديلاً عن العلاج الطبي ولكنها مكمل أساسي له. يجب على المريض الحفاظ على رطوبة الجسم وتجنب الجفاف، ومراقبة النبض بانتظام، والابتعاد عن التغيرات المفاجئة في درجات الحرارة التي قد تثير استجابات قلبية غير منتظمة.
العلاج الدوائي
تعتبر الأدوية حجر الزاوية في إدارة اضطرابات النظم، حيث تعمل على استقرار الأغشية الخلوية في البطينات ومنع الإشارات العشوائية.
البروتوكول العلاجي للبالغين
يعتمد علاج البالغين المصابين بـ تسرع القلب البطيني غالباً على حاصرات بيتا (Beta-blockers) لتقليل تأثير الأدرينالين. في الحالات الأكثر تعقيداً، يتم اللجوء إلى مضادات اضطراب النظم من الفئة الثالثة مثل “أميودارون” أو “سوتالول”، مع ضرورة المراقبة الدقيقة لوظائف الكبد والغدة الدرقية.
الإدارة الدوائية لمرضى الأطفال
في طب أطفال القلب، يتم اختيار الأدوية بحذر شديد لتجنب التأثير على النمو. تُستخدم حاصرات القنوات الكلسية أو حاصرات بيتا بجرعات محسوبة بدقة بناءً على وزن الطفل، مع التركيز على الأدوية ذات الآثار الجانبية الأقل على الجهاز العصبي المركزي.
مستقبل الاستئصال بالقسطرة باستخدام الذكاء الاصطناعي
تعد عملية الاستئصال بالقسطرة (Catheter Ablation) ثورة في علاج تسرع القلب البطيني. حالياً، تدمج التقنيات الحديثة الذكاء الاصطناعي لرسم خرائط ثلاثية الأبعاد فائقة الدقة، مما يسمح بتحديد وحرق البؤر الكهربائية المسببة للتسارع بدقة تصل إلى 99%، مما يقلل من وقت الجراحة ونسبة الخطأ البشري.
الجراحة الروبوتية وأجهزة الصدمات المزروعة (ICD)
بالنسبة للمرضى المعرضين لخطر عالٍ، يظل جهاز مقوم نظم القلب ومزيل الرجفان القابل للزرع (ICD) هو المنقذ الأول. الأجيال الجديدة من هذه الأجهزة يتم زرعها باستخدام الجراحة الروبوتية البسيطة، وهي قادرة على اكتشاف تسرع القلب البطيني وصعقه كهربائياً في أجزاء من الثانية لإعادة النظم الطبيعي فوراً.

الطب البديل وتسرع القلب البطيني
يجب التأكيد على أن الطب البديل لا يشكل بديلاً عن العلاج الطبي الطارئ أو الدوائي لمرض تسرع القلب البطيني، ولكنه يعمل كنهج تكاملي لتحسين استقرار القلب العام:
- تناول مكملات المغنيسيوم والبوتاسيوم تحت إشراف طبي دقيق، حيث تلعب هذه المعادن دوراً حيوياً في استقرار العمليات الكهربائية داخل الخلايا القلبية.
- استخدام مكمل “الإنزيم المساعد Q10” (Coenzyme Q10) الذي يساهم في تحسين إنتاج الطاقة داخل الميتوكوندريا في عضلة القلب وتقليل الإجهاد التأكسدي.
- ممارسة تقنيات التنفس العميق والتأمل الواعي (Mindfulness) لتقليل حدة القلق الذي قد يحفز نوبات تسرع القلب البطيني الناتجة عن النشاط الودي الزائد.
- العلاج بالإبر الصينية (Acupuncture) في نقاط معينة مرتبطة بتنظيم الجهاز العصبي اللاإرادي، مما قد يساعد في خفض معدل ضربات القلب الأساسي.
- إدراج أحماض أوميغا 3 الدهنية بجرعات علاجية لتقليل الالتهابات القلبية وتحسين مرونة الأوعية الدموية واستجابة النسيج القلبي للإشارات الكهربائية.
- اليوغا العلاجية المخصصة لمرضى القلب، والتي تركز على الحركات اللطيفة التي لا تسبب مجهوداً زائداً يثير تسرع القلب البطيني.
- العلاج بالأعشاب المهدئة مثل “اللاوندة” أو “الباليريان” لضمان جودة نوم عالية، مما يقلل من فرص حدوث اضطرابات النظم الليلية.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع تسرع القلب البطيني استعداداً ذهنياً ولوجستياً لضمان الحصول على التشخيص الأكثر دقة ووضع خطة علاجية فعالة ومستدامة.
قائمة التحقق للمريض (ما يجب القيام به)
يُنصح بتدوين سجل دقيق لجميع نوبات الخفقان، بما في ذلك وقت حدوثها، ومدتها، والأنشطة التي كانت تسبقها مباشرة. يجب إحضار قائمة بكافة الأدوية والمكملات الغذائية الحالية، بالإضافة إلى نسخ من أي تخطيط قلب سابق أو تقارير طبية متعلقة بأمراض الشرايين التاجية أو صمامات القلب.
الأسئلة المتوقعة من طبيب القلب
سيسألك الطبيب غالباً عما إذا كنت تشعر بالدوار أثناء النوبات، وهل هناك تاريخ عائلي للموت المفاجئ، وما هي طبيعة الأعراض المصاحبة. كما قد يستفسر عن استهلاكك للمحفزات مثل الكافيين والتبغ، ومدى تأثير تسرع القلب البطيني على قدرتك على ممارسة أنشطتك اليومية الروتينية.
البروتوكول الرقمي لمتابعة الحالة عن بعد
نقترح تفعيل منصات “التطبيب عن بعد” التي تسمح بنقل بيانات أجهزة مراقبة النظم المنزلية مباشرة إلى عيادة الطبيب بانتظام. هذا البروتوكول يضمن مراقبة حية لمرضى تسرع القلب البطيني، مما يتيح للطاقم الطبي التدخل الفوري أو تعديل جرعات الأدوية بناءً على القراءات الفعلية دون الحاجة لزيارة المستشفى بشكل متكرر.
مراحل الشفاء من تسرع القلب البطيني
تعتمد مراحل التعافي بشكل كبير على نوع التدخل الطبي الذي خضع له المريض، وتتطلب التزاماً دقيقاً بالتعليمات لضمان استقرار الحالة:
- المرحلة الأولى (بعد الإجراء مباشرة): التركيز على استقرار العلامات الحيوية ومراقبة أي بؤر كهربائية متبقية في غرف العناية المركزة للقلب.
- المرحلة الثانية (الأسبوع الأول إلى الرابع): فترة تعديل الجرعات الدوائية ومراقبة الآثار الجانبية، مع تجنب أي مجهود بدني عنيف قد يثير تسرع القلب البطيني.
- المرحلة الثالثة (النقاهة المتوسطة): البدء ببرنامج إعادة تأهيل القلب (Cardiac Rehabilitation) تحت إشراف مختصين لاستعادة اللياقة البدنية بأمان تام.
- المرحلة الرابعة (الاستقرار طويل الأمد): الوصول إلى مرحلة التحكم الكامل في النظم، والاعتماد على الفحوصات الدورية كل 6 أشهر لتقييم كفاءة الأجهزة المزروعة أو الأدوية.
الأنواع الشائعة لـ تسرع القلب البطيني
يصنف الأطباء تسرع القلب البطيني إلى عدة أنواع بناءً على شكل الموجات الكهربائية في التخطيط والسبب الكامن وراءها:
- تسرع القلب البطيني أحادي الشكل (Monomorphic VT): حيث تظهر جميع النبضات بشكل متماثل، مما يشير إلى منشأ واحد للبؤرة الكهربائية في البطين.
- تسرع القلب البطيني متعدد الأشكال (Polymorphic VT): تظهر فيه النبضات بأشكال مختلفة، وغالباً ما يرتبط باعتلالات حادة في القنوات الأيونية أو نقص التروية الشديد.
- تسرع القلب البطيني مجهول السبب (Idiopathic VT): يحدث في قلوب تبدو سليمة تشريحياً، وغالباً ما يكون منشؤه من القناة التدفقية للبطين الأيمن أو الأيسر.
- تسرع القلب البطيني المستدام (Sustained VT): وهو النوع الذي يستمر لأكثر من 30 ثانية ويؤدي عادة إلى انهيار الدورة الدموية وتطلب الصعق الكهربائي.
إحصائيات عالمية ونسب انتشار تسرع القلب البطيني في 2026
نختتم في هذا الجزء الأخير من دليلنا الشامل المسار العلاجي والوقائي، مع التركيز على الجوانب النفسية والتقنيات المستقبلية التي تعيد الأمل للمصابين بهذا الاضطراب الكهربائي المعقد، لضمان حياة آمنة ومستقرة.
الطب البديل وتسرع القلب البطيني
لا يعتبر الطب البديل بديلاً عن العلاجات الطبية الطارئة، ولكنه يعمل كداعم لتحسين استقرار نظم القلب وتقليل التوتر العصبي الذي يحفز النوبات. تشمل الخيارات المكملة لعلاج تسرع القلب البطيني تحت الإشراف الطبي:
- مكملات المغنيسيوم: تلعب دوراً حيوياً في استقرار الغشاء الخلوي لخلايا القلب ومنع النبضات الهاجمة.
- أحماض أوميغا 3 الدهنية: تساهم في تقليل الالتهابات القلبية وتحسين التوصيل الكهربائي في البطينات.
- تقنيات الارتجاع البيولوجي (Biofeedback): تساعد المريض على التحكم في استجابات جهازه العصبي اللاإرادي لتقليل تسارع النبض الناتج عن القلق.
- الوخز بالإبر الصينية: تشير بعض الدراسات المحدودة إلى دورها في تنظيم نشاط الجهاز العصبي الودي، لكنها تتطلب حذراً شديداً.
- اليوغا والتأمل: تساهم في خفض مستويات الأدرينالين، وهو المحفز الرئيسي لنوبات تسرع القلب البطيني في حالات الإجهاد.
- مساعد الأنزيم Q10: يدعم إنتاج الطاقة في خلايا العضلة القلبية ويحميها من الإجهاد التأكسدي.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع اضطرابات النظم استعداداً دقيقاً لضمان الحصول على التشخيص الصحيح وتجنب تكرار الفحوصات غير الضرورية.
ماذا تفعل قبل الموعد؟
قم بتدوين كافة الأعراض التي تشعر بها، حتى تلك التي تبدو غير مرتبطة بالقلب، مع تحديد وقت بدايتها ومدتها. من الضروري تسجيل قائمة بكافة الأدوية والمكملات الغذائية التي تتناولها حالياً، ويفضل قياس النبض وضغط الدم في المنزل عند الشعور بأي خفقان مرتبط بـ تسرع القلب البطيني.
الأسئلة المتوقعة من الطبيب
سيسألك الطبيب عن طبيعة الخفقان (هل هو مفاجئ أم تدريجي؟)، وهل يرتبط بمجهود بدني أم يحدث وقت الراحة؟ كما سيستفسر عن وجود تاريخ عائلي للموت القلبي المفاجئ أو حالات مشابهة من تسرع القلب البطيني.
تطبيقات الهاتف المحمول لتنظيم سجلات نبض القلب
تعد التطبيقات المتصلة بالساعات الذكية أداة قوية في يد الطبيب؛ لذا يوصى باستخدام تطبيقات متخصصة لتصدير تقارير الـ ECG المنزلية بصيغة PDF. هذه السجلات الرقمية توفر “دليلاً زمنياً” يساعد المختص في التفريق بين القلق العابر ونوبات تسرع القلب البطيني الحقيقية.
مراحل الشفاء من تسرع القلب البطيني
التعافي من هذا الاضطراب هو عملية مستمرة تهدف إلى تقليل الاعتماد على التدخلات الطارئة وتحسين جودة الحياة.
- المرحلة الحادة: تركز على استقرار الحالة في المستشفى وإنهاء نوبة تسرع القلب البطيني النشطة باستخدام الأدوية أو الصدمات الكهربائية.
- مرحلة التقييم والتعديل: تشمل زراعة أجهزة الـ ICD أو إجراء الكي بالقسطرة وضبط جرعات الأدوية بدقة.
- مرحلة إعادة التأهيل القلبي: برنامج رياضي وغذائي مراقب طبياً لزيادة قدرة المريض على بذل المجهود دون تحفيز النوبات.
- المراقبة طويلة الأمد: زيارات دورية كل 3 إلى 6 أشهر لفحص وظائف الجهاز المزروع وضمان عدم حدوث تراجع في استقرار النظم.
الأنواع الشائعة لتسرع القلب البطيني
يصنف الأطباء هذا الاضطراب بناءً على الشكل الكهربائي والمدة والسبب الكامن وراءه:
- تسرع القلب البطيني أحادي الشكل (Monomorphic): حيث تبدو جميع النبضات متطابقة في التخطيط، مما يشير إلى منشأ واحد للخلل.
- تسرع القلب البطيني متعدد الأشكال (Polymorphic): يتغير شكل النبضات باستمرار، وغالباً ما يرتبط بمشاكل حادة في التروية أو نقص الكهارل.
- تسرع القلب البطيني غير المستمر: نوبات تستمر لأقل من 30 ثانية ولا تسبب انهياراً في ضغط الدم عادةً.
- تسرع القلب البطيني المستمر: حالة طارئة تستمر لأكثر من 30 ثانية وتتطلب تدخلاً طبياً فورياً لإنقاذ الحياة.
إحصائيات تسرع القلب البطيني ومعدلات الانتشار عالمياً
تشير البيانات الصادرة عن معاهد الصحة الوطنية (NIH) إلى أن تسرع القلب البطيني مسؤول عن نسبة كبيرة من حالات الوفاة القلبية المفاجئة التي تقدر بنحو 300,000 حالة سنوياً في الولايات المتحدة وحدها. تزداد معدلات الإصابة لدى الأشخاص الذين يعانون من كسر قذفي (Ejection Fraction) أقل من 35%، حيث تصل احتمالية حدوث اضطرابات نظم خطيرة إلى 10-15% سنوياً في هذه الفئة.
تأثير تسرع القلب البطيني على الصحة النفسية وجودة الحياة
لا تقتصر آثار تسرع القلب البطيني على الجانب العضوي فقط، بل تمتد لتشمل أبعاداً نفسية واجتماعية عميقة تؤثر على المريض بشكل يومي:
- الإصابة بـ “رهاب النوبة القلبية”، حيث يعيش المريض في حالة ترقب دائم وخوف من حدوث تسارع مفاجئ في الأماكن العامة.
- القلق الاجتماعي والعزلة الناتجة عن الرغبة في تجنب أي مواقف قد تسبب انفعالاً عاطفياً يثير اضطراب النظم البطيني.
- اضطرابات النوم والكوابيس المتعلقة بجهاز الصدمات المزروعة (ICD) والخوف من تلقي صدمة كهربائية أثناء النوم.
- الشعور بفقدان السيطرة على الجسد، مما قد يؤدي إلى حالات من الاكتئاب السريري التي تتطلب دعماً نفسياً تخصصياً.
التغذية العلاجية والمكملات الداعمة لمرضى اضطراب النظم
تلعب التغذية دوراً محورياً في استقرار غشاء الخلية القلبية وتقليل فرص نشوء تسرع القلب البطيني. يُنصح بالتركيز على الأطعمة الغنية بالبوليفينول والمضادات الطبيعية للالتهاب مثل التوت البري، والجوز، والخضروات الورقية الداكنة التي تدعم الوظيفة البطانية للأوعية الدموية. كما يجب الحفاظ على توازن دقيق في شرب السوائل لمنع تخفيف مستويات الأملاح الحيوية في الدم.
التنبؤ بالسكته القلبية: كيف تنقذ تكنولوجيا النانو مرضى VT؟
تعد تكنولوجيا النانو الأمل الجديد في علاج تسرع القلب البطيني عبر ابتكارات ذكية قادرة على تغيير قواعد اللعبة في طب القلب الحديث:
- تطوير حساسات نانوية تُحقن في مجرى الدم لرصد التغيرات الكيميائية الدقيقة التي تسبق نوبة تسرع القلب البطيني بدقائق.
- استخدام “الجسيمات النانوية” لتوصيل أدوية مضادات اضطراب النظم مباشرة إلى الأنسجة المتضررة، مما يقلل من الآثار الجانبية الجهازية للأدوية.
- ابتكار رقاقات نانوية مرنة تُثبت على جدار القلب الخارجي لترميم المسارات الكهربائية التالفة ومنع دوائر إعادة الدخول المسببة للتسارع.
خرافات شائعة حول تسرع القلب البطيني
تنتشر العديد من المفاهيم الخاطئة التي قد تضلل المرضى وتمنعهم من الحصول على الرعاية المناسبة لـ تسرع القلب البطيني:
- الخرافة: تسرع القلب البطيني هو دائماً مقدمة فورية للموت. الحقيقة: مع العلاج الحديث والتشخيص المبكر، يمكن لغالبية المرضى العيش حياة طبيعية وطويلة.
- الخرافة: السعال بقوة أثناء النوبة (Cough CPR) يمكن أن يوقف التسارع. الحقيقة: لا يوجد دليل علمي كافٍ يدعم هذه الممارسة، والحل الوحيد هو التدخل الطبي المحترف.
- الخرافة: لا يمكن لمريض التسارع ممارسة أي رياضة. الحقيقة: بعد العلاج المناسب، يحدد الطبيب مستوى النشاط الآمن، والرياضة المعتدلة مفيدة جداً لصحة القلب.
نصائح ذهبية للتعايش مع اضطراب النظم 💡
يقدم الخبراء مجموعة من النصائح النوعية التي تساعد مريض تسرع القلب البطيني على استعادة ثقته بنفسه وضمان أقصى درجات الأمان:
- تعلم تقنية “مناورة فالسلفا” (تحت إشراف طبي فقط) والتي قد تساعد في تهدئة بعض أنواع التسارع البسيطة عبر تحفيز العصب الحائر.
- احتفظ دائماً ببطاقة تعريفية طبية أو سوار معصم يوضح إصابتك بـ تسرع القلب البطيني ونوع الجهاز المزروع في جسمك للطوارئ.
- تجنب الأدوية التي تُباع دون وصفة طبية لعلاج نزلات البرد، لأنها غالباً ما تحتوي على محفزات تزيد من سرعة ضربات القلب.
- شارك في مجموعات دعم لمرضى القلب لتبادل الخبرات وتقليل الشعور بالوحدة النفسية المصاحبة للمرض.
أسئلة شائعة (PAA)
هل يمكن ممارسة الرياضة بعد تشخيص تسرع القلب البطيني؟
نعم، ولكن بعد الخضوع لاختبار جهد شامل وتحديد “منطقة النبض الآمنة”. يُفضل ممارسة الرياضات الهوائية الخفيفة مثل المشي السريع والسباحة، مع تجنب الرياضات التنافسية العنيفة التي ترفع الأدرينالين لمستويات خطرة.
ما هو الفرق بين تسرع القلب فوق البطيني والبطيني من حيث الخطورة؟
تسرع القلب فوق البطيني (SVT) ينشأ في الأذينات وغالباً ما يكون حميداً، بينما تسرع القلب البطيني ينشأ في البطينات وهو أكثر خطورة لأنه قد يمنع ضخ الدم تماماً ويؤدي إلى توقف القلب.
هل تسبب الضغوط النفسية وحدها تسرعاً بطينياً مستداماً؟
الضغوط النفسية تعمل كمحفز (Trigger) وليست سبباً وحيداً. عادة ما يحتاج تسرع القلب البطيني إلى وجود ركيزة مرضية في عضلة القلب (مثل ندبة أو خلل جيني) ليقوم التوتر بتحفيز النوبة.
الخاتمة
يمثل تسرع القلب البطيني تحدياً طبياً كبيراً يتطلب تكاتفاً بين المريض والفريق الطبي المتابع. من خلال الفهم العميق للمرض، والالتزام بالبروتوكولات العلاجية الحديثة، واستخدام التكنولوجيا الرقمية للمراقبة، أصبح من الممكن الآن تحويل هذه الحالة من تهديد مباشر للحياة إلى حالة مزمنة يمكن إدارتها بكفاءة عالية، مما يضمن للمريض جودة حياة متميزة ومستقبلاً آمناً.