يُعد الورم المخاطي (Myxoma) أحد أكثر المصطلحات الطبية إثارة للقلق في عيادات القلب، نظراً لطبيعته المعقدة التي تجمع بين كونه ورماً حميداً من الناحية النسيجية، وخطراً حيوياً من الناحية الوظيفية. تهدف هذه المقالة المقدمة من “مدونة حياة الطبية” إلى تسليط الضوء على هذه الكتلة القلبية النادرة، وتوفير دليل استرشادي عميق للمرضى وعائلاتهم.
ما هو الورم المخاطي؟
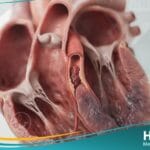
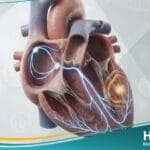
يعرف الورم المخاطي بأنه ورم أولي حميد ينشأ في أنسجة القلب، وهو الأكثر شيوعاً بين أورام القلب الأولية لدى البالغين، حيث يمثل حوالي 50% إلى 80% من هذه الحالات. يتكون هذا النمو من خلايا نجمية ومغزلية الشكل مغمورة في مادة أساسية غنية بالمواد المخاطية (Mucopolysaccharides)، مما يعطيه قواماً هلامياً مميزاً يؤثر بشكل مباشر على ديناميكية تدفق الدم داخل الغرف القلبية.
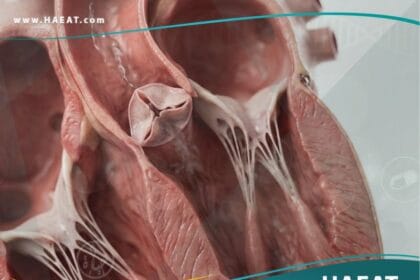
وفقاً لأبحاث منشورة في “موقع حياة الطبي“، فإن حوالي 75% إلى 80% من حالات الورم المخاطي تظهر في الأذين الأيسر، بينما تتوزع النسبة المتبقية بين الأذين الأيمن والبطينات. يتميز هذا الورم بقدرته على النمو إما ككتلة لاطئة (Sessile) عريضة القاعدة، أو ككتلة مسوقة (Pedunculated) تتحرك مع دورة الدم، مما قد يؤدي إلى انسداد جزئي أو كامل للصمام الميترالي (التاجي) أثناء الانقباض.
تكمن خطورة الورم المخاطي ليس في قدرته على الانتشار (Metastasis) كونه غير سرطاني، بل في موقعه الاستراتيجي وقدرته على إطلاق “صمات” أو شظايا صغيرة في مجرى الدم، مما قد يسبب سكتات دماغية أو انسدادات شريانية طرفية مفاجئة. يشير الخبراء في معهد كليفلاند كلينك (Cleveland Clinic) إلى أن التدخل الجراحي المبكر هو المعيار الذهبي للتعامل مع هذا النوع من الأورام بمجرد تشخيصه.

أعراض الورم المخاطي
تتنوع أعراض الورم المخاطي بشكل كبير، وغالباً ما يطلق عليها الأطباء لقب “المقلد العظيم” لأنها تشبه أعراض أمراض أخرى مثل تضيق الصمام الميترالي أو الحمى الروماتزمية، ويمكن تقسيمها إلى ثلاث فئات رئيسية:
- الأعراض الدستورية (الجهازية):
- فقدان الوزن غير المبرر والوهن العام نتيجة استجابة الجسم الالتهابية للورم.
- الحمى المزمنة التي لا تستجيب للمضادات الحيوية التقليدية.
- آلام المفاصل والعضلات (Myalgia) الشبيهة بأمراض المناعة الذاتية.
- ظهور “ظاهرة رينود” (تغير لون أصابع اليدين للون الأزرق أو الأبيض عند البرد).
- الأعراض الانسدادية (القلبية):
- ضيق التنفس (Dyspnea) الذي يزداد سوءاً عند الاستلقاء أو ممارسة النشاط البدني.
- نوبات الإغماء المفاجئ (Syncope) الناتجة عن سد الورم لفتحة الصمام بشكل مؤقت.
- خفقان القلب السريع وغير المنتظم (Palpitations).
- السعال الجاف الذي قد يصاحبه بلغم مدمى في حالات نادرة.
- الأعراض الانصمامية (الوعائية):
- التعرض لسكتة دماغية إقفارية مفاجئة نتيجة تحرر قطعة من الورم المخاطي.
- ضعف مفاجئ أو تنميل في أحد أطراف الجسم.
- فقدان الرؤية المؤقت في عين واحدة (Amaurosis Fugax).
- ألم حاد ومفاجئ في الأطراف نتيجة انسداد الشرايين الطرفية بالكتل المتحررة.

أسباب الورم المخاطي
لا تزال الأسباب الدقيقة لنشوء الورم المخاطي محل دراسة واسعة، إلا أن الأبحاث الحالية تشير إلى مسارين رئيسيين لتطور هذا المرض:
- النمط العشوائي (Sporadic Myxoma):
- يمثل حوالي 90% إلى 95% من إجمالي الحالات المسجلة عالمياً.
- يصيب عادة النساء في العقد الثالث إلى السادس من العمر بشكل أكبر من الرجال.
- لا يرتبط بتاريخ عائلي للمرض، وينشأ غالباً ككتلة منفردة في الأذين الأيسر.
- يعتقد الباحثون أنه ينشأ من بقايا الخلايا الجنينية (Mesenchymal cells) في جدار القلب.
- النمط الوراثي (Familial Myxoma / Carney Complex):
- يمثل نسبة ضئيلة (5% إلى 10%) ويرتبط بطفرات جينية محددة (مثل جين PRKAR1A).
- يظهر في سن مبكرة (المراهقة أو العشرينات) وغالباً ما يكون متعدداً في غرف القلب.
- يترافق مع متلازمة “كارني”، وهي اضطراب يسبب تصبغات جلدية وأوراماً في الغدد الصماء.
- يتسم هذا النوع بمعدل تكرار (Recurrence) أعلى بعد الاستئصال الجراحي مقارنة بالنمط العشوائي.
- العوامل الخلوية والجزيئية:
- إفراز الورم لمادة “إنترلوكين 6” (IL-6)، وهي وسيط التهابي قوي يفسر الأعراض الجهازية مثل الحمى والتعب.
- فرط تنسج الخلايا المبطنة للقلب نتيجة تحفيز جيني أو بيئي غير معروف تماماً حتى الآن.
تشير الدراسات في جامعة جونز هوبكنز (Johns Hopkins) إلى أن فهم التركيب الوراثي لمرضى الورم المخاطي العائلي ساعد بشكل كبير في تطوير بروتوكولات فحص مبكرة للأقارب من الدرجة الأولى، مما يقلل من مخاطر المضاعفات المفاجئة.
متى تزور الطبيب؟
يعد الكشف المبكر عن الورم المخاطي عاملاً حاسماً في منع حدوث السكتات الدماغية أو الوفاة المفاجئة. يجب عدم تجاهل أي علامات قلبية غير مبررة، خاصة إذا كانت تظهر وتختفي مع تغيير وضعية الجسم.
أولاً: العلامات التحذيرية عند البالغين
يجب على البالغين حجز موعد فوري مع استشاري أمراض القلب في حال المعاناة من ضيق تنفس مفاجئ لا يتحسن بالراحة، أو عند الشعور بنوبات دوار شديدة تؤدي إلى شبه إغماء عند تغيير الوضعية من الجلوس إلى الوقوف. كما تنوه “مجلة حياة الطبية” إلى ضرورة فحص القلب عند حدوث سكتة دماغية في سن مبكرة دون وجود عوامل خطر تقليدية مثل ارتفاع ضغط الدم أو السكري، حيث قد يكون الورم المخاطي هو المصدر الخفي للصمة.
ثانياً: المؤشرات الحرجة لدى الأطفال
على الرغم من ندرة الورم المخاطي لدى الأطفال، إلا أنه يظهر غالباً كجزء من متلازمات وراثية. يجب مراقبة الطفل بدقة إذا ظهرت عليه علامات التعب السريع أثناء اللعب، أو ازرقاق الشفاه، أو بطء في النمو البدني. تنصح “بوابة HAEAT الطبية” الوالدين بطلب استشارة طبيب قلب الأطفال إذا ترافقت هذه الأعراض مع وجود بقع داكنة (شامات) غير طبيعية على الجلد، حيث قد يشير ذلك إلى متلازمة كارني.
ثالثاً: دور الذكاء الاصطناعي في الفحص الذاتي
تشير التوجهات الحديثة إلى إمكانية استخدام الأجهزة القابلة للارتداء (مثل الساعات الذكية المزودة بتخطيط القلب) للكشف عن اضطرابات النظم الناتجة عن ضغط الورم المخاطي على جدران الأذين. إذا سجلت ساعتك الذكية نوبات متكررة من الرجفان الأذيني غير المبرر، فقد يكون ذلك مؤشراً مبكراً يستوجب إجراء فحص “إيكو” (Echocardiogram) للتحقق من سلامة غرف القلب وخلوها من أي كتل مخاطية.
عوامل خطر الإصابة بـ الورم المخاطي
على الرغم من أن الورم المخاطي يمكن أن يصيب أي شخص في أي مرحلة عمرية، إلا أن هناك محددات بيولوجية وجينية تزيد من احتمالية ظهور هذه الكتلة القلبية. تشير البيانات السريرية في “موقع HAEAT الطبي” إلى أن تحديد هذه العوامل يساعد في رسم خارطة طريق للفحص الوقائي:
- العوامل الديموغرافية والجنس:
- الجنس الأنثوي: تشير الإحصائيات إلى أن النساء أكثر عرضة للإصابة بالنمط العشوائي من الورم بنسبة تصل إلى 3 أضعاف مقارنة بالرجال.
- الفئة العمرية: يتركز حدوث الحالات العشوائية عادة بين سن 40 و60 عاماً، بينما تظهر الحالات الوراثية في سن أبكر بكثير.
- الاستعداد الوراثي (متلازمة كارني):
- وجود تاريخ عائلي للإصابة بـ الورم المخاطي القلبي يزيد من خطر الإصابة بنسبة كبيرة.
- طفرات جين PRKAR1A: وهو الجين المسؤول عن تنظيم بروتين كينيز A، حيث يؤدي الخلل فيه إلى تحفيز نمو الأورام في القلب والغدد الصماء.
- الاضطرابات الغدية المرافقة:
- فرط نشاط الغدة الكظرية أو وجود أورام في الغدة النخامية قد يكون مؤشراً على وجود متلازمة وراثية ترفع خطر الإصابة.
- التصبغات الجلدية غير الطبيعية:
- وجود “النمش” الكثيف أو الشامات الزرقاء (Blue Nevi) في مناطق غير معتادة قد يرتبط جينياً بنشوء الأورام المخاطية.
مضاعفات الورم المخاطي
تعد مضاعفات الورم المخاطي من الحالات الطبية الطارئة التي قد تهدد الحياة إذا لم يتم التدخل جراحياً في الوقت المناسب. وفقاً لتقارير “مدونة HAEAT الطبية”، تشمل أبرز هذه المضاعفات:
- الانصمام الخثاري (Embolism):
- السكتة الدماغية: تحرر شظايا من الورم وانتقالها إلى الشرايين الدماغية، مما يؤدي إلى فقدان الوظائف الحركية أو الكلام.
- الانسداد الرئوي: في حالات الأورام الموجودة في الجانب الأيمن من القلب، قد تنتقل الأجزاء المتحررة إلى الرئتين مسببة ضيق تنفس حاد.
- احتشاء الأعضاء: قد تستقر الشظايا في شرايين الكلى أو الطحال أو الأمعاء، مما يسبب موتاً نسيجياً في تلك الأعضاء.
- الفشل القلبي الحاد:
- انسداد الصمام الميترالي: يعمل الورم كـ “سدادة” تمنع تدفق الدم من الأذين إلى البطين، مما يرفع الضغط في الرئتين ويسبب وذمة رئوية.
- تلف الصمامات: الحركة المستمرة للورم (خاصة المسوق) قد تؤدي إلى تآكل أو تمزق شرفات الصمامات القلبية.
- اضطرابات النظم القلبية:
- الرجفان الأذيني: تمدد جدران الأذين نتيجة ضغط الورم يؤدي إلى خلل في الإشارات الكهربائية للقلب.
- الموت المفاجئ:
- يحدث نتيجة الانسداد الكامل والمفاجئ لفتحة الصمام القلبي، مما يؤدي إلى توقف الدورة الدموية بشكل لحظي.
الوقاية من الورم المخاطي
لا توجد استراتيجية وقائية أولية لمنع الإصابة بـ الورم المخاطي العشوائي، ولكن تتركز الجهود الوقائية في المسارات التالية لتقليل المخاطر:
- الفحص الجيني الاستباقي: للعائلات التي لديها تاريخ مع متلازمة كارني، يُنصح بإجراء فحوصات دورية للكشف عن الطفرات الجينية قبل ظهور الأعراض.
- الفحص الدوري بالموجات الصوتية (ECHO): يُنصح مرضى المتلازمات الوراثية بإجراء “إيكو” على القلب كل 6 إلى 12 شهراً لرصد أي نمو مبكر.
- مراقبة الأعراض الجهازية: الانتباه لأي حمى غير مبررة أو فقدان وزن مفاجئ قد يكون “صافرة إنذار” مبكرة لنشوء الورم.
- الوقاية الثانوية: بعد استئصال الورم، يجب الالتزام بجدول متابعة صارم لمنع حدوث الانتكاس أو التكرار، خاصة في النمط العائلية.
تشخيص الورم المخاطي
يعتمد تشخيص الورم المخاطي على دمج التاريخ السريري مع تقنيات التصوير المتقدمة لضمان التفريق بينه وبين الجلطات الدموية أو الأنواع الأخرى من الأورام:
- تخطيط صدى القلب (Echocardiogram):
- عبر الصدر (TTE): الفحص المبدئي الذي يكشف عن وجود الكتلة وموقعها وحركتها.
- عبر المريء (TEE): يوفر صوراً عالية الدقة وخلفية تفصيلية عن قاعدة الورم وعلاقته بالصمامات، وهو المعيار الذهبي للتشخيص.
- الرنين المغناطيسي للقلب (Cardiac MRI):
- يساعد في تحديد طبيعة الأنسجة والتميز بين الورم والمخثرات (Thrombus) بناءً على خصائص الإشارة المغناطيسية.
- الأشعة المقطعية متعددة الكواشف (MDCT):
- تستخدم لتقييم مدى انتشار الورم وتأثيره على الهياكل المحيطة، خاصة إذا كان المريض لا يستطيع إجراء الرنين المغناطيسي.
- تخطيط القلب الكهربائي (ECG):
- قد يظهر علامات تضخم الأذين الأيسر أو اضطرابات في النظم، لكنه غير نوعي لتشخيص الورم بحد ذاته.
- الفحوصات المخبرية:
- ارتفاع سرعة الترسيب (ESR) وبروتين C التفاعلي (CRP) نتيجة النشاط الالتهابي للورم.
- تحليل فقر الدم (Anemia) الذي يصاحب غالباً هذه الحالات.
علاج الورم المخاطي
بمجرد تشخيص الورم المخاطي، يصبح التدخل الجراحي أمراً لا مفر منه نظراً لمخاطر الانصمام الوعائي والموت المفاجئ.
أولاً: التدبير المنزلي وتغييرات نمط الحياة
قبل الجراحة، يجب على المريض تجنب الأنشطة البدنية العنيفة التي قد تزيد من حركة الورم داخل غرف القلب. يُنصح بالراحة التامة والمراقبة اللصيقة لأي علامات عصبية مفاجئة. بعد الجراحة، يلعب النظام الغذائي الغني بمضادات الأكسدة والبروتين دوراً حيوياً في التئام جرح القص الصدري.
ثانياً: الخيارات الدوائية
لا يوجد دواء يمكنه إزالة الورم المخاطي، ولكن تستخدم الأدوية لتحقيق الاستقرار السريري قبل العمل الجراحي:
- البروتوكول العلاجي للبالغين: يشمل الأدوية المضادة للتخثر (مثل الوارفارين أو مضادات التخثر الحديثة) للوقاية من الجلطات، وأدوية السيطرة على معدل ضربات القلب مثل حاصرات بيتا.
- الاعتبارات الخاصة للأطفال: التركيز على الحفاظ على استقرار الضغط الشرياني وتجنب الأدوية التي قد تؤثر على نمو الطفل، مع سرعة الجدولة الجراحية لتجنب تلف الصمامات النامي.
ثالثاً: التقنيات الروبوتية الحديثة في الاستئصال
بدلاً من شق الصدر التقليدي، بدأت مراكز التميز في استخدام الروبوت الجراحي لاستئصال الورم المخاطي عبر ثقوب صغيرة. يوفر هذا الأسلوب دقة متناهية في فصل قاعدة الورم عن جدار الأذين مع تقليل وقت التعافي من أسابيع إلى أيام قليلة.
رابعاً: الأبحاث الجينية وعلاجات “تعديل المسار”
تجري أبحاث واعدة حول استخدام تقنيات CRISPR لتعديل الطفرات في جين PRKAR1A لدى المصابين بالنمط العائلي، بهدف منع إعادة نمو الأورام المخاطية بعد استئصالها جراحياً، مما قد يغني مستقبلاً عن العمليات المتكررة.

الطب البديل والورم المخاطي
يجب التأكيد بوضوح على أن الطب البديل لا يمكنه علاج أو إزالة الورم المخاطي، حيث أن الاستئصال الجراحي هو الحل الوحيد. ومع ذلك، تلعب العلاجات التكميلية دوراً حيوياً في دعم المريض قبل وبعد العملية الجراحية:
- العلاج بالأعشاب لدعم القلب: استخدام مستخلصات “الزالزال” (Hawthorn) تحت إشراف طبي لتحسين كفاءة العضلة القلبية وتقليل التوتر الشرياني قبل الجراحة.
- تقنيات الاسترخاء الذهني: ممارسة “التأمل الواعي” (Mindfulness) لتقليل مستويات الكورتيزول، مما يساعد في استقرار ضغط الدم لدى مرضى الورم المخاطي الذين يعانون من القلق.
- الوخز بالإبر الصينية: تستخدم في مرحلة ما بعد الجراحة للمساعدة في إدارة الآلام المزمنة المرتبطة بشق الصدر وتقليل الغثيان الناتج عن التخدير.
- المكملات الغذائية: تناول “الأوميغا 3″ و”الإنزيم المساعد Q10” لدعم وظائف الخلايا القلبية وتعزيز التعافي النسيجي بعد استئصال الورم المخاطي.
- العلاج العطري: استخدام زيت اللافندر لتقليل اضطرابات النوم التي تسبق موعد العمليات الجراحية الكبرى.
الاستعدا لموعدك مع الطبيب
يتطلب التعامل مع تشخيص الورم المخاطي تحضيراً دقيقاً لضمان الحصول على أفضل خطة علاجية ممكنة. الاستعداد الجيد يقلل من التوتر ويوفر الوقت للفريق الطبي.
ماذا تفعل قبل الموعد؟
- قم بتدوين كافة الأعراض التي شعرت بها، حتى تلك التي تبدو غير مرتبطة بالقلب مثل آلام المفاصل أو الحمى.
- أحضر قائمة كاملة بجميع الأدوية والمكملات الغذائية التي تتناولها حالياً.
- اطلب نسخة رقمية (CD) من فحوصات “الإيكو” السابقة أو صور الأشعة المقطعية المتعلقة بحالة الورم المخاطي.
- اصطحب معك أحد أفراد العائلة لتدوين الملاحظات، حيث قد تكون المعلومات الطبية مكثفة وصعبة الاستيعاب في لحظتها.
ماذا تتوقع من الطبيب؟
- سيقوم الطبيب بإجراء فحص فيزيائي دقيق للبحث عن “نقرة الورم” (Tumor Plop)، وهو صوت مميز يسمع بالسماعة الطبية عند حركة الورم المخاطي.
- طرح أسئلة حول التاريخ العائلي للسكتات الدماغية في سن مبكرة أو أورام الغدد الصماء.
- مناقشة المخاطر الفورية المرتبطة بموقع وحجم الكتلة المكتشفة في القلب.
استخدام تطبيقات الصحة الرقمية
يمكن للمرضى استخدام تطبيقات “Health Tracking” لتوثيق نوبات ضيق التنفس وربطها بوضعيات الجسم المعينة، مما يوفر للطبيب بيانات دقيقة حول كيفية تأثير الورم المخاطي على صمامات القلب في ظروف الحياة اليومية.
مراحل الشفاء من الورم المخاطي
تبدأ رحلة التعافي الحقيقية فور خروج المريض من غرفة العمليات، وتمر بعدة محطات زمنية هامة لضمان عودة القلب لوظيفته الطبيعية:
- الأيام 1-3 (العناية المركزة): التركيز على استقرار العلامات الحيوية، مراقبة نزيف الجرح، والتأكد من عدم وجود اضطرابات في نظم القلب بعد استئصال الورم المخاطي.
- الأسبوع 1-2 (فترة النقاهة الأولية): البدء بالمشي الخفيف في ردهات المستشفى، وتعلم تمارين التنفس العميق لمنع حدوث التهابات رئوية.
- الأسبوع 4-8 (الالتئام النسيجي): يبدأ عظم القص في الالتحام بشكل أقوى، ويُسمح للمريض بزيادة النشاط البدني تدريجياً مع تجنب رفع الأوزان الثقيلة.
- الشهر 6 وما بعده (المتابعة طويلة الأمد): إجراء فحص “إيكو” دوري للتأكد من عدم عودة الورم المخاطي، خاصة في الحالات التي كان فيها الورم متعدد الفصوص.
الأنواع الشائعة للورم المخاطي
على الرغم من تشابه التركيب النسيجي، إلا أن الورم المخاطي يصنف بناءً على موقعه التشريحي الذي يحدد طبيعة الأعراض الناتجة:
- الورم المخاطي الأذيني الأيسر (Left Atrial Myxoma): النوع الأكثر انتشاراً (75%)، ويسبب أعراضاً تشبه تضيق الصمام التاجي مع خطر عالي للسكتات الدماغية.
- الورم المخاطي الأذيني الأيمن (Right Atrial Myxoma): يمثل حوالي 15-20% من الحالات، وغالباً ما يسبب تورماً في الساقين (وذمة) واحتقاناً في الكبد نتيجة إعاقة تدفق الدم للرئتين.
- الورم المخاطي البطيني (Ventricular Myxoma): نوع نادر جداً قد ينشأ في البطين الأيمن أو الأيسر، ويسبب انسداداً في مخرج القلب مما يؤدي للإغماء المفاجئ.
- الورم المخاطي متعدد المواقع: يظهر غالباً في حالات “متلازمة كارني”، حيث ينمو أكثر من الورم المخاطي في غرف قلبية مختلفة في آن واحد.
التأثير النفسي والاجتماعي للعيش مع الورم المخاطي
التشخيص بوجود كتلة داخل القلب يولد شعوراً بالخوف الوجودي والقلق المستمر من “الموت المفاجئ”. يعاني العديد من المرضى من “اضطراب ما بعد الصدمة” (PTSD) حتى بعد نجاح عملية استئصال الورم المخاطي. من الضروري دمج الدعم النفسي في خطة العلاج، حيث يساعد التواصل مع مجموعات الدعم في تقليل الشعور بالعزلة وفهم أن هذا المرض، رغم خطورته، قابل للشفاء التام جراحياً.
النظام الغذائي الموصى به لدعم صحة القلب
بعد تشخيص الورم المخاطي، يجب اتباع نظام غذائي يقلل من الجهد المبذول من العضلة القلبية:
- تقليل الصوديوم: لمنع احتباس السوائل وتخفيف العبء على القلب الذي يعاني من إعاقة تدفق الدم بسبب الورم المخاطي.
- الأطعمة الغنية بالألياف: لتجنب الإمساك الذي قد يسبب ضغطاً (Strain) غير محبذ أثناء التبرز في فترة ما قبل وما بعد الجراحة.
- البروتينات عالية الجودة: مثل الأسماك والدواجن لتعزيز بناء الأنسجة القلبية المتضررة مكان استئصال الورم.
إحصائيات عالمية ومعدلات انتشار الورم المخاطي
وفقاً لبيانات الجمعية الأوروبية لأمراض القلب (ESC)، تبلغ نسبة حدوث الورم المخاطي حوالي 0.5 حالة لكل مليون نسمة سنوياً. وتظهر الدراسات أن معدل النجاح الجراحي يتجاوز 95% في المراكز المتخصصة، بينما تبلغ نسبة تكرار الورم (Recurrence) حوالي 1-3% في الحالات العشوائية، وتصل إلى 10-22% في الحالات المرتبطة جينياً بمتلازمة كارني.
مستقبل التكنولوجيا الحيوية في الكشف عن الأورام
تتجه الأبحاث الحالية نحو تطوير “الخزعة السائلة” (Liquid Biopsy) للكشف عن المؤشرات الحيوية لـ الورم المخاطي في دم المريض قبل ظهور الأعراض السريرية. كما يتم تطوير نماذج ثلاثية الأبعاد (3D Printing) لقلب المريض المصاب بـ الورم المخاطي لمساعدة الجراحين على محاكاة العملية المعقدة قبل بدئها، مما يضمن دقة استئصال القاعدة ومنع التكرار.
خرافات شائعة حول الورم المخاطي
- الخرافة:الورم المخاطي هو سرطان سينتشر في الرئتين والكبد.
- الحقيقة: هو ورم حميد لا ينتشر إلى أعضاء أخرى، لكن خطورته تكمن في موقعه داخل القلب وإمكانية إرسال صمات دموية.
- الخرافة: يمكن علاج الورم المخاطي بالأدوية والمذيبات.
- الحقيقة: لا يوجد دواء يذيب هذا النوع من الأنسجة، والجراحة هي الخيار الوحيد والفعال.
- الخرافة: المصاب بـ الورم المخاطي لا يمكنه ممارسة الرياضة أبداً بعد الجراحة.
- الحقيقة: بعد فترة التعافي، يعود معظم المرضى لممارسة حياتهم الطبيعية والرياضية بشكل كامل وبكفاءة قلبية أفضل.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء في الرعاية السريرية، نقدم لك هذه النصائح الحصرية للتعامل مع الورم المخاطي:
- لا تأجل الجراحة: بمجرد التشخيص، الوقت هو العدو الأول؛ التأخير يزيد من خطر تحرك قطعة من الورم نحو الدماغ.
- الفحص العائلي: إذا تم تشخيصك، اطلب من أقارب الدرجة الأولى إجراء فحص “إيكو” لمرة واحدة على الأقل للتأكد من عدم وجود العامل الوراثي.
- النظافة الفموية: حافظ على صحة أسنانك بدقة بعد العملية، لأن أي التهاب في اللثة قد ينتقل إلى مكان الجرح في القلب (التهاب الشغاف).
- الاستماع للجسد: إذا شعرت بضيق تنفس مفاجئ بعد سنوات من الجراحة، لا تتردد في فحص قلبك فوراً للتأكد من عدم عودة الورم المخاطي.
أسئلة شائعة (PAA)
هل يمكن أن يتحول الورم المخاطي إلى ورم خبيث؟
لا، من الناحية البيولوجية يظل الورم المخاطي حميداً، لكن “الخبث” السريري يأتي من مضاعفاته الانسدادية التي قد تسبب الوفاة إذا أهمل العلاج.
ما هي المدة المتوقعة للعملية الجراحية؟
تستغرق عملية استئصال الورم المخاطي عادة ما بين 3 إلى 5 ساعات، وتتم تحت التخدير العام وباستخدام جهاز القلب والرئة الصناعي.
هل تعود الحياة الجنسية لطبيعتها بعد الجراحة؟
نعم، يمكن العودة للنشاط الحميمي تدريجياً بعد 6 إلى 8 أسابيع من الجراحة، بمجرد التأكد من التئام عظم القص واستقرار ضربات القلب.
الخاتمة
يظل الورم المخاطي تحدياً طبياً يتطلب تشخيصاً دقيقاً وتدخلاً جراحياً بارعاً. من خلال الوعي بالأعراض وفهم المسار العلاجي، يمكن للمرضى تجاوز هذه المحنة والعودة لممارسة حياتهم بجودة عالية. تذكر دائماً أن المعرفة هي الخطوة الأولى نحو الشفاء، ونحن في “مدونة حياة الطبية” نلتزم بتزويدك بأحدث ما توصل إليه العلم في هذا المجال