يُعد السكري الذاتية للبالغين (Latent Autoimmune Diabetes of the Adult) أحد أكثر أنواع اضطرابات التمثيل الغذائي تعقيداً، حيث يمثل حالة هجينة تجمع بين السمات المناعية للسكري من النوع الأول والظهور السريري البطيء للنوع الثاني. تشير مدونة حياة الطبية إلى أن هذا المرض، الذي يُطلق عليه أحياناً سكري النوع 1.5، غالباً ما يتم تشخيصه خطأً في البداية، مما يؤدي إلى استراتيجيات علاجية غير فعالة قد تسرع من تدهور وظائف البنكرياس. إن فهم طبيعة هذا المرض المناعي الكامن يتطلب غوصاً عميقاً في كيفية هجوم الجهاز المناعي على خلايا بيتا بشكل تدريجي ومستتر.
ما هو السكري الذاتية للبالغين؟
يُعرف السكري الذاتية للبالغين طبياً بأنه شكل من أشكال سكري النوع الأول الذي يتطور ببطء شديد لدى الأشخاص الذين تزيد أعمارهم عن 30 عاماً، حيث تهاجم الأجسام المضادة الذاتية خلايا البنكرياس المنتجة للإنسولين. ويوضح موقع حياة الطبي أن التمييز الأساسي لهذه الحالة يكمن في عدم حاجة المريض الفورية للإنسولين عند التشخيص، وهو ما يخدع الأطباء غالباً ويدفعهم لتصنيف الحالة كسكري من النوع الثاني، رغم أن الآلية الأساسية هي تدمير مناعي ذاتي وليس مجرد مقاومة إنسولين.
تتميز هذه الحالة بوجود أجسام مضادة لـ “دي كربوكسيليز حمض الغلوتاميك” (GADAb)، وهي العلامة الحيوية التي تفصل بين السكري المناعي والسكري المرتبط بنمط الحياة. وبناءً على ذلك، فإن المريض قد يقضي سنوات في إدارة مستويات الجلوكوز باستخدام الأدوية الفموية قبل أن يصل البنكرياس إلى مرحلة الفشل التام في إنتاج الإنسولين الطبيعي. وتؤكد الأبحاث الصادرة عن المعاهد الوطنية للصحة (NIH) أن المسار الزمني لهذا المرض يجعله فريداً، حيث يمتلك المرضى “فترة شهر عسل” ممتدة مقارنة بالأطفال المصابين بالنوع الأول التقليدي.
من الناحية الفيزيولوجية المرضية، يشترك السكري الذاتية للبالغين مع النوع الأول في الارتباط بجينات معينة في نظام مستضد الكريات البيضاء البشرية (HLA)، ومع ذلك، يظهر المرضى عادةً بمؤشر كتلة جسم (BMI) منخفض إلى متوسط، ولا يعانون في الغالب من متلازمة التمثيل الغذائي الكاملة المرتبطة بالنوع الثاني. وتكمن خطورة إهمال هذا التعريف في أن العلاج التقليدي للنوع الثاني قد يجهد خلايا بيتا المتبقية، مما يعجل بالحاجة الماسة لحقن الإنسولين الخارجية.
الأعراض
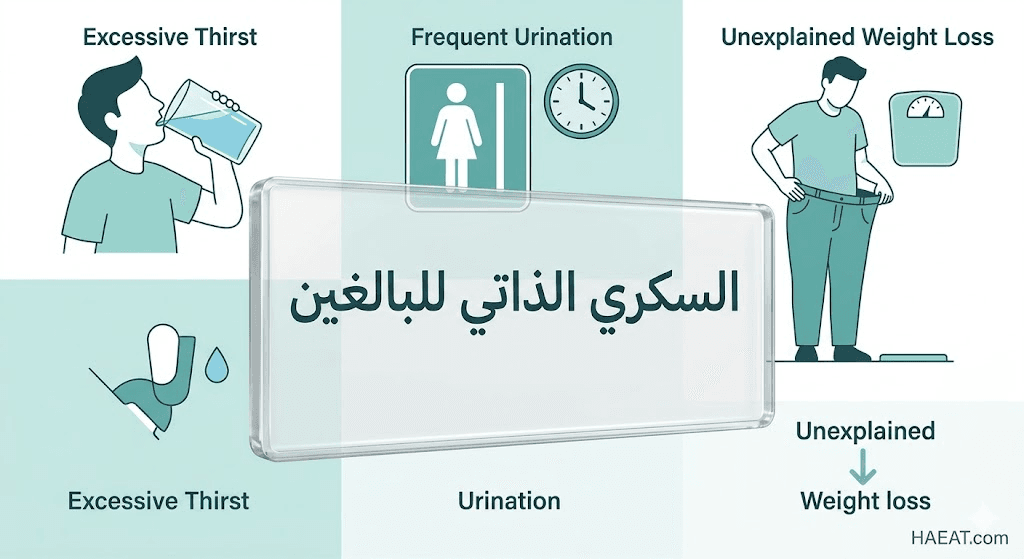
تظهر علامات السكري الذاتية للبالغين بشكل تدريجي ومخادع، حيث تبدأ الأعراض بسيطة وتتفاقم مع استنزاف الجهاز المناعي لمخزون الإنسولين في الجسم. وتتضمن القائمة التالية أبرز المظاهر السريرية التي يجب الانتباه إليها:
- العطش المفرط (Polydipsia): شعور مستمر بجفاف الفم والرغبة الملحة في شرب كميات كبيرة من السوائل، وهو ناتج عن محاولة الكلى طرح الجلوكوز الزائد.
- كثرة التبول (Polyuria): زيادة ملحوظة في عدد مرات التردد على المرحاض، خاصة خلال ساعات الليل، نتيجة الضغط التناضحي للسكر في البول.
- الإرهاق المزمن المنهك: شعور بفقدان الطاقة الكلية حتى بعد الراحة، لأن خلايا الجسم لا تستطيع الوصول إلى الجلوكوز كمصدر للوقود بسبب نقص الإنسولين.
- فقدان الوزن غير المبرر: قد يلاحظ المصاب بـ السكري الذاتية للبالغين انخفاضاً في كتلته العضلية والدهنية رغم تناوله للطعام بشكل طبيعي، حيث يبدأ الجسم في حرق أنسجته للحصول على الطاقة.
- تغيم الرؤية وتشوشها: تسبب مستويات السكر المرتفعة تغيراً في شكل عدسة العين، مما يؤدي إلى عدم وضوح الرؤية بشكل مؤقت.
- بطء التئام الجروح: تأخر ملاحظ في شفاء الخدوش البسيطة أو الكدمات، بالإضافة إلى تكرار حالات العدوى الجلدية أو الفطرية.
- تنميل الأطراف: وخز أو خدر في اليدين والقدمين، وهي إشارة مبكرة لتأثر الأعصاب المحيطية بارتفاع سكر الدم المستمر.
- الجوع المستمر (Polyphagia): الشعور بالحاجة لتناول الطعام فور الانتهاء من الوجبة، نتيجة فشل وصول الوقود إلى الخلايا المستهدفة.
أسباب السكري الذاتية للبالغين
تعتبر مسببات السكري الذاتية للبالغين مزيجاً معقداً من العوامل الجينية والمناعية والبيئية التي تعمل بتناغم سلبي لتدمير قدرة البنكرياس على إفراز الإنسولين. وفيما يلي تفصيل لهذه الأسباب العميقة:
- الخلل المناعي الذاتي (Autoimmunity): السبب الجوهري هو قيام الجهاز المناعي بالتعرف الخاطئ على خلايا بيتا في البنكرياس كأجسام غريبة، مما يحفز الخلايا التائية (T-cells) على مهاجمتها وتدميرها تدريجياً.
- الاستعداد الوراثي المتعدد: يلعب التكوين الجيني دوراً محورياً، حيث يرتبط المرض بجينات (HLA-DR3) و(HLA-DR4)، وهي نفس الجينات المرتبطة بالنوع الأول، لكن بتركيبات تسمح بظهور المرض في سن متأخرة.
- الأجسام المضادة (GAD65): وجود الأجسام المضادة لـ “دي كربوكسيليز حمض الغلوتاميك” هو المسبب الكيميائي الحيوي الأساسي الذي يمنع خلايا بيتا من أداء وظيفتها بكفاءة.
- المحفزات البيئية المحتملة: تشير بعض الدراسات إلى أن التعرض لعدوى فيروسية معينة في سن الرشد قد يحفز الجهاز المناعي “الخامل” لبدء هجومه على البنكرياس لدى الأشخاص المهيئين وراثياً.
- الضغط النفسي والإجهاد التأكسدي: قد يسهم الإجهاد المستمر في تسريع تدهور الخلايا المصابة أصلاً بالالتهاب المناعي، مما يجعل أعراض السكري الذاتية للبالغين تظهر بشكل أوضح.
- اضطرابات الميكروبيوم المعوي: تركز الأبحاث الحديثة على دور بكتيريا الأمعاء في تنظيم الاستجابة المناعية، حيث قد يؤدي اختلال توازنها إلى تحفيز العمليات المناعية الذاتية ضد البنكرياس.
متى تزور الطبيب؟
تحديد التوقيت المناسب لاستشارة أخصائي الغدد الصماء يمثل الفارق بين الحفاظ على وظائف خلايا بيتا لفترة أطول وبين الدخول في مضاعفات حادة. يجب ألا يتم تجاهل الأعراض البسيطة بحجة “الإرهاق الناتج عن العمل”.
متى يزور البالغون الطبيب؟
يجب على البالغين فوق سن الثلاثين التوجه للطبيب فوراً إذا لاحظوا أن أدوية السكري من النوع الثاني التقليدية (مثل الميتفورمين) لم تعد فعالة في السيطرة على مستويات السكر لديهم. وتؤكد بوابة HAEAT الطبية (ملاحظة: سيتم استخدام باقي المسميات في الأجزاء القادمة) أن فقدان الوزن المفاجئ لدى شخص لا يعاني من السمنة هو إنذار أحمر يتطلب فحص الأجسام المضادة فوراً لاستبعاد السكري الذاتية للبالغين.
متى يزور الأطفال والشباب الطبيب؟
على الرغم من أن المرض يُعرف بأنه يصيب البالغين، إلا أن الشباب في العشرينيات قد تظهر عليهم ملامح سريرية متداخلة. إذا ظهرت أعراض التبول الزائد والعطش بشكل بطيء وليس حاداً كما هو معتاد في النوع الأول، يجب إجراء فحص “C-peptide” لتقييم كمية الإنسولين التي لا يزال الجسم قادراً على إنتاجها.
التحليل الذاتي للأعراض المتداخلة قبل استشارة الطبيب
قبل موعدك، يُنصح بإجراء “مفكرة جلوكوز” لمدة 48 ساعة. إذا لاحظت أن مستويات السكر لديك ترتفع بشكل حاد بعد الوجبات الكربوهيدراتية البسيطة رغم التزامك بالعلاجات الفموية، فهذا مؤشر قوي على أن الآلية ليست “مقاومة إنسولين” بل هي “نقص إفراز” ناتج عن السكري الذاتية للبالغين. كما أن عدم وجود تاريخ عائلي للسمنة أو السكري من النوع الثاني مع ظهور أعراض السكري هو دافع قوي لطلب فحص المناعة الذاتية المتخصص.
عوامل خطر الإصابة بـ السكري الذاتية للبالغين
على عكس السكري من النوع الثاني الذي يرتبط ارتباطاً وثيقاً بنمط الحياة والسمنة، فإن عوامل الخطر المرتبطة بـ السكري الذاتية للبالغين تتركز في الجوانب البيولوجية والمناعية. ووفقاً لبيانات المعهد الوطني للسكري وأمراض الكلى (NIDDK)، تشمل أبرز هذه العوامل ما يلي:
- العمر عند التشخيص: الأفراد الذين تزيد أعمارهم عن 30 عاماً هم الأكثر عرضة، حيث يبدأ التدهور المناعي في اتخاذ مسار أبطأ مقارنة بالأطفال.
- التاريخ الشخصي للأمراض المناعية: تزداد احتمالية الإصابة بـ السكري الذاتية للبالغين لدى الأشخاص المصابين مسبقاً باضطرابات مناعية أخرى، مثل التهاب الغدة الدرقية (Hashimoto) أو فقر الدم الوبيل أو البهاق.
- مؤشر كتلة الجسم المنخفض (BMI): يُعد الوزن الطبيعي أو النحافة “عامل خطر” تشخيصي، حيث يميل المصابون بهذا النوع إلى عدم امتلاك الدهون الحشوية الزائدة المميزة لمقاومة الإنسولين.
- الاستعداد الوراثي النوعي: وجود أقارب من الدرجة الأولى مصابين بسكري النوع الأول يزيد من فرص انتقال الجينات المناعية المهيئة للهجوم على البنكرياس.
- العوامل العرقية: تشير الدراسات إلى تباين في معدلات الإصابة بين الأعراق المختلفة، مع زيادة طفيفة في المجتمعات ذات الأصول الأوروبية والشمالية، رغم رصده عالمياً.
- نقص فيتامين (د): تشير بعض الأبحاث في “موقع HAEAT الطبي” إلى أن نقص هذا الفيتامين قد يلعب دوراً في تحفيز الاستجابات المناعية الذاتية غير المنضبطة.
مضاعفات السكري الذاتية للبالغين
تكمن خطورة السكري الذاتية للبالغين في أن التشخيص المتأخر أو الخاطئ يسرع من ظهور المضاعفات المزمنة نتيجة التعرض الطويل لمستويات سكر غير منضبطة. وتتضمن هذه المضاعفات:
- الحماض الكيتوني السكري (DKA): مع تدهور إنتاج الإنسولين تماماً، قد يدخل المريض في حالة طوارئ طبية مهددة للحياة نتيجة تراكم الكيتونات في الدم.
- اعتلال الشبكية السكري: يؤدي ارتفاع الجلوكوز المستمر إلى تدمير الأوعية الدموية الدقيقة في العين، مما قد ينتهي بفقدان الرؤية إذا لم يتم التدخل مبكراً.
- الفشل الكلوي (اعتلال الكلية): الضغط المستمر على مرشحات الكلى يؤدي إلى تسرب البروتين وتدهور وظائف الكلى تدريجياً.
- أمراض القلب والأوعية الدموية: يزيد السكري الذاتية للبالغين من مخاطر تصلب الشرايين، النوبات القلبية، والسكتات الدماغية، خاصة مع غياب العلاج الإنسوليني المناسب.
- الاعتلال العصبي المحيطي: تلف الأعصاب الذي يبدأ غالباً في القدمين، مما يؤدي إلى فقدان الإحساس وزيادة خطر القروح التي يصعب التئامها.
- تلف خلايا بيتا الدائم: المضاعفة الأكبر هي الفقدان الكلي للقدرة على إنتاج الإنسولين، مما يحول المريض إلى الاعتماد الكلي على الحقن الخارجي مدى الحياة.
الوقاية من السكري الذاتية للبالغين
بما أن المرض ذو طبيعة مناعية ذاتية، فلا توجد “وقاية أولية” تمنع حدوث الهجوم المناعي تماماً، ولكن تركز مدونة HAEAT الطبية على “الوقاية الثانوية” التي تهدف إلى إبطاء تدمير البنكرياس:
- التشخيص المبكر الدقيق: هو حجر الزاوية في الوقاية من الفشل البنكرياسي السريع؛ فكلما تم اكتشاف المناعة الذاتية مبكراً، تم تعديل البروتوكول العلاجي لحماية الخلايا المتبقية.
- تجنب إجهاد البنكرياس: الابتعاد عن الأدوية التي تحفز إفراز الإنسولين بقوة (مثل السلفونيل يوريا) في المراحل الأولى، لأنها قد تسرع من استنفاد خلايا بيتا.
- المراقبة المستمرة للأجسام المضادة: للأشخاص الذين لديهم تاريخ عائلي، يساعد الفحص الدوري في رصد “مرحلة ما قبل السكري المناعي”.
- الحفاظ على مستويات فيتامين (د): تدعم بعض التوصيات الطبية الحفاظ على مستويات مثالية من هذا الفيتامين لدعم توازن الجهاز المناعي.
- إدارة الإجهاد التأكسدي: من خلال نظام غذائي غني بمضادات الأكسدة لتقليل الالتهابات المحيطة بجزر لانجرهانز في البنكرياس.
تشخيص السكري الذاتية للبالغين
يتطلب تأكيد الإصابة بـ السكري الذاتية للبالغين بروتوكولاً مخبرياً دقيقاً يتجاوز مجرد فحص السكر التراكمي (A1C). وتعتمد مراكز عالمية مثل “كليفلاند كلينك” المعايير التالية:
- فحص الأجسام المضادة (GAD65): هو الاختبار الذهبي؛ حيث يشير وجود هذه الأجسام بوضوح إلى وجود هجوم مناعي ذاتي نشط.
- اختبار الببتيد سي (C-peptide): يقيس هذا الفحص كمية الإنسولين التي ينتجها الجسم داخلياً. في حالات LADA، تكون المستويات منخفضة إلى طبيعية منخفضة، وتتناقص بمرور الوقت.
- فحص الأجسام المضادة الأخرى: مثل (ICA) و (IA-2A)، والتي قد تُطلب في حال كانت نتائج GAD غير حاسمة لزيادة دقة التشخيص.
- التاريخ السريري: عمر المريض عند التشخيص (عادة >30) وعدم استجابته الفعالة للأدوية الفموية التقليدية لمدة تزيد عن 6 أشهر.
- غياب علامات مقاومة الإنسولين: مثل الشواك الأسود (Acanthosis Nigricans) أو السمنة المفرطة، مما يوجه الشك نحو المسار المناعي.
علاج السكري الذاتية للبالغين
يهدف علاج السكري الذاتية للبالغين إلى تحقيق توازن دقيق بين السيطرة على الجلوكوز والحفاظ على وظيفة البنكرياس المتبقية لأطول فترة ممكنة.
تغييرات نمط الحياة والعلاجات المنزلية
على الرغم من الطبيعة المناعية للمرض، إلا أن تقليل العبء الأيضي يساعد بشكل كبير. يُنصح باتباع نظام غذائي منخفض المؤشر الجلايسيمي لتقليل الحاجة المفاجئة للإنسولين، مع ممارسة التمارين الهوائية بانتظام لتحسين حساسية الخلايا لما تبقى من إنسولين طبيعي. كما تنصح مدونة حياة الطبية بضرورة المراقبة الذاتية المتكررة لسكر الدم لفهم أنماط الارتفاع والانخفاض.
الأدوية والعلاجات الطبية المتطورة
بروتوكول علاج البالغين
في البداية، قد يتم استخدام الميتفورمين لتحسين كفاءة الإنسولين المتاح. ومع ذلك، تشير الدراسات الحديثة إلى أن البدء المبكر بجرعات منخفضة من الإنسولين (إنسولين القاعدي) قد “يريح” خلايا بيتا ويقلل من الهجوم المناعي عليها، مما يطيل فترة الاستقلال عن الإنسولين المكثف.
بروتوكول علاج الحالات المبكرة لدى الشباب
بالنسبة للشباب الذين يظهر لديهم السكري الذاتية للبالغين، يتم التركيز على الأدوية الحديثة مثل مثبطات DPP-4 أو ناهضات GLP-1، والتي أظهرت بعض القدرة على حماية كتلة خلايا بيتا وتقليل الالتهاب المناعي الموضعي.
استراتيجيات الحفاظ على وظيفة خلايا بيتا المتبقية
تتضمن هذه الاستراتيجية استخدام جرعات دقيقة من الإنسولين حتى قبل الارتفاع الحاد في السكر. الهدف ليس فقط خفض الجلوكوز، بل تقليل “السمية السكرية” التي تزيد من وضوح خلايا بيتا للجهاز المناعي، مما يجعلها أقل عرضة للهجوم.
التكنولوجيا الطبية المساعدة
يُعد استخدام أجهزة المراقبة المستمرة للجلوكوز (CGM) تحولاً جذرياً لمرضى السكري الذاتية للبالغين، حيث توفر بيانات لحظية تمنع الدخول في نوبات الهبوط أو الارتفاع المفاجئ، كما تسهل الانتقال التدريجي والآمن إلى مضخات الإنسولين الذكية عند الحاجة.

الطب البديل والسكري الذاتية للبالغين
لا يمكن للطب البديل أن يكون بديلاً عن الإنسولين في حالة السكري الذاتية للبالغين، لكنه يلعب دوراً “مسانداً” في تحسين جودة الحياة وتقليل الالتهاب الجهازي. وتوضح الأبحاث السريرية فاعلية بعض الممارسات:
- مكملات القرفة (Cinnamon): تساعد في تحسين حساسية الخلايا للإنسولين المتبقي، مما يقلل العبء على خلايا بيتا المجهدة.
- عنصر البربرين (Berberine): أظهرت بعض الدراسات قدرته على موازنة سكر الدم بشكل يقترب من الميتفورمين، لكن يجب استخدامه تحت إشراف طبي دقيق لتجنب تداخله مع المناعة.
- إدارة التوتر (اليوجا والتأمل): بما أن الإجهاد يرفع الكورتيزول الذي يزيد من مقاومة الإنسولين، فإن تقنيات الاسترخاء تعتبر ضرورة طبية لمرضى LADA لتقليل التذبذب الحاد في مستويات السكر.
- خل التفاح العضوي: تناوله قبل الوجبات الكربوهيدراتية قد يبطئ من سرعة امتصاص السكر، مما يمنع “القفزات” التي ترهق البنكرياس المصاب بالتهاب مناعي.
- الأحماض الدهنية (أوميغا-3): تعمل كمضاد التهاب طبيعي قد يساعد في تقليل حدة الهجوم المناعي على الأنسجة البنكرياسية.
الاستعداد لموعدك مع الطبيب
الاستعداد الجيد يضمن الحصول على التشخيص الصحيح وتجنب الوقوع في فخ التشخيص الخاطئ بمرض السكري من النوع الثاني.
ما يمكنك فعله قبل الموعد
يُنصح بكتابة قائمة دقيقة بجميع الأعراض، حتى تلك التي تبدو غير مرتبطة بالسكري مثل جفاف الجلد أو اضطراب الغدة الدرقية. قم بتجهيز سجل لمستويات السكر لمدة أسبوع، مع تدوين الوجبات التي تسببت في ارتفاعات غير مبررة رغم الالتزام بالأدوية.
ما تتوقعه من طبيب الغدد الصماء
سوف يركز الطبيب المتخصص على تقييم تاريخك العائلي مع الأمراض المناعية. توقع أن يطلب الطبيب فحوصات مخبرية متقدمة لقياس الأجسام المضادة ومستوى إنتاج الإنسولين الذاتي قبل اتخاذ قرار بشأن نوع العلاج.
أسئلة ذكية لضمان دقة التفريق بين النوع الثاني وLADA
من الضروري أن تسأل طبيبك: “هل يمكننا فحص الأجسام المضادة GAD لاستبعاد السكري المناعي؟” و”ما هو مستوى الببتيد سي لدي حالياً؟”. هذه الأسئلة تظهر وعيك وتدفع الفريق الطبي للبحث في المسار المناعي بدلاً من المسار الأيضي التقليدي.
مراحل الشفاء من السكري الذاتية للبالغين
يجب توضيح أن “الشفاء” في حالة السكري الذاتية للبالغين يعني “الإدارة الناجحة” ومنع التدهور، وليس اختفاء المرض تماماً. وتمر هذه الرحلة بمراحل:
- مرحلة التشخيص المزدوج: حيث يتم الخلط بينه وبين النوع الثاني، وتستمر الأدوية الفموية في العمل لفترة قصيرة.
- مرحلة “شهر العسل” المتأخرة: وهي فترة قد تمتد لسنوات يكون فيها البنكرياس قادراً على إنتاج كمية ضئيلة لكن كافية من الإنسولين مع دعم خارجي بسيط.
- مرحلة الانتقال للإنسولين: عندما يتجاوز الهجوم المناعي قدرة الخلايا على التعافي، وهنا يصبح الإنسولين هو المنقذ للحياة والمحافظ على الأعضاء من التلف.
- مرحلة الاستقرار التكنولوجي: استخدام المضخات والمجسات لتحقيق توازن مثالي يحاكي عمل البنكرياس الطبيعي.
الأنواع الشائعة للسكري الذاتية للبالغين
يصنف الأطباء السكري الذاتية للبالغين بناءً على كثافة الأجسام المضادة وسرعة التدهور:
- النوع LADA-1: يتميز بوجود مستويات عالية من أجسام GAD المضادة، ويميل المرضى فيه إلى النحافة وسرعة الحاجة للإنسولين (يشبه النوع الأول).
- النوع LADA-2: تكون مستويات الأجسام المضادة أقل، وقد يعاني المرضى من بعض السمنة، مما يجعل مسار المرض يبدو طويلاً جداً ويشبه النوع الثاني لسنوات.
الفروق الجوهرية (المناعية والسريرية) بين LADA والنوعين الأول والثاني
يختلف السكري الذاتية للبالغين عن النوع الأول في سرعة التدمير؛ فبينما ينهار بنكرياس الطفل خلال أسابيع، يستغرق بنكرياس مريض LADA سنوات. وعن النوع الثاني، يختلف في “السبب”؛ فالنوع الثاني مشكلة “قفل ومفتاح” (مقاومة)، بينما LADA مشكلة “فقدان المفتاح نفسه” (نقص الإنتاج المناعي).
التأثيرات النفسية والاجتماعية للتشخيص المتأخر بمرض السكري الذاتية للبالغين
التشخيص الخاطئ لسنوات قد يسبب “إحباطاً علاجياً” للمريض، حيث يشعر بالفشل رغم التزامه بالحمية. إن إدراك أن المشكلة “مناعية” وليست “تقصيراً شخصياً” في نمط الحياة يساهم في تحسين الصحة النفسية وتقبل الخطة العلاجية الجديدة المعتمدة على الإنسولين.
التغذية العلاجية المتقدمة: هل ينجح نظام “الكيتو” مع مرضى LADA؟
يُعد نظام الكيتو سلاحاً ذا حدين؛ فهو يقلل الحاجة للإنسولين بشكل كبير، لكن لدى مرضى السكري الذاتية للبالغين، يجب الحذر من خطر الحماض الكيتوني السكري. يُنصح بدلاً من ذلك بنظام “الكربوهيدرات المنخفضة جداً” مع مراقبة دقيقة للكيتونات في البول والدم لضمان السلامة.
مستقبل العلاجات الجينية والمناعية لمرض السكري الذاتية للبالغين
تتجه الأبحاث الآن نحو “إعادة تدريب” الجهاز المناعي ليتوقف عن مهاجمة البنكرياس. تُجرى تجارب واعدة على لقاحات مناعية وعلاجات بالخلايا الجذعية تهدف إلى ترميم خلايا بيتا التالفة، مما قد يجعل من السكري الذاتية للبالغين مرضاً يمكن عكس مساره في العقود القادمة.
خرافات شائعة حول السكري الذاتية للبالغين
- خرافة: LADA يصيب النحفاء فقط. الحقيقة: قد يصيب أصحاب الأوزان الزائدة أيضاً، مما يزيد من صعوبة التشخيص.
- خرافة: يمكن علاجه بالأعشاب فقط. الحقيقة: لا يوجد عشب يمكنه إيقاف الهجوم المناعي الذاتي أو تعويض نقص الإنسولين الحاد.
- خرافة: هو مجرد نوع ثانٍ بسيط. الحقيقة: هو مرض مناعي جدي يتطلب مراقبة تضاهي مراقبة النوع الأول.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا مرشدك السريري، نقدم لك هذه الأسرار لإدارة ناجحة:
- قاعدة “الإنسولين المبكر”: لا تخشَ الإنسولين؛ فالبدء به مبكراً بجرعات ضئيلة قد ينقذ خلايا البنكرياس المتبقية من الموت السريع.
- افحص الغدة الدرقية: هناك ارتباط وثيق بين LADA واضطرابات الغدة، فحصها سنوياً يحميك من تقلبات السكر غير المبررة.
- كن طبيب نفسك: تعلم كيفية حساب الكربوهيدرات بدقة؛ فهي المهارة الأهم التي ستمنحك الحرية في تناول الطعام.
أسئلة شائعة
هل الوراثة عامل حتمي في السكري الذاتية للبالغين؟
ليس بالضرورة؛ الجينات تمنح “الاستعداد”، ولكن المحفزات البيئية هي التي تشعل فتيل المرض.
ما هي تكلفة علاج LADA مقارنة بالنوع الثاني؟
قد تكون التكلفة أعلى بسبب الحاجة لمجسات السكر (CGM) والأجسام المضادة، لكنها توفر مبالغ ضخمة كانت ستنفق على علاج المضاعفات مستقبلاً.
هل يسبب السكري الذاتية للبالغين ألمًا جسديًا؟
الألم غالباً ما يرتبط بالتهاب الأعصاب في الأطراف إذا لم يتم التحكم في السكر، وليس بسبب المرض نفسه.
الخاتمة
يظل السكري الذاتية للبالغين تحدياً طبياً يتطلب وعياً من المريض ودقة من الطبيب. إن الانتقال من عقلية “مقاومة الإنسولين” إلى عقلية “الحماية المناعية” هو المفتاح لحياة مديدة وصحية. تذكر دائماً أن التشخيص الدقيق هو نصف العلاج، وأن التكنولوجيا الحديثة جعلت من التعايش مع هذا النوع أمراً ممكناً وبجودة حياة عالية جداً.