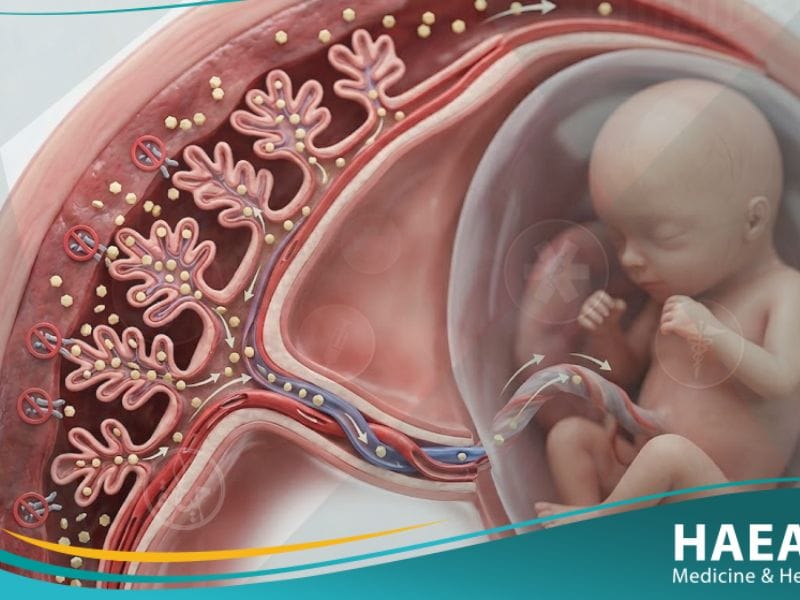
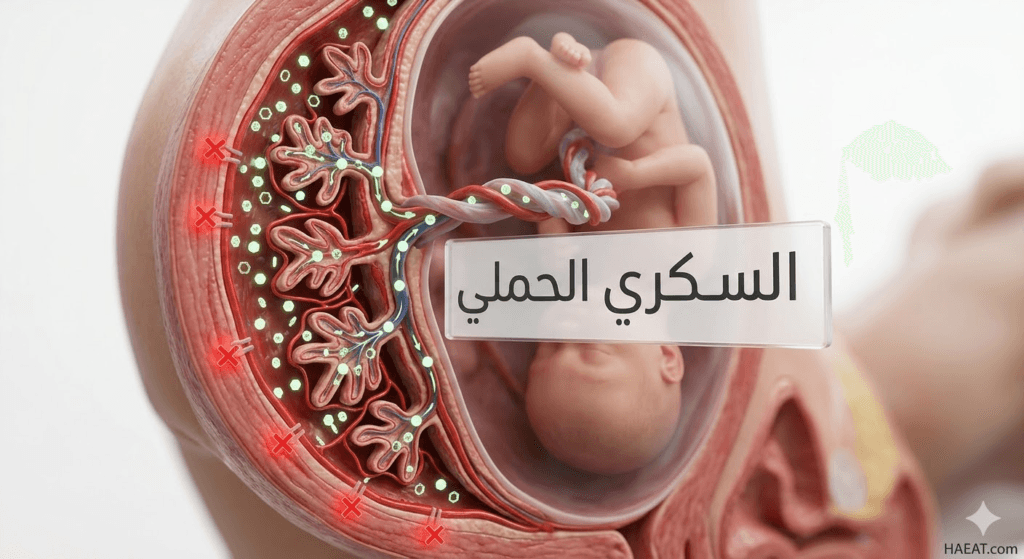
يُعد السكري الحملي (Gestational diabetes) أحد التحديات الصحية الشائعة التي تواجهها النساء أثناء فترة الحمل، وهو اضطراب يتميز بارتفاع مستويات الجلوكوز في الدم لأول مرة خلال هذه الفترة الحيوية. تؤكد مدونة حياة الطبية أن الوعي المبكر بكيفية إدارة هذه الحالة يمثل حجر الزاوية لضمان رحلة حمل آمنة، حيث يتطلب الأمر توازناً دقيقاً بين التغذية والنشاط البدني والمتابعة الطبية المستمرة. من الضروري إدراك أن هذا النوع من السكري ليس مجرد رقم في فحص مختبري، بل هو إشارة من الجسم لضرورة تبني نمط حياة صحي يحمي الأم والجنين من مخاطر صحية محتملة مستقبلاً.
ما هو السكري الحملي؟
يُعرف السكري الحملي بأنه حالة طبية مؤقتة تتميز بارتفاع غير طبيعي في مستويات سكر الدم يظهر عادة في الثلث الثاني أو الثالث من الحمل لدى نساء لم يسبق لهن الإصابة بالسكري. توضح التقارير الصادرة عن المعاهد الوطنية للصحة (NIH) أن هذه الحالة تنشأ عندما يعجز البنكرياس عن إنتاج كميات كافية من الإنسولين للتغلب على المقاومة الناتجة عن هرمونات المشيمة.
يشير موقع حياة الطبي إلى أن السكري خلال الحمل يُصنف عادة كاضطراب أيضي عابر، ولكنه يتطلب تدخلاً طبياً دقيقاً لمنع تحوله إلى مشكلة مزمنة تؤثر على جودة حياة الأم والطفل بعد الولادة.
تختلف هذه الحالة عن السكري من النوع الأول أو الثاني بأنها غالباً ما تختفي تماماً بعد وضع المولود، حيث تعود مستويات السكر لمعدلاتها الطبيعية فور خروج المشيمة المسؤولة عن الخلل الهرموني. ومع ذلك، فإن حدوث هذا الخلل يعد مؤشراً حيوياً على احتمالية الإصابة بالسكري مستقبلاً، مما يجعل مرحلة العلاج فرصة ذهبية لتعلم مهارات المراقبة الذاتية والتغذية العلاجية المتوازنة. وبناءً على ذلك، يتم تصنيف الحالات إلى نوعين رئيسيين: النوع (A1) الذي يمكن السيطرة عليه من خلال النظام الغذائي فقط، والنوع (A2) الذي يتطلب استخدام الإنسولين أو الأدوية الفموية.
أعراض السكري الحملي
تكمن صعوبة اكتشاف السكري الحملي في أن أعراضه قد تتشابه بشكل كبير مع الأعراض الطبيعية المصاحبة لفترة الحمل، مما يجعل التشخيص المختبري هو الفيصل الوحيد في أغلب الحالات. ومع ذلك، قد تظهر مجموعة من العلامات التحذيرية التي تستوجب الانتباه الدقيق، ومن أهمها ما يلي:
- العطش المفرط وغير المبرر: شعور دائم بجفاف الحلق والحاجة المستمرة لشرب كميات كبيرة من الماء، وهو ما يتجاوز الاحتياج الطبيعي للحامل.
- زيادة وتيرة التبول: بالرغم من أن كثرة التبول شائعة في الحمل، إلا أن زيادتها بشكل مفرط ومفاجئ، خاصة في الليل، قد تكون علامة على محاولة الجسم التخلص من الجلوكوز الزائد.
- الإرهاق الشديد والخمول: الشعور بالتعب المستمر ونقص الطاقة حتى بعد الحصول على قسط كافٍ من الراحة، نتيجة عدم وصول الجلوكوز لخلايا الجسم بشكل فعال.
- جفاف الفم والجلد: ملاحظة جفاف ملحوظ في الأغشية المخاطية والجلد، مما قد يسبب الحكة أو الانزعاج الدائم.
- رؤية ضبابية مؤقتة: قد يؤدي ارتفاع السكر المفاجئ إلى تغير في سوائل العين، مما يسبب تشوشاً في الرؤية يتلاشى عند انتظام مستويات السكر.
- التهابات فطرية متكررة: تزايد احتمالية الإصابة بالتهابات المسالك البولية أو الالتهابات المهبلية الفطرية (Candidiasis) بسبب توفر بيئة غنية بالسكر لنمو البكتيريا والفطريات.
- زيادة الوزن غير المتوقعة: في بعض الأحيان، قد تلاحظ الحامل زيادة مفرطة في الوزن لا تتناسب مع كمية الطعام المستهلكة، مما قد يشير إلى اضطراب أيضي.

أسباب السكري الحملي
يحدث السكري الحملي نتيجة تفاعلات كيميائية معقدة داخل جسم المرأة، حيث تلعب المشيمة دوراً مزدوجاً في توفير الغذاء للجنين وإفراز هرمونات تؤثر سلباً على عملية الأيض لدى الأم. وتتضمن الأسباب والآليات البيولوجية لهذه الحالة ما يلي:
- مقاومة الإنسولين الهرمونية: تفرز المشيمة هرمونات مثل (hPL) وهرمون النمو المحفز للحمل، والتي تزيد من قدرة الجنين على الحصول على السكر، لكنها تضعف فعالية الإنسولين في جسم الأم.
- عجز البنكرياس: في الحالات الطبيعية، يفرز البنكرياس كميات إضافية من الإنسولين للتعامل مع هذه المقاومة، ولكن في حالة الإصابة، يعجز البنكرياس عن تلبية هذا الطلب المتزايد.
- تغيرات الوزن والدهون: تؤدي زيادة الكتلة الدهنية في الجسم إلى إفراز مواد كيميائية تسمى (Adipokines) تزيد من مقاومة الخلايا لاستقبال الجلوكوز.
- العوامل الوراثية والجينية: تلعب الجينات دوراً محورياً في تحديد مدى حساسية الخلايا للإنسولين، حيث تزداد الفرص لدى النساء اللواتي يمتلكن تاريخاً عائلياً للسكري.
- متلازمة المبيض متعدد الكيسات (PCOS): النساء المصابات بهذه المتلازمة لديهن استعداد فطري لمقاومة الإنسولين، وهو ما يتفاقم بشكل حاد خلال أشهر الحمل.
- العمر المتقدم عند الحمل: تراجع مرونة عمليات الأيض مع التقدم في السن (خاصة بعد عمر 35) يرفع من احتمالية عدم قدرة الجسم على التكيف مع تغيرات السكر.
تعتبر هذه الأسباب متداخلة، حيث غالباً ما تجتمع العوامل الوراثية مع الضغوط الهرمونية الناتجة عن المشيمة لتؤدي إلى ظهور المرض، مما يجعل كل حمل حالة فريدة تتطلب تقييماً مستقلاً.
متى تزور الطبيب؟
تعد المتابعة الدورية جزءاً لا يتجزأ من رعاية الحمل، ولكن هناك حالات ومؤشرات تستوجب استشارة طبية فورية لضمان السيطرة على السكري الحملي قبل حدوث مضاعفات.
متى يجب استشارة الطبيب للبالغين (الحوامل)؟
توصي الجهات الصحية، ومن بينها الكلية الأمريكية لأطباء النساء والتوليد (ACOG)، بضرورة خضوع جميع الحوامل لاختبار تحدي الجلوكوز بين الأسبوعين 24 و28 من الحمل. ومع ذلك، يجب مراجعة المختص في الحالات التالية:
- إذا كنتِ تعانين من سمنة مفرطة قبل الحمل (BMI > 30)، حيث يُنصح بالفحص في الزيارة الأولى.
- ظهور أعراض العطش الشديد أو كثرة التبول بشكل مفاجئ وحاد.
- إذا شعرتِ بنوبات من الدوار أو الإغماء التي قد تشير إلى تذبذب مستويات السكر.
- وجود تاريخ سابق للإصابة بسكر الحمل في ولادات سابقة، أو ولادة طفل بوزن يتجاوز 4.5 كيلوجرام.
متى يجب القلق على الجنين (العلامات التحذيرية)؟
يراقب موقع HAEAT الطبي الحالة من منظور صحة الجنين أيضاً، لذا يجب التوجه للطوارئ أو الطبيب فوراً عند ملاحظة:
- تراجع ملحوظ في حركة الجنين بعد الأسبوع الثامن والعشرين.
- زيادة مفاجئة في حجم البطن بشكل لا يتناسب مع عمر الحمل (قد يشير لزيادة السائل الأمينوسي).
- نتائج تصوير السونار التي تظهر نمواً متسارعاً جداً لحجم الجنين (Macrosomia).
تقنيات المراقبة الذكية والذكاء الاصطناعي في المتابعة
في العصر الرقمي الحالي، تقترح الأنظمة الطبية المتطورة استخدام أجهزة المراقبة المستمرة للجلوكوز (CGM) التي تتصل بتطبيقات الهواتف الذكية. تتيح هذه التقنيات المدعومة بالذكاء الاصطناعي إرسال تنبيهات فورية للطبيب في حال حدوث ارتفاعات حادة، كما تساعد الحامل على فهم كيفية تأثير كل وجبة طعام بشكل مباشر على مستويات السكر لديها. وبناءً على ذلك، يصبح التدخل الطبي أكثر دقة وسرعة، مما يقلل من القلق المصاحب لمراقبة الحالة يدوياً ويضمن استقراراً أكبر طوال اليوم.
عوامل خطر الإصابة بـ السكري الحملي
لا تُصاب جميع النساء بـ السكري الحملي بنفس الدرجة من الاحتمالية، إذ تلعب العوامل البيولوجية والنمطية دوراً حاسماً في تهيئة الجسم لهذا الاضطراب. تحدد الدراسات السريرية مجموعة من الفئات الأكثر عرضة للإصابة، وهي تشمل:
- زيادة الوزن والسمنة: تعد زيادة مؤشر كتلة الجسم (BMI) عن 30 قبل الحمل من أقوى العوامل المحفزة لمقاومة الإنسولين.
- التاريخ العائلي: وجود إصابة بمرض السكري من النوع الثاني لدى الأقرباء من الدرجة الأولى (الأب، الأم، أو الإخوة).
- العمر عند الحمل: تزداد المخاطر بشكل ملحوظ لدى النساء اللواتي يحملن في سن يتجاوز 25 إلى 30 عاماً.
- تاريخ الإصابة السابق: النساء اللواتي عانين من السكري الحملي في أحمال سابقة لديهن فرصة تتجاوز 50% لتكرار الإصابة.
- متلازمة المبيض متعدد الكيسات (PCOS): لارتباطها الوثيق بخلل الاستقلاب وصعوبة معالجة السكر في الدم.
- العوامل العرقية: تشير الإحصائيات إلى ارتفاع معدلات الإصابة لدى النساء من أصول آسيوية، أفريقية، أو من منطقة الشرق الأوسط.
- ولادة طفل ضخم سابقاً: إذا كانت الأم قد وضعت مولوداً يزن أكثر من 4 كجم في ولادة سابقة.
- مرحلة ما قبل السكري: وجود قراءات سكر حدودية (Prediabetes) قبل حدوث الحمل.
- نمط الحياة الخامل: قلة النشاط البدني قبل وأثناء أشهر الحمل الأولى تضعف من حساسية الخلايا للإنسولين.
مضاعفات السكري الحملي
إذا لم يتم التحكم في مستويات الجلوكوز بدقة، فقد يؤدي السكري الحملي إلى سلسلة من التعقيدات الصحية التي تؤثر على رحلة الحمل والولادة، وتستمر آثارها أحياناً لفترة ما بعد الولادة.
أولاً: المضاعفات التي قد تؤثر على الجنين:
- عملقة الجنين (Macrosomia): يؤدي السكر الزائد في دم الأم إلى عبور المشيمة، مما يحفز بنكرياس الجنين لإفراز إنسولين إضافي، وهو هرمون نمو قوي يؤدي لتضخم حجم الطفل.
- الولادة المبكرة: قد تضطر الأطقم الطبية لتحريض الولادة قبل موعدها بسبب كبر حجم الجنين أو وجود ضائقة جنينية.
- صعوبات التنفس الحادة: المواليد لأمهات مصابات بسكر الحمل قد يعانون من متلازمة الضائقة التنفسية لأن مستويات الإنسولين العالية قد تعيق نضج الرئتين.
- نقص سكر الدم بعد الولادة (Hypoglycemia): فور الانفصال عن دم الأم، قد ينخفض سكر المولود بشكل حاد بسبب استمرار بنكرياس الطفل في إفراز كميات عالية من الإنسولين.
- اليرقان (Jaundice): زيادة احتمالية اصفرار الجلد والعينين لدى المولود نتيجة زيادة إنتاج كرات الدم الحمراء.
- المخاطر المستقبلية: تزداد لدى هؤلاء الأطفال احتمالية الإصابة بالسمنة والسكري من النوع الثاني في وقت مبكر من حياتهم.
ثانياً: المضاعفات التي قد تؤثر على الأم:
- ما قبل التسمم (Preeclampsia): ارتفاع حاد في ضغط الدم مع وجود بروتين في البول، وهي حالة تهدد حياة الأم والجنين وتتطلب تدخلاً عاجلاً.
- الحاجة للعملية القيصرية: بسبب كبر حجم الجنين، تزداد احتمالية تعذر الولادة الطبيعية واللجوء للجراحة.
- تراكم السائل الأمينوسي (Polyhydramnios): زيادة كمية السوائل حول الجنين مما قد يسبب ضغطاً إضافياً أو ولادة مبكرة.
- تطور السكري الدائم: تزداد فرصة تحول الحالة إلى سكري من النوع الثاني خلال 5 إلى 10 سنوات بعد الولادة بنسبة تصل إلى 60%.
الوقاية من السكري الحملي
تؤكد مجلة حياة الطبية أن الوقاية تبدأ دائماً قبل التخطيط للحمل، ولكن حتى أثناء الحمل، يمكن لبعض الخطوات أن تقلل من شدة الإصابة أو تمنع ظهورها في الحالات الحدودية.
- الوصول للوزن المثالي: التخلص من الكيلوجرامات الزائدة قبل الحمل يقلل من العبء الأيضي على البنكرياس بشكل كبير.
- النشاط البدني المنتظم: ممارسة المشي السريع أو السباحة لمدة 30 دقيقة يومياً تساعد العضلات على استهلاك الجلوكوز دون الحاجة لكميات هائلة من الإنسولين.
- التركيز على الألياف: استبدال الكربوهيدرات البسيطة (مثل الخبز الأبيض والحلويات) بالكربوهيدرات المعقدة والألياف الموجودة في الخضروات والحبوب الكاملة.
- تجنب الزيادة المفرطة في وزن الحمل: الالتزام بالزيادة المقررة طبياً لكل ثلث من أحمال الحمل وتجنب فكرة “الأكل لشخصين” غير العلمية.
- المراقبة المبكرة: إذا كانت المرأة تمتلك عوامل خطر، يجب البدء بفحص السكر قبل الأسبوع 24 للكشف المبكر.
تشخيص السكري الحملي
يعتمد تشخيص السكري الحملي على بروتوكولات دقيقة تهدف لتقييم كفاءة الجسم في معالجة الجلوكوز تحت ضغط هرمونات المشيمة. وفقاً لمنظمة الصحة العالمية (WHO)، يتم اتباع الخطوات التالية:
- اختبار تحدي الجلوكوز (Glucose Challenge Test): يتم في الأسبوع 24-28، حيث تشرب الحامل محلولاً سكرياً (50 جم) ويُقاس السكر بعد ساعة. إذا كانت النتيجة أعلى من 140 ملجم/دسل، يتم الانتقال للاختبار التأكيدي.
- اختبار تحمل الجلوكوز الفموي (OGTT): يتطلب الصيام لمدة 8 ساعات، ثم شرب محلول (100 جم) وقياس السكر في ثلاث مراحل (بعد ساعة، ساعتين، وثلاث ساعات).
- المعايير التشخيصية: يُشخص السكري الحملي إذا ظهرت قراءتان على الأقل أعلى من المستويات المحددة في اختبار التحمل.
- تحليل السكر التراكمي (HbA1c): رغم أنه أقل دقة في تشخيص سكر الحمل مقارنة بالسكري العادي، إلا أنه يُستخدم لتقييم مستويات السكر في الأشهر الثلاثة السابقة للحمل.
علاج السكري الحملي
يهدف علاج السكري الحملي بشكل أساسي إلى الحفاظ على مستويات سكر الدم ضمن نطاق ضيق جداً (عادة أقل من 95 ملجم/دسل صائماً وأقل من 120-140 بعد الوجبات)، وذلك لحماية نمو الجنين وتجنب المضاعفات.
نمط الحياة والعلاجات المنزلية
يعتبر تعديل السلوك الغذائي والنشاط البدني هو الخط الأول والعلاجي الأهم لأكثر من 70% من الحالات.
- خطة الوجبات المقسمة: تناول 3 وجبات رئيسية و2-3 وجبات خفيفة لمنع تذبذب السكر.
- توزيع الكربوهيدرات: تقليل كمية الكربوهيدرات في وجبة الإفطار (حيث تكون مقاومة الإنسولين في أعلى مستوياتها صباحاً) وزيادتها تدريجياً في الغداء.
- المراقبة المنزلية: استخدام جهاز قياس السكر المنزلي 4 مرات يومياً (مرة صائمة و3 مرات بعد الوجبات بمدة ساعة أو ساعتين).
الأدوية والعلاجات الطبية
إذا لم تفلح التغييرات في نمط الحياة خلال أسبوع أو أسبوعين، يلجأ الأطباء للحلول الدوائية.
بروتوكول العلاج للأمهات
- حقن الإنسولين: هو “المعيار الذهبي” لعلاج السكري الحملي لأنه لا يعبر المشيمة ولا يضر الجنين، ويتم تحديد جرعاته بناءً على القراءات المرتفعة (سواء الصباحية أو بعد الأكل).
- الميتفورمين (Metformin): في بعض الحالات، قد يصفه الأطباء كبديل أو مكمل للإنسولين، حيث يزيد من حساسية الخلايا للإنسولين المفرز طبيعياً.
الرعاية الخاصة للمولود بعد الولادة
- الفحص الفوري للسكر: يتم قياس سكر المولود كل بضع ساعات في اليوم الأول للتأكد من عدم هبوطه.
- الرضاعة الطبيعية المبكرة: تشجع بوابة HAEAT الطبية على البدء الفوري بالرضاعة لأنها تساعد في استقرار سكر الرضيع وتقليل مخاطر السمنة المستقبلية له.
- المراقبة التنفسية: وضع المولود تحت الملاحظة للتأكد من عدم وجود أي ضيق في التنفس.
تطبيقات الذكاء الاصطناعي في تنظيم مستويات الجلوكوز
دخلت التكنولوجيا بقوة في علاج السكري الحملي، حيث تستخدم تطبيقات ذكية خوارزميات لتحليل البيانات المدخلة من قبل الأم (نوع الطعام، الحركة، قراءة السكر) لتقديم نصائح لحظية حول الجرعة القادمة أو الوجبة المثالية. هذه الأنظمة تساعد في تقليل الخطأ البشري وتوفر قاعدة بيانات ضخمة للطبيب المعالج لمراجعتها خلال الزيارات الدورية.
مستقبل العلاجات الجينية لمقاومة الإنسولين
تجري الأبحاث حالياً حول إمكانية استهداف مستقبلات الإنسولين في الخلايا الأمومية باستخدام تقنيات جينية متطورة لتعزيز استجابتها للهرمون خلال فترة الحمل فقط. الهدف هو ابتكار “علاجات مؤقتة” تعمل فقط في ظل وجود هرمونات المشيمة، مما قد يغني مستقبلاً عن الحاجة لحقن الإنسولين المتكررة ويحمي الجنين من التعرض لمستويات سكر متذبذبة.

الطب البديل والسكري الحملي
بالرغم من أن العلاج الطبي وتعديل النظام الغذائي هما الأساس، إلا أن هناك بعض الممارسات والحلول التكميلية التي قد تساعد في تحسين حساسية الخلايا للإنسولين، بشرط أن تتم تحت إشراف طبي كامل لضمان سلامة الجنين.
- خل التفاح المخفف: تشير بعض الدراسات إلى أن تناول ملعقة صغيرة من خل التفاح الطبيعي مخففة بكوب كبير من الماء قبل وجبة العشاء قد يحسن من قراءات السكر الصباحية.
- القرفة (باعتدال): تُعرف القرفة بقدرتها على تحسين استقلاب الجلوكوز، ولكن يجب تناولها بكميات غذائية بسيطة (رشة على الطعام) وتجنب المكملات المركزة منها خلال الحمل لتجنب أي تقلصات رحمية.
- مكملات المغنيسيوم: يلعب المغنيسيوم دوراً حيوياً في عمل الإنسولين، وغالباً ما تعاني الحوامل من نقص فيه، لذا قد يصف الطبيب مكملات المغنيسيوم لتعزيز ضبط السكر وتقليل تشنجات العضلات.
- فيتامين د: ارتبط نقص فيتامين د بزيادة خطر الإصابة بـ السكري الحملي، لذا فإن الحفاظ على مستوياته الطبيعية يدعم البنكرياس في أداء وظيفته.
- الزنجبيل: يساعد الزنجبيل في تحسين حساسية الإنسولين وتقليل الالتهابات، بالإضافة إلى فوائده المعروفة في تقليل غثيان الحمل.
- عشبة الحلبة: رغم فعاليتها في خفض السكر، يجب الحذر الشديد منها في الأشهر الأخيرة من الحمل لأنها قد تحفز الانقباضات، ولا تُستخدم إلا بعد استشارة الأخصائي.
- تطبيقات الاسترخاء والتنفس: يلعب التوتر دوراً كبيراً في رفع مستويات الكورتيزول الذي يرفع بدوره السكر، لذا فإن اليوغا المخصصة للحوامل والتأمل يعدان جزءاً من “الطب السلوكي” المكمل.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع السكري الحملي تنظيماً عالياً، حيث أن الوقت في العيادة غالباً ما يكون محدوداً، مما يستوجب تحضيراً مسبقاً للحصول على أفضل رعاية.
ماذا تفعلين قبل الموعد؟
- تدوين سجل الطعام والسكر: أحضري دفتراً أو تطبيقاً يحتوي على قراءات السكر لآخر 7 أيام، مع ذكر ما تم تناوله في كل وجبة.
- قائمة الأدوية: اكتبي أسماء جميع الفيتامينات والمكملات التي تتناولينها حالياً.
- تسجيل الأعراض: دوني أي ملاحظات غريبة مثل زغللة العين، الدوار، أو زيادة العطش بشكل مفاجئ.
- تجهيز الأسئلة: اكتبي الأسئلة التي تشغلك، مثل: “ما هو الوزن المثالي الذي يجب أن أكتسبه الآن؟” أو “هل أحتاج لتغيير جرعة الإنسولين قبل النوم؟”.
ماذا تتوقعين من الطبيب؟
- مراجعة القراءات: سيقوم الطبيب بتحليل أنماط الارتفاع (هل هي صائم أم بعد الأكل؟).
- فحص الجنين بالسونار: لتقييم حجم الجنين وكمية السائل المحيط به.
- تعديل الخطة العلاجية: سواء بزيادة النشاط البدني أو وصف أدوية جديدة.
- تحديد موعد الولادة: مناقشة ما إذا كان من الأفضل تحريض الولادة في الأسبوع 38 أو 39.
استخدام المساعد الرقمي في جدولة التحاليل وحفظ البيانات
تقترح التوجهات الحديثة استخدام مساعدين رقميين يعتمدون على الذكاء الاصطناعي لجدولة مواعيد فحص السكر اليومية. هذه الأدوات لا تقوم فقط بتذكيرك بالموعد، بل يمكنها ربط بياناتك السحابية بملف الطبيب مباشرة، مما يتيح له مراقبتك عن بُعد والتدخل عند الضرورة دون انتظار الموعد القادم.
مراحل الشفاء من السكري الحملي
الشفاء من السكري الحملي يبدأ لحظة خروج المشيمة، ولكن المتابعة الطويلة هي الضمان الحقيقي للصحة المستدامة.
- المرحلة الأولى (بعد الولادة بـ 24-48 ساعة): يتم فحص سكر الأم للتأكد من عودته للمستويات الطبيعية، وغالباً ما يتم إيقاف جميع أدوية السكر فوراً.
- المرحلة الثانية (ستة أسابيع بعد الولادة): تخضع الأم لاختبار تحمل الجلوكوز (OGTT) مرة أخرى للتأكد من عدم بقاء السكري أو تحوله لنوع ثانٍ.
- المرحلة الثالثة (السنة الأولى): يوصى بفحص السكر التراكمي كل 6-12 شهراً لمراقبة أي تغيرات أيضية.
- المرحلة الرابعة (الوقاية طويلة الأمد): الاستمرار في نمط الحياة الصحي والرضاعة الطبيعية لتقليل خطر الإصابة بالسكري مستقبلاً.
الأنواع الشائعة للسكري الحملي
يصنف الأطباء السكري الحملي وفقاً لجمعية السكري الأمريكية (ADA) إلى نوعين أساسيين بناءً على طريقة السيطرة عليه:
- الفئة (A1): وهي الحالات التي يمكن التحكم في مستويات السكر لديها من خلال تعديل النظام الغذائي وممارسة الرياضة فقط، دون الحاجة لأي تدخل دوائي.
- الفئة (A2): وهي الحالات التي تظل فيها مستويات السكر مرتفعة رغم الالتزام بالحمية، مما يستدعي استخدام الإنسولين أو الأدوية الفموية لضمان سلامة الحمل.
الإحصائيات العالمية ونسبة انتشار السكري الحملي
تشير بيانات الاتحاد الدولي للسكري (IDF) لعام 2024 إلى أن نسبة انتشار السكري الحملي تتراوح بين 2% إلى 10% من إجمالي حالات الحمل عالمياً. تتصدر دول جنوب شرق آسيا ومنطقة الشرق الأوسط وشمال أفريقيا القائمة بأعلى معدلات الإصابة، حيث ترتفع النسب لتصل أحياناً إلى 15% في بعض المجتمعات نتيجة عوامل وراثية ونمطية. تعكس هذه الأرقام ضرورة وجود برامج وطنية شاملة للمسح المبكر لكل امرأة حامل.
الدليل الغذائي المتكامل لمرضى السكري الحملي
التغذية ليست مجرد تقليل للسكريات، بل هي هندسة دقيقة للوجبات. إليكِ القواعد الذهبية:
- قاعدة الطبق: نصف الطبق خضروات ورقية، ربع بروتين (دجاج، سمك، بقوليات)، وربع كربوهيدرات معقدة (خبز أسمر، كينوا).
- تجنب السكر السائل: العصائر حتى الطبيعية منها ترفع السكر بسرعة فائقة؛ استبدليها بالفاكهة الكاملة الغنية بالألياف.
- الدهون الصحية: إدراج الأفوكادو، زيت الزيتون، والمكسرات النيئة يساعد في إبطاء امتصاص السكر من الوجبة.
- توقيت الكربوهيدرات: تجنبي تناول الفاكهة أو كميات كبيرة من النشويات في وجبة الإفطار بسبب “ظاهرة الفجر” الهرمونية.
- البدائل الذكية: استخدام المحليات الطبيعية المسموحة للحوامل مثل (ستيفيا) بكميات محدودة جداً عند الضرورة.
التأثير النفسي والاجتماعي للسكري الحملي
التشخيص بـ السكري الحملي قد يسبب صدمة نفسية للأم، تشمل مشاعر الذنب أو القلق الدائم على صحة الجنين. أظهرت الدراسات أن النساء المصابات بسكر الحمل أكثر عرضة للإصابة باكتئاب ما بعد الولادة بنسبة 25%. من المهم توفير دعم نفسي من قبل العائلة والمجتمع، والتأكيد على أن الحالة ليست “خطأ” ارتكبته الأم، بل هي استجابة بيولوجية هرمونية تتطلب الإدارة لا اللوم.
المتابعة طويلة الأمد والوقاية من السكري النوع الثاني
الإصابة بـ السكري الحملي هي “إنذار مبكر” يحميكِ مستقبلاً إذا أحسنتِ التصرف.
- الرضاعة الطبيعية: تقلل خطر إصابة الأم بالسكري النوع الثاني بنسبة تصل إلى 50%.
- التحكم في الوزن: خسارة 5-7% من الوزن بعد الولادة يقلل مخاطر السكري بنسبة مذهلة.
- الفحص الدوري: الالتزام بفحص السكر السنوي مدى الحياة لاكتشاف أي اضطرابات في مراحلها الأولى.
خرافات شائعة حول السكري الحملي
- خرافة: “السكري الحملي يصيب النساء البدينات فقط.”
- الحقيقة: رغم أن السمنة عامل خطر، إلا أن العديد من النساء ذوات الوزن المثالي يُصبن به نتيجة العوامل الوراثية وهرمونات المشيمة.
- خرافة: “إذا أصبت به، سأضطر للولادة القيصرية حتماً.”
- الحقيقة: معظم النساء اللواتي يتحكمن في السكر يلدن ولادة طبيعية ناجحة تماماً.
- خرافة: “يجب أن أمتنع تماماً عن أكل الكربوهيدرات.”
- الحقيقة: الجنين يحتاج للكربوهيدرات لنمو دماغه؛ السر يكمن في اختيار الأنواع المعقدة وتوزيعها.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء في الرعاية السريرية، نقدم لكِ هذه الخلاصة:
- لا تحاربي جسمك بل افهميه: استخدمي جهاز قياس السكر كمعلم لكِ، واكتشفي الأطعمة التي ترفع سكركِ أنتِ شخصياً، فكل جسم يختلف عن الآخر.
- المشي بعد الأكل: مشي بسيط لمدة 15 دقيقة بعد الوجبات الرئيسية يعادل في مفعوله أحياناً جرعة خفيفة من الإنسولين.
- اشربي الكثير من الماء: الجفاف يزيد من تركيز السكر في الدم، لذا اجعلي الماء رفيقك الدائم.
- الاستعداد النفسي: تقبلي أن استخدام الإنسولين ليس فشلاً، بل هو أداة ذكية لحماية طفلك من العملقة والمخاطر.
أسئلة شائعة
هل يتكرر السكري الحملي في كل حمل؟
نعم، هناك احتمالية تتراوح بين 30% إلى 60% لتكرار الإصابة، لذا يجب البدء بنظام غذائي وقائي فور التخطيط للحمل القادم.
هل يؤثر سكر الحمل على ذكاء الطفل؟
إذا تم التحكم في السكر جيداً، ينمو الطفل بشكل طبيعي تماماً. الاضطرابات الشديدة غير المعالجة فقط هي التي قد تؤثر على التطور العصبي.
هل يمكنني تناول التمر؟
التمر غني بالسكريات السريعة؛ يفضل الاكتفاء بـ 1-2 حبة كحد أقصى مع مصدر بروتين (مثل اللوز) لإبطاء امتصاص السكر، وبعد استشارة الطبيب.
الخاتمة
في ختام هذا الدليل، نذكركِ أن السكري الحملي هو رحلة مؤقتة تنتهي في أغلب الأحيان بصرخة مولود سليم وحضن دافئ. الالتزام بالتعليمات الطبية، ومراقبة الغذاء، والحفاظ على الهدوء النفسي هي مفاتيحك للعبور بسلام. صحتكِ وصحة جنينكِ أمانة، والوعي هو الدرع الأول لحمايتها.