يُعد تسرع القلب الأذيني (Atrial tachycardia) نوعاً من اضطرابات النظم التي تنشأ في الحجرات العلوية للقلب، حيث تتولد إشارات كهربائية سريعة وغير منتظمة تؤدي إلى خفقان حاد ومفاجئ.
تؤكد الأبحاث الصادرة عن مدونة حياة الطبية أن هذا الاضطراب قد يحدث بشكل نوبات متقطعة أو يستمر لفترات طويلة، مما يتطلب فهماً دقيقاً لآلياته الفسيولوجية لتجنب أي مضاعفات قلبية مستقبلية.
ما هو تسرع القلب الأذيني؟
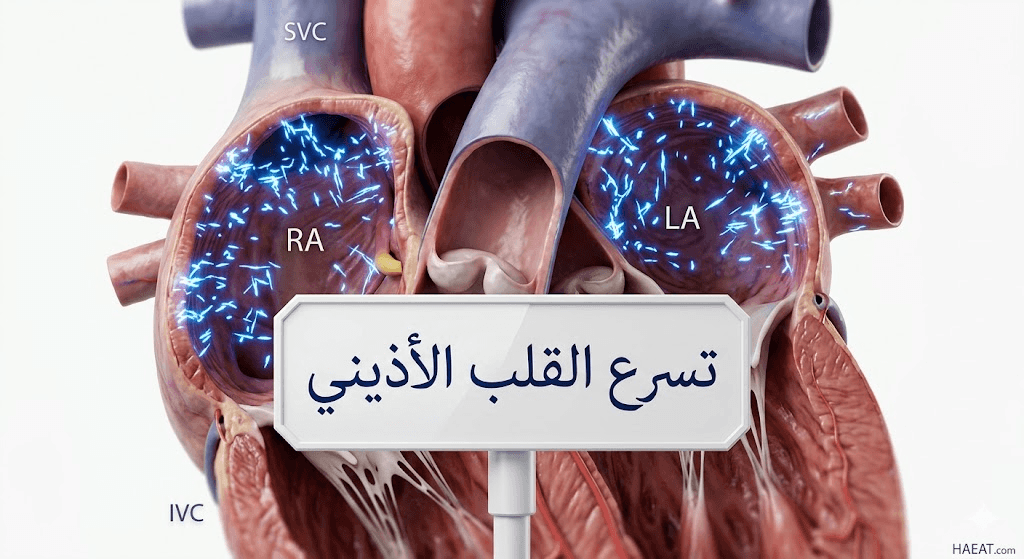
تسرع القلب الأذيني هو حالة طبية تتميز بزيادة معدل ضربات القلب لأكثر من 100 نبضة في الدقيقة، نتيجة خلل في المسارات الكهربائية داخل الأذينين.
توضح التقارير السريرية أن هذا الخلل الكهربائي يتجاوز دور “العقدة الجيبية الأذينية” (المنظم الطبيعي لضربات القلب)، مما يسبب تسارعاً قد يرهق العضلة القلبية بمرور الوقت.
يشير موقع حياة الطبي إلى أن هذا الاضطراب يختلف عن التسرع الجيبي الطبيعي (الذي يحدث مع الجهد)، كونه ينشأ من بؤرة كهربائية غير طبيعية أو دائرة كهربية معيبة.
وبناءً على ذلك، يتدخل الأطباء لتحديد مصدر هذه الإشارات بدقة، حيث يمكن أن تكون ناتجة عن بؤرة واحدة أو عدة بؤر منتشرة في الأذين الأيمن أو الأيسر.
أعراض تسرع القلب الأذيني
تتفاوت أعراض تسرع القلب الأذيني بين خفقان طفيف وشعور بالانهيار الجسدي التام، وتظهر عادةً بشكل مفاجئ دون سابق إنذار، وتشمل القائمة التالية أبرز العلامات السريرية المرصودة:
- خفقان القلب الشديد: شعور بضربات سريعة وقوية أو “رفرفة” في الصدر تزداد حدتها عند السكون.
- ضيق التنفس (Dyspnea): صعوبة ملحوظة في التقاط الأنفاس حتى أثناء الراحة أو عند القيام بمجهود بدني بسيط.
- الدوخة والدوار: إحساس بعدم التوازن قد يتطور إلى فقدان مؤقت للوعي نتيجة انخفاض نتاج القلب الإجمالي.
- ألم وضغط الصدر: شعور بضيق أو ثقل في منطقة القفص الصدري يشبه إلى حد كبير أعراض الذبحة الصدرية.
- التعب والإرهاق العام: استنزاف سريع للطاقة الجسدية وعدم القدرة على ممارسة الأنشطة اليومية المعتادة بكفاءة.
- اضطراب النبض في الرقبة: ملاحظة نبضات سريعة ومرئية أحياناً في الأوردة الوداجية بالرقبة أثناء نوبة التسرع.
- زيادة وتيرة التبول: في بعض الحالات، يؤدي إفراز هرمونات معينة أثناء نوبة التسرع إلى الرغبة الملحة في التبول.
يلفت موقع HAEAT الطبي الانتباه إلى أن شدة هذه الأعراض تعتمد بشكل مباشر على سرعة معدل ضربات القلب وكفاءة وظيفة البطينين لدى المريض.

أسباب تسرع القلب الأذيني
تتنوع مسببات تسرع القلب الأذيني لتشمل عوامل تشريحية، وظيفية، وبيئية، حيث تساهم هذه العوامل في خلق بيئة محفزة للنشاط الكهربائي الزائد داخل الحجرات القلبية:
- الندبات النسيجية: وجود تليف أو ندبات ناتجة عن جراحات قلبية سابقة أو نوبات قلبية قديمة تعيق المسار الكهربائي الطبيعي.
- أمراض صمامات القلب: خاصة تضيق أو ارتجاع الصمام التاجي الذي يؤدي إلى تضخم الأذين وتغيير خصائصه الكهربائية.
- التسمم الدوائي: زيادة جرعات بعض الأدوية مثل “الديجوكسين” أو الاستخدام المفرط للمنشطات والأدوية الموسعة للشعب الهوائية.
- اضطرابات الغدد الصماء: فرط نشاط الغدة الدرقية يعد سبباً كلاسيكياً يؤدي إلى استثارة الخلايا القلبية وبدء نوبات التسرع.
- نقص الأكسجين المزمن: حالات الفشل التنفسي أو أمراض الرئة الانسدادية المزمنة التي تقلل من إمداد عضلة القلب بالأكسجين الكافي.
- اختلال الأملاح المعدنية: انخفاض أو ارتفاع مستويات البوتاسيوم والمغنيسيوم في الدم يؤثر بشكل مباشر على استقرار الغشاء الخلوي للقلب.
- التوتر والمنبهات: الاستهلاك المفرط للكافيين، النيكوتين، والضغوط النفسية الحادة التي ترفع مستويات الأدرينالين في الدورة الدموية.
ووفقاً لـ كليفلاند كلينك (Cleveland Clinic)، فإن تحديد السبب الجذري هو الخطوة الأهم في وضع خطة علاجية تمنع تكرار النوبات مستقبلاً.
تؤكد مدونة HAEAT الطبية أن بعض الحالات قد تكون “مجهولة السبب” (Idiopathic)، حيث لا يظهر الفحص أي اعتلال هيكلي واضح في القلب.
متى تزور الطبيب؟
يجب التعامل مع نوبات تسرع القلب الأذيني بجدية تامة، خاصة عندما تصبح متكررة أو تترافق مع أعراض تحد من جودة الحياة اليومية للمريض.
توصي مجلة حياة الطبية بضرورة التمييز بين الخفقان العارض الناتج عن القلق وبين النبضات المتسارعة التي تشير إلى خلل كهربائي يتطلب تدخلاً طبياً متخصصاً.
العلامات التحذيرية لدى البالغين
يستوجب على البالغين طلب الرعاية الطبية الفورية إذا تجاوز معدل النبض 120 نبضة في الدقيقة أثناء الراحة، أو إذا شعروا بضيق تنفس حاد يمنعهم من إكمال جملة واحدة.
علاوة على ذلك، فإن الشعور بالدوار الذي يسبقه تعرق بارد أو ألم يمتد للفك والكتف الأيسر يعد مؤشراً أحمر يتطلب فحصاً عاجلاً لاستبعاد النوبات القلبية.
المؤشرات الحرجة عند الأطفال
عند الأطفال، قد لا يستطيع الطفل التعبير عن الخفقان، لذا يجب مراقبة سرعة التنفس، الشحوب، أو الخمول غير المبرر ورفض الرضاعة أو الطعام.
تظهر حالات تسرع القلب الأذيني لدى الصغار أحياناً على شكل نوبات من “البكاء غير المفسر” مع تسرع واضح في ضربات القلب يمكن جسها عبر جدار الصدر.
التقييم الذاتي الفوري باستخدام الأجهزة القابلة للارتداء
يقترح خبراء التقنية الطبية استخدام الساعات الذكية المزودة بخاصية تخطيط القلب (ECG) لتوثيق النوبة في لحظة حدوثها، مما يوفر للطبيب بيانات قيمة جداً.
تساعد هذه البيانات في التفريق بين القلق وبين الاضطراب الفعلي، حيث تمنح الأجهزة القابلة للارتداء الطبيب “نافذة زمنية” لمشاهدة ما يحدث للقلب خارج العيادة.
هذه التقنيات تساهم في تسريع عملية التشخيص بنسبة كبيرة، خاصة في الحالات التي تكون فيها نوبات التسرع متباعدة وصعبة الرصد داخل المستشفى.
عوامل خطر الإصابة بـ تسرع القلب الأذيني
تتضافر عدة عوامل بيولوجية وسلوكية لتزيد من حساسية الأنسجة الأذينية للإشارات الكهربائية العشوائية، مما يمهد الطريق لنشوء تسرع القلب الأذيني بشكل متكرر:
- التقدم في السن: تزداد احتمالية الإصابة نتيجة التغيرات التنكسية الطبيعية في ألياف القلب الكهربائية مع مرور الوقت.
- التاريخ العائلي: وجود عوامل وراثية قد تجعل قنوات الأيونات في خلايا القلب أكثر عرضة للاستثارة الكهربائية غير الطبيعية.
- الأمراض القلبية الهيكلية: يشمل ذلك اعتلال عضلة القلب، وتضخم الأذينين الناتج عن ارتفاع ضغط الدم المزمن غير المسيطر عليه.
- انقطاع النفس الانسدادي النومي: تؤدي نوبات نقص الأكسجين المتكررة أثناء النوم إلى ضغط هائل على الحجرات القلبية، مما يحفز نوبات التسرع.
- الاضطرابات الأيضية: السمنة المفرطة ومرض السكري يساهمان في حدوث التهابات صامتة في أنسجة الأذين، مما يغير من خصائصها الكهربائية.
- الإفراط في المحفزات الكيميائية: الاستهلاك الكثيف لمشروبات الطاقة، والكحول، وبعض مكملات التخسيس التي تحتوي على مواد منبهة قوية.
- الضغوط الجسدية الحادة: مثل الالتهابات الرئوية الشديدة، أو العمليات الجراحية الكبرى التي تضع الجسم في حالة إجهاد فيزيولوجي مستمر.
وتشير الدراسات إلى أن الأشخاص الذين يعانون من مزيج من هذه العوامل هم الأكثر عرضة لتحول الحالات العارضة إلى نوبات مزمنة من تسرع القلب الأذيني.
مضاعفات تسرع القلب الأذيني
إذا لم يتم التعامل مع تسرع القلب الأذيني بجدية، فقد يؤدي استمرار النبض السريع إلى استنزاف قدرات القلب الوظيفية، مما يسبب مضاعفات قد تكون خطيرة:
- اعتلال العضلة القلبية الناجم عن التسرع: إجهاد عضلة القلب المستمر يؤدي إلى ضعفها وتوسع الحجرات القلبية، وهو ما يعرف بـ (Tachycardia-induced cardiomyopathy).
- فشل القلب الاحتقاني: عجز القلب عن ضخ كميات كافية من الدم لتلبية احتياجات الجسم نتيجة قصر فترة امتلاء البطينين بالدم.
- السكتة الدماغية: في بعض أنواع التسرع، قد يركد الدم في زوايا الأذين مما يؤدي لتكون جلطات صغيرة قد تنتقل إلى الدماغ.
- الإغماء المتكرر (Syncope): نوبات هبوط الضغط المفاجئ نتيجة سرعة النبض الزائدة التي تمنع القلب من بناء ضغط دم كافٍ.
- تدهور جودة الحياة: القلق الدائم من حدوث نوبة مفاجئة يؤدي إلى العزلة الاجتماعية وتجنب أي نشاط بدني خوفاً من تحفيز الخفقان.
الوقاية من تسرع القلب الأذيني
تعتمد الوقاية من نوبات تسرع القلب الأذيني على استراتيجية “تحييد المحفزات” والحفاظ على استقرار البيئة الكيميائية والكهربائية للقلب:
- إدارة التوتر: ممارسة تقنيات الاسترخاء والتنفس العميق لتقليل نشاط الجهاز العصبي السمبثاوي المحفز لضربات القلب.
- الاعتدال في المنبهات: تقليل استهلاك القهوة والشاي ومشروبات الطاقة إلى الحدود الدنيا الآمنة طبياً.
- السيطرة على الأمراض المزمنة: الالتزام الصارم بأدوية ضغط الدم والسكري للحفاظ على هيكلية الأذينين من التضخم.
- الإقلاع عن التدخين: التبغ يحتوي على مواد كيميائية تزيد من حساسية بؤر التسرع داخل الأذين بشكل مباشر.
- التوازن الغذائي: ضمان الحصول على كميات كافية من البوتاسيوم والمغنيسيوم عبر الغذاء الصحي لدعم استقرار نبضات القلب.
- مراقبة الأدوية: الحذر من أدوية الرشح والزكام التي تحتوي على مواد قابضة للأوعية الدموية ومحفزة للنبض.
تشخيص تسرع القلب الأذيني
يتطلب تشخيص تسرع القلب الأذيني دقة عالية لتمييزه عن أنواع التسرع الأخرى، ويستخدم الأطباء ترسانة من الفحوصات المتقدمة للوصول إلى اليقين:
- تخطيط القلب الكهربائي (ECG): الأداة الأساسية لرصد شكل موجات (P) التي تسبق ضربات القلب وتحديد مصدرها الأذيني.
- جهاز هولتر (Holter Monitor): تسجيل نشاط القلب لمدة 24 إلى 48 ساعة لرصد النوبات المتقطعة التي لا تظهر أثناء زيارة العيادة.
- مسجل الأحداث (Event Recorder): جهاز يُحمل لفترات أطول (تصل لشهر) يقوم المريض بتفعيله يدوياً عند الشعور بأعراض التسرع.
- مخطط صدى القلب (Echocardiogram): استخدام الأمواج فوق الصوتية لتقييم سلامة الصمامات وحجم الأذينين واستبعاد التشوهات الهيكلية.
- اختبار الجهد: مراقبة استجابة القلب الكهربائية تحت الضغط الفيزيائي لمعرفة ما إذا كان المجهود هو المحفز الرئيسي للنوبة.
- دراسة الفيزيولوجيا الكهربائية (EPS): إجراء تداخلي يتم فيه إدخال قساطر للقلب لتحفيز ورسم خريطة دقيقة للبؤر المسببة لـ تسرع القلب الأذيني.
علاج تسرع القلب الأذيني
يهدف علاج تسرع القلب الأذيني إلى السيطرة على معدل ضربات القلب، واستعادة النظم الطبيعي، ومنع تكرار النوبات عبر مسارات علاجية متعددة.
تعديلات نمط الحياة والتدابير المنزلية
يمكن لبعض المناورات الجسدية البسيطة أن توقف النوبة في بدايتها عبر تحفيز العصب الحائر، مثل “مناورة فالسالفا” (الزفير القوي مع إغلاق الفم والأنف) أو غسل الوجه بالماء البارد جداً.
العلاجات الدوائية
تعتبر الأدوية خط الدفاع الأول للسيطرة على النبض ومنع استثارة البؤر الكهربائية النشطة:
للبالغين
يتم استخدام “حاصرات بيتا” أو “حاصرات قنوات الكالسيوم” لتبطئة معدل ضربات القلب، بالإضافة إلى مضادات اضطراب النظم مثل “فليكاينيد” أو “أميودارون” في الحالات الأكثر تعقيداً.
للأطفال
يتم اختيار الأدوية بحذر شديد مع التركيز على الجرعات التي لا تؤثر على نمو الطفل، وغالباً ما يتم البدء بجرعات منخفضة من حاصرات بيتا السائلة تحت إشراف طبيب قلب أطفال متخصص.
دور الذكاء الاصطناعي في تحديد بؤر التسرع الكهربائية
أحدثت أنظمة الخرائط ثلاثية الأبعاد المدعومة بالذكاء الاصطناعي ثورة في علاج تسرع القلب الأذيني عبر تقنية “الكي بالقسطرة” (Ablation). تقوم هذه الأنظمة بتحليل آلاف النقاط الكهربائية في ثوانٍ لتحديد الموقع الدقيق للبؤرة المسببة للتسرع بدقة متناهية.
بفضل هذه الدقة، تزداد نسب نجاح عمليات الكي وتقل احتمالية تضرر الأنسجة السليمة المحيطة، مما يجعلها خياراً مفضلاً للحالات التي لا تستجيب للأدوية.
تقنيات الاستثارة العصبية الحديثة في تنظيم إيقاع الأذين
تجرى حالياً أبحاث متقدمة حول استخدام أجهزة صغيرة تقوم بإرسال نبضات كهربائية خفيفة للعصب الحائر لتنظيم إيقاع الأذين ذاتياً. هذه التقنية تفتح آفاقاً جديدة للمرضى الذين يعانون من تسرع القلب الأذيني المقاوم للعلاجات التقليدية، حيث تعمل كمنظم ذكي للنظم القلبي دون الحاجة لعمليات جراحية كبرى.

الطب البديل وتسرع القلب الأذيني
لا يهدف الطب البديل إلى استبدال العلاج الدوائي أو الجراحي لحالات تسرع القلب الأذيني، بل يعمل كنهج تكميلي يقلل من حدة التوتر العصبي الذي يحفز النوبات:
- المغنيسيوم والبوتاسيوم: تلعب هذه المعادن دوراً حيوياً في استقرار الغشاء الخلوي للقلب، وقد يساعد تناول الأطعمة الغنية بها (بعد استشارة الطبيب) في تقليل “الشرارات” الكهربائية الأذينية.
- تمارين اليوجا والتأمل: تساهم في موازنة الجهاز العصبي اللاإرادي، مما يقلل من اندفاع الأدرينالين الذي يؤدي غالباً إلى بدء نوبات التسرع.
- الوخز بالإبر الصينية: تشير بعض الدراسات المحدودة إلى أن تحفيز نقاط عصبية معينة قد يساعد في تهدئة النظم القلبي المضطرب، ولكن يجب أن يتم ذلك تحت إشراف طبي كامل.
- أحماض أوميجا-3 الدهنية: تساهم في تقليل الالتهابات البسيطة في أنسجة الأذين، مما قد يقلل من احتمالية إعادة تشكل الدوائر الكهربائية المعيبة.
الاستعداد لموعدك مع الطبيب
يتطلب التشخيص الدقيق لـ تسرع القلب الأذيني تحضيراً مسبقاً من المريض لضمان استغلال وقت الاستشارة الطبية في الوصول إلى نتائج ملموسة.
ماذا يجب أن تفعل قبل الموعد؟
يُنصح بتدوين سجل دقيق لكل نوبة، يشمل وقت البدء، مدة الاستمرار، والأعراض المصاحبة، بالإضافة إلى قائمة بكافة الأدوية والمكملات الغذائية التي تتناولها حالياً.
ماذا تتوقع من طبيب القلب؟
سيطرح الطبيب أسئلة حول تاريخك العائلي مع اضطرابات النظم، وسيطلب على الأرجح إجراء تخطيط قلب فوري أو فحص جهد لتقييم استجابة تسرع القلب الأذيني للمؤثرات الخارجية.
إعداد “سجل بيانات القلب الرقمي” لتسهيل التشخيص الدقيق
بناءً على مقترحات الذكاء الاصطناعي، يفضل إعداد ملف رقمي يحتوي على لقطات شاشة (Screenshots) لتخطيطات القلب الملتقطة عبر الساعات الذكية أثناء النوبة، وتصنيفها حسب شدة النشاط البدني المرافق، مما يسهل على الطبيب استبعاد التشخيصات المشابهة.
مراحل الشفاء من تسرع القلب الأذيني
تعتمد رحلة التعافي على نوع العلاج المتبع، سواء كان دوائياً أو تداخلياً عبر عملية الكي بالقسطرة:
- المرحلة الأولى (الاستقرار الفوري): تهدف إلى السيطرة على معدل النبض في حالات الطوارئ باستخدام الأدوية الوريدية أو الصدمات الكهربائية إذا استدعى الأمر.
- المرحلة الثانية (التكيف العلاجي): تستمر لعدة أسابيع، حيث يتم تعديل جرعات الأدوية الفموية لضمان عدم تكرار نوبات تسرع القلب الأذيني.
- المرحلة الثالثة (التعافي بعد الكي): في حال إجراء القسطرة، يحتاج المريض لفترة راحة قصيرة (2-4 أيام) مع مراقبة مكان الدخول الشرياني، وغالباً ما يشعر المريض بتحسن جذري وفوري.
- المرحلة الرابعة (المتابعة طويلة الأمد): تشمل إجراء فحوصات دورية (كل 6-12 شهراً) لضمان عدم ظهور بؤر كهربائية جديدة داخل الأذينين.
الأنواع الشائعة لتسرع القلب الأذيني
ينقسم تسرع القلب الأذيني سريرياً إلى عدة أنواع بناءً على مصدر الإشارة الكهربائية وعدد البؤر النشطة:
- التسرع الأذيني أحادي البؤرة (Focal AT): تنشأ الإشارات السريعة من نقطة واحدة محددة في الأذين، وهو النوع الأكثر استجابة لعمليات الكي.
- التسرع الأذيني متعدد البؤر (Multifocal AT): تنطلق الإشارات من ثلاث بؤر مختلفة أو أكثر، وغالباً ما يرتبط بأمراض الرئة المزمنة لدى كبار السن.
- التسرع الأذيني بالدائرة المغلقة (Macro-reentrant AT): تدور الإشارة في دائرة كهربائية واسعة حول ندبة جراحية سابقة أو هيكل تشريحي في القلب.
التأثيرات الفسيولوجية طويلة الأمد لتسرع القلب الأذيني على عضلة القلب
عندما يستمر تسرع القلب الأذيني لفترات طويلة دون علاج، فإنه يغير من كيمياء خلايا القلب، مما يؤدي إلى ما يُعرف بـ “إعادة الهيكلة الكهربائية والتركيبية”. هذه التغييرات تجعل عضلة القلب أقل مرونة وأكثر عرضة للتوسع، مما قد يؤدي في النهاية إلى اعتلال عضلة القلب الوظيفي، وهو حالة يمكن عكسها غالباً بمجرد استعادة النظم الطبيعي للقلب.
الفروقات الجوهرية بين تسرع القلب الأذيني والرجفان الأذيني
من الضروري طبياً التمييز بين هاتين الحالتين نظراً لاختلاف بروتوكولات العلاج؛ فبينما يتميز تسرع القلب الأذيني بنظم منتظم (غالباً) ناتج عن بؤرة محددة، يكون الرجفان الأذيني فوضوياً تماماً وغير منتظم في إشاراته. كما أن خطر التجلطات الدموية يكون أعلى بكثير في حالات الرجفان مقارنة بالتسرع الأذيني البؤري البسيط.
الصحة النفسية وإدارة القلق لمرضى تسرع القلب الأذيني
غالباً ما يعاني المرضى من “رهاب الخفقان”، حيث يصبح أي تسارع طبيعي في النبض (بسبب الرياضة مثلاً) مصدراً للرعب والقلق. تشير الأبحاث إلى أن الدمج بين العلاج السلوكي المعرفي والعلاج الطبي يحسن من استجابة المرضى ويقلل من عدد زيارات الطوارئ الناتجة عن نوبات الهلع المصاحبة لـ تسرع القلب الأذيني.
أحدث الابتكارات التقنية في مراقبة وعلاج تسرع القلب الأذيني
تشمل الابتكارات الحديثة استخدام “الكي بالتبريد” (Cryoablation) كبديل للكي الحراري، مما يقلل من مخاطر حدوث ثقوب في جدار القلب. كما تتوفر الآن أجهزة مراقبة قلبية مزروعة تحت الجلد بحجم “مشبك الورق” قادرة على تسجيل كل نبضة لسنوات، مما يضمن رصد أي نشاط غير طبيعي بدقة 100%.
خرافات شائعة حول تسرع القلب الأذيني
- الخرافة الأولى: “تسرع القلب الأذيني هو دائماً نوبة قلبية.” الحقيقة: هو اضطراب في الكهرباء وليس انسداداً في الشرايين، رغم تشابه بعض الأعراض.
- الخرافة الثانية: “ممارسة الرياضة ممنوعة نهائياً.” الحقيقة: الرياضة المعتدلة مفيدة، ويتم تحديد شدتها بناءً على تقييم الطبيب لكل حالة.
- الخرافة الثالثة: “الأدوية هي الحل الوحيد.” الحقيقة: عمليات الكي بالقسطرة توفر شفاءً تاماً ودائماً للعديد من الحالات.
نصائح ذهبية من “مدونة حياة الطبية” 💡
- تجنب “المشروبات الغامضة”: ابتعد عن خلطات الأعشاب ومشروبات الطاقة مجهولة المصدر التي قد تحتوي على منشطات غير معلنة تحفز تسرع القلب الأذيني.
- رطب جسمك دائماً: الجفاف يغير من توازن الأملاح ويجعل قلبك أكثر عرضة للاستثارة الكهربائية.
- تدرب على “مناورة فالسالفا”: تعلم كيف توقف النوبة في بدايتها بمجرد الشعور بالخفقان عبر ضغط الهواء داخل الصدر لدقيقة واحدة.
- النوم الكافي: الحرمان من النوم هو عدو القلب الأول ومحفز رئيسي لنوبات التسرع.
أسئلة شائعة
هل تسرع القلب الأذيني يهدد الحياة؟
في معظم الحالات لا يشكل خطراً فورياً على الحياة، لكن إهماله لسنوات قد يؤدي إلى ضعف عضلة القلب.
هل يمكنني قيادة السيارة أثناء النوبة؟
يُمنع منعاً باتاً القيادة عند الشعور بالدوار أو الخفقان السريع؛ يجب التوقف فوراً وطلب المساعدة.
هل تعود النوبة بعد عملية الكي؟
نسبة النجاح تتجاوز 90%، وفي حالات قليلة قد تعود النوبة إذا ظهرت بؤرة جديدة، ويمكن علاجها مرة أخرى بنجاح.
الخاتمة
يظل تسرع القلب الأذيني حالة قابلة للإدارة والشفاء التام إذا تم تشخيصها بدقة والتعامل مع مسبباتها الجذرية. إن الوعي بالأعراض واستخدام التقنيات الحديثة للمراقبة هما مفتاح الأمان لكل مريض. تذكر دائماً أن قلبك هو محرك حياتك، والحفاظ على نظمه الكهربائي مستقراً هو استثمار في مستقبلك الصحي.