الملاريا (Malaria) هو اضطراب طفيلي يمثل تحدياً صحياً عالمياً، وينتقل إلى البشر عن طريق لدغة أنثى بعوضة الأنوفيلس المصابة. تُعتبر هذه الحمى المدارية من أبرز الأسباب المؤدية للوفاة في العالم، خاصةً في المناطق الواقعة جنوب الصحراء الكبرى، وتتطلب فهماً عميقاً لأعراضها وعلاجها، وهو ما تسعى مدونة حياة الطبية لتقديمه.
ما هو الملاريا؟
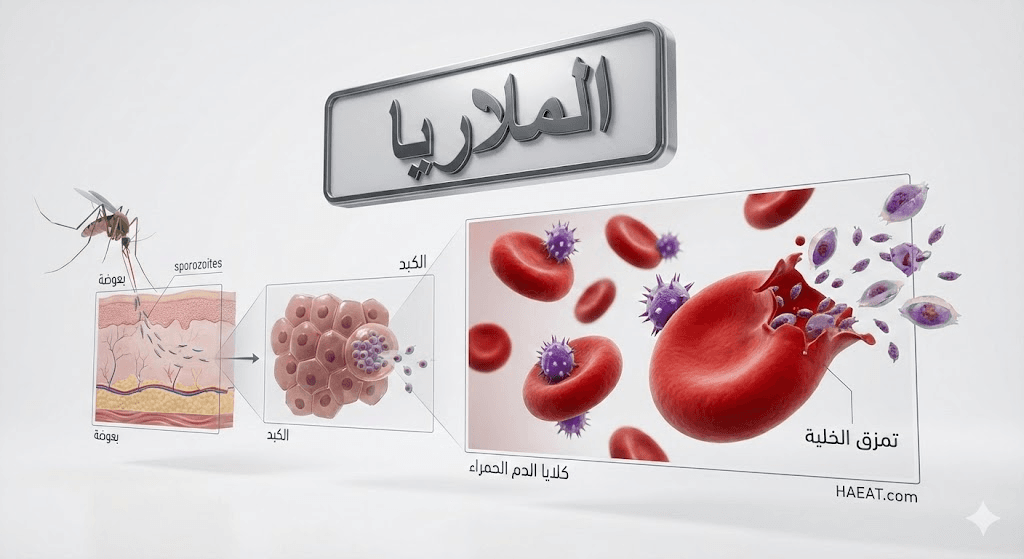
مرض مُعدٍ ومهدد للحياة ينتج عن طفيلي من جنس المتصورة (Plasmodium)، ينتقل إلى الدورة الدموية البشرية عبر البعوض الناقل. يهاجم هذا الطفيلي خلايا الكبد أولاً، ثم يدخل إلى خلايا الدم الحمراء ليتكاثر فيها، مما يؤدي إلى نوبات حمى متقطعة وقشعريرة وفقر دم حاد. يعتبر هذا المرض مسؤولاً عن نسب مرتفعة من الوفيات في البلدان الاستوائية وشبه الاستوائية، ولهذا يركز موقع حياة الطبي على نشر الوعي عنه.
أعراض الملاريا
تظهر أعراض الملاريا عادةً بعد 10 أيام إلى 4 أسابيع من التعرض للدغة، وتتميز بدورة نموذجية من ثلاث مراحل (البرد، الحرارة، التعرق)، لكن قد تكون الأعراض غير نمطية أو شديدة، خاصةً في الحالات التي يسببها طفيلي المتصورة المنجلية (P. falciparum).

- الحمى المتقطعة: ارتفاع مفاجئ في درجة حرارة الجسم، يصل إلى 40 درجة مئوية أو أعلى، ويتكرر على فترات زمنية محددة.
- القشعريرة والرعشة: الشعور ببرد شديد ورجفة لا يمكن السيطرة عليها، وهي المرحلة التي تسبق ارتفاع درجة الحرارة.
- الصداع الحاد: ألم نابض ومستمر في الرأس لا يستجيب غالباً لمسكنات الألم العادية.
- التعرق الغزير: يمثل المرحلة النهائية من نوبة الحمى، حيث ينخفض فيها حرارة الجسم مع تعرق شديد.
- الغثيان والقيء: اضطرابات في الجهاز الهضمي قد تؤدي إلى الجفاف وسوء التغذية.
- الإرهاق والتعب العام: شعور مستمر بالوهن وعدم القدرة على بذل أي مجهود، ناتج عن فقر الدم وتأثير الطفيلي.
- آلام العضلات والمفاصل: أوجاع واسعة الانتشار في الجسم، تشبه أعراض الأنفلونزا الشديدة.
- تضخم الطحال والكبد: يمكن أن يكتشف الطبيب هذا التضخم عند الفحص السريري، وهو علامة على تفاعل الجهاز المناعي مع العدوى.

أسباب الملاريا
يحدث مرض الملاريا نتيجة العدوى بأحد أنواع طفيليات المتصورة (Plasmodium)، ولا يمكن أن ينتقل المرض بشكل مباشر من شخص لآخر كما في الإنفلونزا، بل يتطلب وجود ناقل حيوي، وهو أنثى بعوضة الأنوفيلس.
- لدغة البعوضة المصابة: السبب الرئيسي للعدوى، حيث تُدخل البعوضة الطفيليات إلى مجرى دم الإنسان خلال عملية اللدغ.
- نقل الدم الملوث: حالات نادرة جداً يتم فيها نقل الدم من شخص مصاب بالملاريا إلى شخص سليم.
- زراعة الأعضاء: انتقال الطفيلي عبر عملية زرع عضو مأخوذ من متبرع مصاب بالعدوى دون أن تظهر عليه أعراض.
- الإبر المشتركة: يمكن أن تنتقل العدوى بين متعاطي المخدرات الوريدية عبر استخدام الإبر والحقن غير المعقمة المشتركة.
- الانتقال من الأم إلى الجنين (الخلقي): يمكن أن تمر طفيليات الملاريا عبر المشيمة لتصيب الجنين في الرحم، وهو ما يُعرف بالملاريا الخلقية.
- التعرض لخمسة أنواع من المتصورة: على الرغم من وجود أكثر من 100 نوع من المتصورة، إلا أن خمسة أنواع فقط تسبب الملاريا لدى البشر، أبرزها المتصورة المنجلية (الأكثر خطورة) والمتصورة النشيطة (الأكثر شيوعاً).
متى تزور الطبيب؟
يجب التعامل مع حمى الملاريا كحالة طبية طارئة تتطلب تدخلاً فورياً، خاصة إذا كان المريض قد سافر مؤخراً إلى منطقة موبوءة، حتى لو مرت أشهر على عودته. يعد التأخير في التشخيص والعلاج عامل خطورة رئيسي يزيد من احتمالية حدوث مضاعفات خطيرة أو الوفاة.
متى يطلب البالغون المساعدة الطبية؟
يجب على البالغين طلب الرعاية الطارئة فوراً عند ملاحظة أي علامة من علامات الحمى أو القشعريرة خلال عام كامل من مغادرة منطقة معروفة بانتشار الملاريا.
- الحمى المستمرة أو المتكررة: إذا كانت الحمى لا تنخفض بالمسكنات العادية أو تعود بشكل دوري بعد الشفاء الظاهري.
- اليرقان (Jaundice): اصفرار الجلد وبياض العينين، مما يشير إلى تلف الكبد أو تكسر حاد في خلايا الدم الحمراء بسبب طفيليات الملاريا.
- اضطراب الوعي: الشعور بالارتباك، النعاس المفرط، أو عدم القدرة على الاستجابة للمؤثرات بشكل طبيعي، وهي علامات قد تدل على الملاريا الدماغية.
- نقص التبول: قلة إخراج البول أو انعدامه، مما قد يدل على الفشل الكلوي الحاد كأحد مضاعفات الملاريا الشديدة.
متى يجب علاج الأطفال المصابين بالملاريا؟
الأطفال، وخاصة الرضع، معرضون بشكل خاص للإصابة بالملاريا الحادة التي تتطور بسرعة، ويتطلب علاجهم تقييماً فورياً في مركز طبي.
- صعوبة في الرضاعة أو الشرب: عدم قدرة الطفل على الاحتفاظ بالسوائل أو رفضه لها، مما يعرضه لخطر الجفاف السريع.
- التشنجات والنوبات: حدوث نوبات صرعية أو تشنجات عضلية، خاصة مع ارتفاع درجة الحرارة، مما يشير إلى إصابة الجهاز العصبي المركزي.
- فقر الدم الشديد: ظهور شحوب واضح في الجلد والشفتين والأغشية المخاطية، وهو مؤشر على انخفاض خطير في خلايا الدم الحمراء بسبب طفيليات الملاريا.
- التنفس السريع أو الصعب: إذا كان الطفل يتنفس بمعدل أسرع من المعتاد أو يواجه صعوبة واضحة في التنفس.
جدول تقييم المخاطر الذاتي (Self-Risk Assessment Chart)
هذا الجدول يساعد المسافرين أو الأشخاص المقيمين في مناطق الخطر على تحديد مدى الحاجة لزيارة الطبيب بشكل مستعجل بناءً على عوامل الخطر والأعراض التي تظهر عليهم:
| العامل / العرض | درجة الخطورة | الإجراء الفوري المطلوب |
| العودة من منطقة موبوءة بالملاريا (خلال 6 أشهر) | مرتفعة جداً | زيارة الطوارئ فورا عند ظهور أي حمى. |
| حمى مصحوبة بغثيان وقيء مستمر | مرتفعة | يجب التوجه لأقرب مستشفى لإجراء فحص لطاخة الدم. |
| فقر الدم المعروف أو الحمل | مرتفعة | استشارة طبيب متخصص في الأمراض المعدية في غضون 24 ساعة. |
| حمى خفيفة بدون أعراض أخرى واضحة | متوسطة | مراقبة الأعراض وإجراء الفحص في غضون 48 ساعة. |
عوامل الخطر للإصابة بالملاريا
تعتمد احتمالية الإصابة بـ الملاريا على مجموعة من العوامل التي تزيد من التعرض للبعوض الناقل أو تقلل من قدرة الجسم على محاربة الطفيلي. إن فهم هذه المخاطر أمر حيوي لتطبيق استراتيجيات وقائية فعالة.
- السفر إلى المناطق الموبوءة: يعد السفر إلى الدول التي تنتشر فيها الملاريا بشكل متوطن (خاصة أفريقيا جنوب الصحراء الكبرى، وجنوب آسيا، وأمريكا الجنوبية) العامل الأبرز في زيادة خطر الإصابة.
- نقص المناعة: الأشخاص الذين يعانون من ضعف في جهاز المناعة، مثل المصابين بفيروس نقص المناعة البشرية (HIV) أو متلقي زراعة الأعضاء، يكونون أكثر عرضة للإصابة بأشكال حادة من المرض.
- الحمل: تكون النساء الحوامل أكثر عرضة للإصابة بـ الملاريا الشديدة والمضاعفات المرتبطة بها، حيث قد يؤثر المرض على صحة الجنين ويسبب انخفاض الوزن عند الولادة.
- الرضع وصغار الأطفال: الأطفال دون سن الخامسة لا يمتلكون جهاز مناعة متطوراً وقادراً على مقاومة الطفيلي بشكل فعال، مما يجعلهم المجموعة الأكثر عرضة للوفاة بسبب هذا المرض.
- التوقف عن الأدوية الوقائية: عدم الالتزام بالبروتوكولات الوقائية (Chemoprophylaxis) المقررة قبل أو أثناء أو بعد السفر إلى المناطق عالية الخطورة يضاعف فرصة العدوى.
- العيش بالقرب من مسطحات مائية: تتكاثر بعوضة الأنوفيلس في المياه الراكدة والبرك، لذا فإن السكن بالقرب من هذه المواقع يزيد من التعرض للدغات البعوض.
مضاعفات الملاريا
قد تتطور عدوى الملاريا، وخاصة تلك الناتجة عن المتصورة المنجلية (P. falciparum)، إلى حالات طوارئ طبية تهدد الحياة. هذه المضاعفات تتطلب رعاية مركزة وفورية.
- الملاريا الدماغية (Cerebral Malaria): هي أخطر مضاعفات المرض، حيث تنتقل الطفيليات المصابة بالخلايا الحمراء إلى الدماغ مسببة تورماً واعتلالاً عصبياً، وتؤدي إلى الغيبوبة والتشنجات، وقد تكون قاتلة.
- فقر الدم الشديد (Severe Anemia): تدمير طفيليات الملاريا لخلايا الدم الحمراء بمعدلات سريعة يؤدي إلى نقص حاد في الهيموجلوبين، مما يستدعي في كثير من الأحيان عمليات نقل دم.
- الفشل الكلوي (Kidney Failure): قد تتسبب العدوى الشديدة في تلف الكليتين، مما يضعف قدرتهما على تصفية الفضلات من الدم، ويؤدي إلى ارتفاع مستويات اليوريا والكرياتينين.
- وذمة الرئة (Pulmonary Edema): تراكم السوائل في الرئتين، مما يجعل عملية التنفس صعبة للغاية وقد يؤدي إلى فشل تنفسي حاد.
- انخفاض سكر الدم (Hypoglycemia): يحدث هذا غالباً في الملاريا الشديدة أو كأثر جانبي لعلاج الكينين، ويُعد خطيراً بشكل خاص على النساء الحوامل والأطفال.
- متلازمة الضائقة التنفسية الحادة (ARDS): قصور مفاجئ في الجهاز التنفسي يتطلب مساعدة تنفس صناعي.
الوقاية من الملاريا
الوقاية من الملاريا هي مفتاح السيطرة على هذا المرض.

تتضمن مجموعة من الإجراءات الشخصية والبيئية والمجتمعية التي يجب على الأفراد والسلطات الصحية تبنيها.
- العلاج الكيميائي الوقائي (Chemoprophylaxis): استخدام الأدوية المضادة للملاريا (مثل الميفلوكين أو الدوكسيسيكلين) قبل وأثناء وبعد السفر إلى المناطق الموبوءة، وفقاً لإرشادات الطبيب وموقع HAEAT الطبي.
- استخدام الناموسيات المعالجة بالمبيدات: النوم تحت ناموسيات شبكية (مُشربة بمبيدات حشرية طويلة الأمد مثل البيرميثرين) يقلل بشكل كبير من خطر لدغات البعوض ليلاً.
- تغطية الجلد: ارتداء ملابس بأكمام طويلة وسراويل طويلة عند الغسق والفجر (أوقات نشاط بعوض الأنوفيلس) للحد من مساحة الجلد المعرضة.
- استخدام طارد الحشرات: تطبيق مواد طاردة للحشرات تحتوي على مركب DEET (ثنائي إيثيل تولواميد) أو بيكاريدين على الجلد المكشوف والملابس.
- التحكم البيئي في البعوض: تجفيف أو تغطية مصادر المياه الراكدة في محيط المنزل للقضاء على مواقع تكاثر البعوض.
- الرش الداخلي للمبيدات ذات الأثر المتبقي (IRS): تطبيق مبيدات حشرية على الأسطح الداخلية للمنازل لقتل البعوض الذي يستريح عليها، وهي استراتيجية تعتمدها الحكومات في المناطق الموطونة.
- لقاح الملاريا (RTS,S): في بعض المناطق الموبوءة، يتم الآن استخدام اللقاح المطور للمساعدة في حماية الأطفال من طفيلي المتصورة المنجلية.
تشخيص الملاريا
يعتمد تشخيص الملاريا بشكل أساسي على التحقق من وجود الطفيلي في دم المريض، ويتطلب التشخيص الدقيق تحليلاً سريعاً للعينات المأخوذة من المريض لتجنب تأخير العلاج.
- فحص لطاخة الدم المجهري (Blood Smear Microscopy): وهو المعيار الذهبي للتشخيص. يتم أخذ عينة دم من إصبع المريض، وفردها على شريحة زجاجية، وتلوينها، ثم فحصها تحت المجهر للبحث عن الطفيليات وتحديد نوع المتصورة ونسبة العدوى.
- اختبار التشخيص السريع (RDTs – Rapid Diagnostic Tests): اختبارات سهلة الاستخدام لا تتطلب مجهراً، تعتمد على الكشف عن مستضدات محددة يفرزها طفيلي الملاريا في الدم، وتُستخدم بشكل شائع في المناطق النائية.
- اختبار التفاعل البوليمري المتسلسل (PCR): تقنية جزيئية حساسة جداً تُستخدم للكشف عن الحمض النووي للطفيلي. وهي مفيدة لتأكيد التشخيص في حالات المستويات المنخفضة من الطفيليات أو لتحديد النوع بدقة.
- تحاليل الدم الإضافية: إجراء فحوصات لمستويات الصفائح الدموية (غالباً منخفضة)، ومستويات الهيموجلوبين (غالباً منخفضة بسبب فقر الدم)، ووظائف الكبد والكلى لتقييم مدى شدة المرض.
علاج الملاريا
يختلف علاج الملاريا بناءً على نوع الطفيلي، وشدة المرض، وعمر المريض، وحالة مقاومة الأدوية في المنطقة التي تمت فيها العدوى. الهدف الأساسي هو القضاء التام على الطفيليات في الدم.
العلاج المنزلي وتدابير نمط الحياة
لا ينبغي أبداً اعتبار الملاريا مرضاً يمكن علاجه ذاتياً دون إشراف طبي. ومع ذلك، بمجرد بدء العلاج الطبي، يمكن لتدابير الدعم أن تساعد في التخفيف من الأعراض وتحسين التعافي.
- الترطيب المستمر: شرب الكثير من السوائل لمنع الجفاف الناتج عن الحمى والتعرق والقيء.
- الراحة التامة: يجب على المريض أن يرتاح ويقلل من النشاط البدني للسماح للجسم بمكافحة العدوى والتعافي من فقر الدم.
- مراقبة درجة الحرارة: استخدام أدوية خفض الحرارة (مثل الباراسيتامول) لتقليل الحمى وتخفيف الصداع وآلام الجسم، لكن يجب تجنب الجرعات العالية التي قد تتفاعل مع الأدوية المضادة للملاريا.
الأدوية والعقاقير
تعتمد معظم بروتوكولات العلاج الحديثة على العلاجات المركبة القائمة على مادة الأرتيميسينين (ACTs)، والتي أثبتت فعاليتها في المناطق ذات المقاومة الدوائية.
علاج الملاريا للبالغين
يتم تحديد نظام العلاج من قبل الطبيب بناءً على نوع طفيلي الملاريا والمنطقة الجغرافية للعدوى.
- ACTs (Artemisinin-based Combination Therapies): تُعدACTs خط الدفاع الأول ضد الملاريا غير المعقدة التي يسببها P. falciparum. مثال: أرتيميثير-لوميفانترين (Artemether-lumefantrine).
- الكلوروكين (Chloroquine): لا يزال يُستخدم لعلاج الملاريا التي تسببها طفيليات P. vivax أو P. ovale أو P. malariae في المناطق التي لم تتطور فيها مقاومة لهذه الأدوية.
- البريماكين (Primaquine): يُستخدم للقضاء على الطفيليات الكامنة في الكبد (Hypnozoites) في حالة P. vivax و P. ovale لمنع الانتكاسات.
علاج الملاريا للأطفال
تتطلب معالجة الأطفال دقة في الجرعات واختيار أدوية سهلة التناول، مع الحرص الشديد على تجنب نقص سكر الدم.
- ACTs (للأطفال): تستخدم نفس المجموعات الدوائية ولكن بجرعات مُعدلة حسب الوزن، وتتوفر في أشكال صيدلانية مناسبة للأطفال (أقراص قابلة للتشتت).
- الكينين الوريدي (Intravenous Quinine) أو الأرتيسونيت (Artesunate): يُستخدم في حالات الملاريا الشديدة أو الدماغية لدى الأطفال، حيث يتم إعطاؤه في وحدة العناية المركزة لضمان الاستجابة السريعة.
- إدارة الجلوكوز: يتم إعطاء محاليل الجلوكوز للأطفال الذين يعانون من نقص سكر الدم بسبب المرض أو الأدوية.
التفريق بين العلاج الكيميائي الوقائي (Chemoprophylaxis) والعلاجي (Curative)
تستخدم الأدوية المضادة للملاريا لغرضين رئيسيين يجب التفريق بينهما، وهو ما يوضحه هذا القسم من مجلة حياة الطبية بوضوح:
- العلاج الكيميائي الوقائي: هو استخدام الأدوية بجرعات منخفضة وبشكل منتظم لمنع الطفيليات من الوصول إلى الكبد أو التطور في الدم في حالة لدغة البعوض. الهدف هو الوقاية من المرض قبل حدوثه (Pre-exposure Prophylaxis).
- أمثلة: الميفلوكين، الدوكسيسيكلين، أتوفاكون/بروغوانيل.
- التطبيق: قبل السفر، وأثناء الإقامة في منطقة الخطر، ولأربعة أسابيع بعد العودة.
- العلاج العلاجي (Curative Treatment): هو استخدام الأدوية بجرعات أعلى ولفترة محددة بهدف القضاء التام على الطفيليات التي بدأت بالفعل في التكاثر داخل خلايا الدم الحمراء، وإيقاف الأعراض.
- أمثلة: العلاجات المركبة القائمة على الأرتيميسينين (ACTs) أو الكينين.
- التطبيق: يبدأ فوراً بعد تأكيد التشخيص.
إدارة الملاريا الحادة الشديدة: بروتوكول العناية المركزة
تتطلب الملاريا الشديدة أو الدماغية تدخلاً طبياً مكثفاً وسريعاً لإنقاذ حياة المريض، وتتبع المستشفيات بروتوكولات صارمة لهذا الغرض.
- البدء الفوري بالأرتيسونيت الوريدي: يُعد الأرتيسونيت الوريدي هو العلاج المفضل والأكثر فعالية للملاريا الشديدة، ويتم إعطاؤه قبل حتى تأكيد نوع الطفيلي في كثير من الأحيان. (وفقاً لـ منظمة الصحة العالمية (WHO)، فإن الأرتيسونيت الوريدي أفضل من الكينين الوريدي في علاج الملاريا الحادة).
- إدارة النوبات والتشنجات: يتم استخدام الأدوية المضادة للاختلاج (مثل الديازيبام) للسيطرة على التشنجات التي قد تصاحب الملاريا الدماغية.
- مكافحة الوذمة الدماغية: استخدام تدابير لتقليل الضغط داخل الجمجمة، ومراقبة دقيقة للحالة العصبية للمريض.
- نقل الدم ودعم فقر الدم: إذا كان فقر الدم الشديد يهدد وظائف الأعضاء، يتم إجراء عملية نقل دم فورية للمريض.
الطب البديل للملاريا
يجب التأكيد على أن علاج الملاريا يتطلب تدخلاً طبياً صيدلانياً موثوقاً به، ولا يوجد دليل علمي كافٍ يدعم استخدام الطب البديل أو الأعشاب كبديل للعلاج الدوائي المُثبت. ومع ذلك، يمكن لبعض الممارسات أن تكون داعمة أو تخفيفية تحت إشراف طبي.
- الأعشاب الطاردة للحشرات: يُستخدم زيت السترونيلا (Citronella oil) أو زيت الأوكالبتوس (Oil of lemon eucalyptus – OLE) كمواد طبيعية طاردة للبعوض، لكن فعاليتها أقل من المواد الكيميائية (DEET).
- الزنجبيل وعرق السوس: يُعتقد أن هذه الأعشاب تساعد في تهدئة الجهاز الهضمي والحد من الغثيان والقيء المصاحبين لحمى الملاريا.
- الوخز بالإبر (Acupuncture): قد يُستخدم للمساعدة في تخفيف الأعراض الجانبية للعلاجات الدوائية أو للسيطرة على آلام العضلات المرافقة.
- الأرتيميسيا السنوية (Artemisia annua): على الرغم من أن مشتقات الأرتيميسينين هي أساس علاج الملاريا، إلا أن تناول العشبة نفسها (في شكل شاي أو كبسولات) غير موصى به لأنه قد يؤدي إلى مقاومة الأدوية، ويجب استخدام المركبات الصيدلانية النقية فقط.
الاستعداد لموعدك مع الطبيب
لضمان الحصول على أسرع وأدق تشخيص وعلاج لمرض الملاريا، يجب أن يكون المريض أو المرافق مستعداً بالمعلومات الطبية والتاريخية الكاملة.
ما يجب عليك فعله قبل الموعد؟
- تجميع تاريخ السفر: سجّل التواريخ والمواقع الدقيقة لكل رحلة دولية قمت بها خلال العام الماضي، حتى لو كانت رحلة عابرة (أمر حيوي لتشخيص الملاريا).
- كتابة قائمة الأعراض: دوّن الأعراض التي تشعر بها، ومتى بدأت، وكيف تغيرت شدتها، وتفاصيل دورات الحمى والقشعريرة.
- تجهيز قائمة الأدوية: أحضر معك أسماء الأدوية المضادة للملاريا الوقائية التي تناولتها، وجرعاتها، وأي أدوية أخرى تتناولها حالياً.
ما يمكن توقعه من طبيبك؟
- أسئلة مفصلة عن السفر: سيسألك الطبيب عن تواريخ دخولك وخروجك من المناطق الموبوءة وما إذا كنت قد تعرضت للدغات البعوض.
- الفحص الجسدي: سيبحث عن علامات فقر الدم واليرقان وتضخم الطحال أو الكبد، وهي علامات شائعة لعدوى الملاريا.
- طلب اختبارات الدم: أهم خطوة هي طلب لطاخة الدم المجهرية واختبارات التشخيص السريع (RDTs) لتأكيد وجود الطفيلي وتحديد نوعه.
قائمة التحقق من السفر والتاريخ الطبي
هذه قائمة مراجعة سريعة للمعلومات التي يجب إعدادها لمشاركتها مع الطبيب عند الاشتباه بالإصابة بـ الملاريا:
- أين سافرت؟ (البلدان الموبوءة والتواريخ).
- هل تناولت وقاية؟ (اسم الدواء، الجرعة، مدى الالتزام).
- متى بدأت الحمى؟ (التاريخ والوقت التقريبي لأول نوبة).
- هل يوجد قيء أو إسهال؟ (لتقييم الجفاف وفقدان السوائل).
- هل سبق أن أصبت بالملاريا من قبل؟ (تاريخ الانتكاسات أو الإصابات السابقة).
مراحل الشفاء من الملاريا
تعتمد مراحل الشفاء من الملاريا على مدى شدة المرض ونوع الطفيلي الذي سبب العدوى، وتبدأ عملية التعافي فور البدء بالعلاج المناسب.
- المرحلة الحادة (Acute Phase): تستمر من 3 إلى 7 أيام بعد بدء العلاج. تنخفض فيها الحمى وتختفي القشعريرة وتتحسن الأعراض الحادة للمرض.
- مرحلة التطهير (Parasite Clearance): تختفي الطفيليات من مجرى الدم، وهي خطوة حاسمة يتم التأكد منها من خلال فحص لطاخة دم سلبية متكررة.
- مرحلة التعافي (Convalescence): تستمر أسابيع أو حتى أشهر. يتم خلالها تعويض خلايا الدم الحمراء التي دمرت، والتعافي من فقر الدم والتعب العام.
- مرحلة منع الانتكاس (Relapse Prevention): في حالة الإصابة بطفيليات P. vivax أو P. ovale التي لها أطوار كامنة في الكبد، يتم استخدام دواء مثل بريماكين (Primaquine) لمنع عودة الملاريا.
- متابعة طويلة الأمد: يجب إجراء فحوصات دورية للدم للتأكد من زوال الطفيلي بالكامل ومراقبة مستويات الهيموجلوبين.
الأنواع الشائعة للملاريا
يتم تصنيف عدوى الملاريا بناءً على أنواع طفيليات المتصورة التي تسبب المرض، ولكل نوع خصائصه ومستوى خطورته وعلاجه الخاص.
- المتصورة المنجلية (Plasmodium falciparum): وهو النوع الأكثر فتكاً وخطورة، حيث يسبب الملاريا الدماغية الشديدة وفقر الدم الحاد. وهو الأكثر شيوعاً في أفريقيا.
- المتصورة النشيطة (Plasmodium vivax): ثاني أكثر الأنواع شيوعاً، ويتميز بقدرته على تكوين أطوار كامنة في الكبد، مما يؤدي إلى انتكاس الملاريا المتكرر بعد أشهر من الشفاء الأولي.
- المتصورة البيضية (Plasmodium ovale): الأقل شيوعاً، ويشبه P. vivax في قدرته على الانتكاس بسبب الأطوار الكامنة. يوجد بشكل رئيسي في غرب أفريقيا.
- المتصورة الوبالية (Plasmodium malariae): يسبب أعراضاً حموية أقل شدة ويمكن أن يستمر في الدم لسنوات دون أعراض، لكنه قد يسبب متلازمة الكلى الكلوية (Nephrotic syndrome).
- المتصورة النولسية (Plasmodium knowlesi): ينتقل بشكل طبيعي من قرود المكاك إلى البشر. يتميز بفترة حضانة قصيرة وقد يتطور بسرعة إلى مرض شديد يهدد الحياة (حسب بيانات مدونة HAEAT الطبية).
الانتشار العالمي وتأثير الملاريا على الصحة العامة
تعد الملاريا مشكلة صحية عالمية كبرى، خاصة في المناطق الاستوائية. إن عبء المرض لا يقتصر على الوفيات فحسب، بل يمتد ليشمل الأضرار الاقتصادية والاجتماعية التي تعيق التنمية.
التقديرات السنوية (وفقاً لـ منظمة الصحة العالمية (WHO)، فإن) تُشير إلى أن هناك مئات الملايين من حالات الملاريا الجديدة سنوياً، ومعظم الوفيات تحدث بين الأطفال في أفريقيا جنوب الصحراء الكبرى. يؤدي المرض إلى فقدان أيام العمل والإنتاجية، واستهلاك الميزانيات الصحية الوطنية بشكل هائل، مما يخلق حلقة مفرغة من المرض والفقر. ويُعد الحد من انتشار الملاريا أحد أهم أهداف التنمية المستدامة، ويتطلب استثمارات ضخمة في أدوات التشخيص ومكافحة النواقل.
التحديات في القضاء على الملاريا ومقاومة الأدوية
على الرغم من التقدم الكبير في علاج الملاريا والوقاية منها، لا تزال هناك عقبات رئيسية تعيق القضاء التام على المرض، لعل أبرزها ظهور سلالات مقاومة للعقاقير والمبيدات الحشرية.
- مقاومة الأرتيميسينين (Artemisinin Resistance): ظهرت سلالات من P. falciparum في جنوب شرق آسيا تُظهر مقاومة للأدوية المعتمدة على الأرتيميسينين (ACTs)، مما يهدد فعالية خط الدفاع الأول ضد الملاريا القاتلة.
- مقاومة المبيدات الحشرية: تطور بعوض الأنوفيلس مقاومة واسعة النطاق للمبيدات الحشرية (مثل البيريثرويدات)، مما يقلل من كفاءة الناموسيات المعالجة بالمواد الكيميائية والرش الموضعي.
- نقص التمويل والبنية التحتية: تفتقر العديد من المناطق الموبوءة إلى البنية التحتية الصحية اللازمة لإجراء التشخيص السريع وعلاج الملاريا الشديدة، فضلاً عن نقص التمويل المستدام لبرامج المكافحة، وهو تحدٍ كبير حسب بوابة HAEAT الطبية.
العلاقة بين الملاريا وفقر الدم المنجلي (Sickle Cell Anemia)
تقدم الجينات البشرية قصة مذهلة حول التطور المشترك مع الأمراض، وتُعد العلاقة بين فقر الدم المنجلي (Sickle Cell Anemia) والملاريا مثالاً بارزاً على ذلك.
الأشخاص الذين يرثون جينة واحدة فقط لفقر الدم المنجلي (حالة حامل السمة المنجلية) يتمتعون بمقاومة طبيعية ملحوظة ضد الملاريا الشديدة التي يسببها P. falciparum. السبب هو أن خلايا الدم الحمراء غير الطبيعية لديهم لا تسمح للطفيلي بالتكاثر بكفاءة. وبسبب هذه الميزة التطورية، ينتشر جين فقر الدم المنجلي بشكل أكبر في المناطق التي تتوطن فيها الملاريا، حيث يوفر ميزة البقاء للمتزوجين.
بروتوكولات مراقبة الملاريا عند المسافرين العائدين
لتقليل مخاطر التشخيص المتأخر، يجب على المسافرين العائدين من مناطق الخطر اتباع بروتوكولات صارمة لمراقبة الأعراض والتعامل معها.
- الاشتباه بكل حمى: يجب على العائدين من منطقة الخطر (خاصة أفريقيا) أن يفترضوا أن أي نوبة حمى تحدث خلال عام واحد من عودتهم هي ملاريا حتى يثبت العكس بالتحاليل المخبرية.
- طلب الفحص الفوري: يجب إبلاغ الطبيب المعالج على الفور بتاريخ السفر إلى منطقة الملاريا الموبوءة، حتى يتم إجراء اختبار لطاخة الدم التشخيصي على وجه السرعة.
- العلاج الافتراضي (Presumptive Treatment): في بعض الحالات الحرجة، قد يقرر الطبيب البدء بعلاج الملاريا قبل الحصول على نتائج المختبر في حال كان الاشتباه قوياً، لتجنب التدهور السريع للحالة.
- التوعية الأسرية: يجب توعية أفراد الأسرة المقربين الذين لم يسافروا بخطر العدوى الثانوية (إذا حدث نقل دم أو استخدام إبر مشتركة، وهي حالات نادرة).
خرافات شائعة حول الملاريا
تدور العديد من المفاهيم الخاطئة حول هذا المرض وطرق انتقاله وعلاجه، ويجب تصحيح هذه الخرافات بناءً على الحقائق العلمية.
- الخرافة:الملاريا مرض فيروسي يشبه الإنفلونزا.
- التصحيح: الملاريا مرض طفيلي تسببه كائنات حية دقيقة تسمى المتصورة (Plasmodium)، ولا يمكن علاجها بالمضادات الحيوية أو الأدوية المضادة للفيروسات.
- الخرافة: الملاريا تنتقل مباشرة من شخص لآخر عن طريق العطس أو اللمس.
- التصحيح: الانتقال الرئيسي هو عبر لدغة أنثى بعوضة الأنوفيلس المصابة. لا تنتقل الملاريا عبر التلامس أو الهواء.
- الخرافة: إذا تناولت دواء الوقاية، فأنت محمي 100%.
- التصحيح: أدوية الوقاية فعالة جداً، لكنها لا توفر حماية كاملة. يجب دائماً الجمع بين الدواء والتدابير الشخصية (مثل الناموسيات وطارد الحشرات).
نصائح ذهبية من “مدونة حياة الطبية” 💡.
بصفتي باحثاً طبياً، أقدم لك هذه النصائح العملية التي تتجاوز الأساسيات لتعزيز حمايتك أو مساعدة شخص مصاب بـ الملاريا:
- بروتوكول السفر المُشدد: إذا كنت مسافراً، ابدأ الوقاية الدوائية قبل الموعد المحدد للسفر بيومين على الأقل (حسب نوع الدواء)، واستمر في تناولها لأربعة أسابيع كاملة بعد العودة لتغطية فترة حضانة الطفيليات المتأخرة.
- أهمية لون البول: في حالة الاشتباه بـ الملاريا الشديدة، راقب لون البول. إذا أصبح لون البول داكناً جداً أو شبيهاً بالشاي، فهذه علامة على تكسر خلايا الدم الحمراء الحاد (Blackwater Fever) وتستدعي نقلك الفوري للمستشفى.
- تجنب الأسبرين والإيبوبروفين: إذا لم يتم تأكيد نوع طفيلي الملاريا، تجنب الأدوية غير الستيرويدية المضادة للالتهابات (NSAIDs) مثل الأسبرين أو الإيبوبروفين لأنها قد تخفي أو تؤثر على بعض الأعراض الحرجة، واعتمد على الباراسيتامول فقط لخفض الحرارة إلى أن يتم التشخيص.
- الاحتفاظ برقم مركز الطوارئ للمسافرين: احفظ أرقام عيادات الأمراض المدارية في بلدك قبل السفر، حتى تتمكن من الحصول على استشارة فورية من خبير في الملاريا بمجرد عودتك إذا شعرت بأي حمى.
أسئلة شائعة
ما هي المدة التي تستغرقها عملية الشفاء الكامل من المرض؟
بالنسبة للملاريا غير المعقدة، يبدأ التحسن عادةً في غضون 48 إلى 72 ساعة من بدء العلاج. لكن التعافي الكامل من التعب وفقر الدم قد يستغرق من أسبوعين إلى عدة أشهر، حسب شدة الإصابة.
هل يمكن أن ينتقل المرض من بعوضة إلى بعوضة أخرى في مناطق غير موبوءة؟
نظرياً ممكن، لكن عملياً نادر جداً. يجب أن تلدغ بعوضة الأنوفيلس غير المصابة شخصاً مصاباً بالملاريا، ثم تلدغ شخصاً سليماً، وهو ما يتطلب وجود البعوض الناقل في مناطق غير معتادة على المرض.
ما هي احتمالية حدوث انتكاسات بعد العلاج الناجح؟
الانتكاس وارد جداً إذا كانت العدوى بسبب P. vivax أو P. ovale، والتي تخزن أطواراً في الكبد. لمنع ذلك، يجب على المريض إكمال دورة العلاج الكبدي (عادةً البريماكين) بعد القضاء على الطفيليات في الدم.
الخاتمة
تُعد الملاريا بلا شك واحدة من أكثر الأمراض فتكاً وتحدياً على مستوى العالم، وتتطلب يقظة دائمة، خاصة من المسافرين والمقيمين في مناطق الخطر. إن الالتزام بالوقاية الكيميائية والشخصية، وطلب الرعاية الطارئة عند ظهور أي حمى بعد السفر، هي مفاتيح السيطرة على المرض. تلتزم مدونة حياة الطبية بتقديم أحدث الإرشادات المستندة إلى الأدلة لمساعدتك على فهم والتعامل مع هذا التهديد الصحي بفعالية.
أقرأ أيضاً: