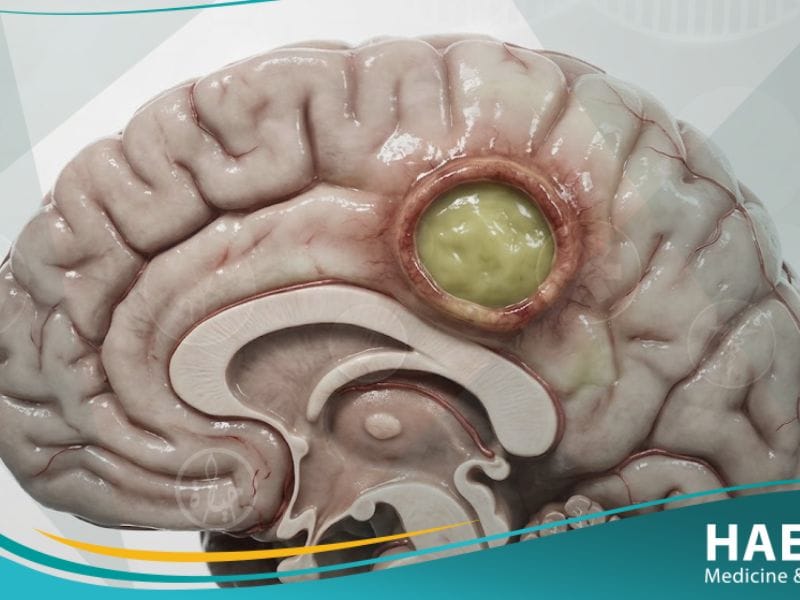
تعد الإصابة بما يعرف بـ الخراج الدماغي (Brain Abscess) واحدة من أدق الحالات الطبية الطارئة التي تستدعي تدخلاً عصبياً فورياً لإنقاذ حياة المريض. تشير مدونة حياة الطبية إلى أن هذا المرض يمثل تجمعاً موضعياً للصديد داخل أنسجة المخ نتيجة عدوى بكتيرية أو فطرية حادة.
إن فهم طبيعة التجمع القيحي داخل القحف يتطلب إدراكاً عميقاً لكيفية اختراق الميكروبات للحاجز الدموي الدماغي، وهو ما سنفصله في هذا الدليل الأكاديمي الشامل. يعتمد مآل الحالة بشكل جذري على سرعة التشخيص واستخدام البروتوكولات العلاجية المحدثة لضمان تقليل الضرر العصبي الدائم.
ما هو الخراج الدماغي؟
يعرف الخراج الدماغي طبياً بأنه التهاب بكتيري أو فطري محصور يؤدي إلى تراكم القيح والنسيج الميت داخل مادة الدماغ، محاطاً بكبسولة واقية. يوضح موقع حياة الطبي أن هذا التجمع يؤدي إلى زيادة الضغط داخل الجمجمة، مما يسبب ضغطاً ميكانيكياً على المراكز الحيوية المسؤولة عن الحركة والإدراك.
وفقاً لـ (المعهد الوطني للاضطرابات العصبية والسكتة الدماغية – NINDS)، فإن هذه الحالة تتطور غالباً نتيجة انتقال العدوى من مراكز قريبة مثل الأذن الوسطى أو الجيوب الأنفية. يتطلب التشخيص الدقيق استخدام تقنيات التصوير العصبي المتقدمة للتمييز بين الالتهاب العصبي وبين الأورام الدماغية التي قد تتشابه في المظهر السريري الأولي.
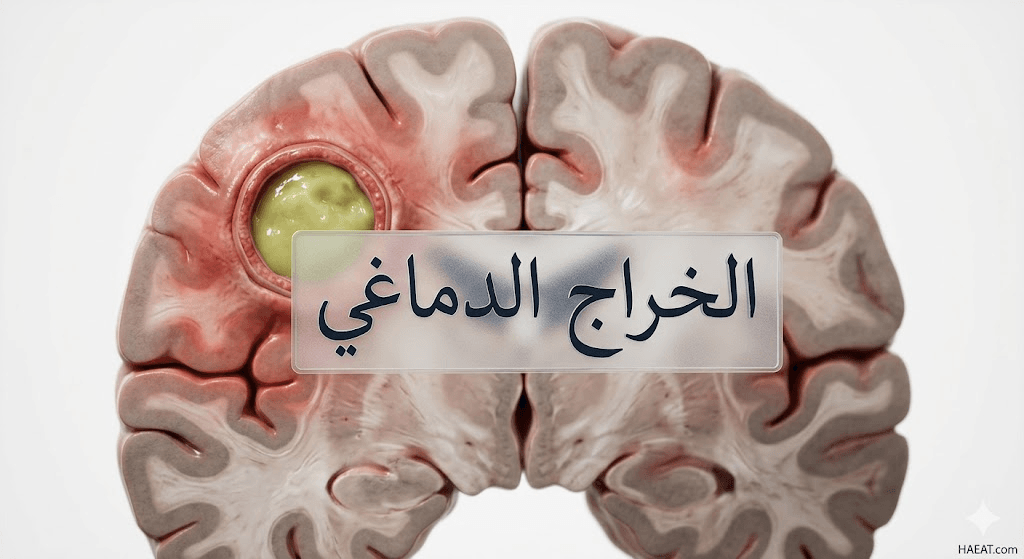
أعراض الخراج الدماغي
تعتبر أعراض الخراج الدماغي متغيرة بشكل كبير، حيث تعتمد سرعة ظهورها وحدتها على موقع التجمع الصديدي وحجم الضغط الذي يمارسه على النسيج العصبي المجاور. تؤكد بوابة HAEAT الطبية أن التشخيص المبكر يبدأ من ملاحظة التغيرات الطفيفة في الحالة الذهنية للمريض قبل تفاقم العلامات الجسدية الواضحة.
تشمل العلامات السريرية الأكثر شيوعاً ما يلي:
- الصداع الحاد والمستمر: يظهر لدى أكثر من 70% من المصابين، وغالباً ما يكون موضعياً في جهة الإصابة ولا يستجيب للمسكنات التقليدية.
- الحمى والقشعريرة: علامة على وجود عدوى نشطة، تظهر في نصف الحالات تقريبًا، وقد تغيب في الحالات المزمنة أو لدى مرضى نقص المناعة.
- الاضطرابات العصبية البؤرية: تشمل ضعف العضلات في جانب واحد من الجسم، وصعوبات النطق، أو فقدان التوازن الحركي المفاجئ.
- التغيرات المعرفية والسلوكية: مثل الارتباك الذهني، الهذيان، وصعوبة التركيز، والتي تنتج عن زيادة الضغط الميكانيكي داخل القحف.
- النوبات الصرعية: قد تكون النوبات التشنجية هي العرض الأول الذي ينبه لووجود بؤرة التهابية نشطة داخل الفص الجبهي أو الصدغي.
- الغثيان والقيء المقذوف: يحدث نتيجة الارتفاع الحاد في ضغط السائل النخاعي وتأثيره على مراكز القيء في الجذع الدماغي.
- مشاكل الرؤية: مثل الرؤية المزدوجة، أو ضبابية النظر، أو فقدان المجال البصري الجزئي نتيجة الضغط على العصب البصري.
- صلابة الرقبة: في حالات نادرة إذا انتشرت العدوى إلى الأغشية السحائية المحيطة بالدماغ.

أسباب الخراج الدماغي
تتنوع مسببات الخراج الدماغي بناءً على الطريقة التي تصل بها الكائنات الدقيقة إلى الأنسجة العصبية العميقة التي تكون عادة محمية بشكل صارم. تشير مجلة حياة الطبية إلى أن تحديد مصدر العدوى يعد الخطوة الأهم في وضع البروتوكول العلاجي الصحيح لمنع ارتداد الإصابة مستقبلاً.
يمكن تصنيف مصادر العدوى إلى ثلاث فئات رئيسية:
- الانتشار المباشر من مراكز العدوى المجاورة (40-50% من الحالات):
- التهاب الأذن الوسطى المزمن أو التهاب الخشاء (Mastoiditis) الذي ينتقل للفص الصدغي أو المخيخ.
- التهابات الجيوب الأنفية الحادة (خاصة الجيوب الجبهية والغربالية) التي تخترق العظم للوصول للفص الجبهي.
- عدوى الأسنان الشديدة أو خراجات اللثة التي قد تنتقل عبر الأوردة الوجهية إلى الدماغ.
- الانتشار عبر الدم (Hematogenous Spread):
- التهاب الشغاف الجرثومي (Endocarditis) حيث تنتقل الخثرات الملوثة من صمامات القلب إلى الشرايين الدماغية.
- العدوى الرئوية المزمنة مثل توسع القصبات أو الخراج الرئوي.
- عيوب القلب الخلقية (مثل فتحة القلب) التي تسمح للدم الملوث بتجاوز فلترة الرئتين والوصول مباشرة للجهاز العصبي.
- الصدمات المباشرة والتدخلات الجراحية:
- كسور الجمجمة النافذة التي تسمح للبكتيريا الموجودة على الجلد أو البيئة المحيطة بالدخول للمخ.
- المضاعفات النادرة بعد عمليات جراحة الأعصاب أو تركيب صمامات تصريف السائل النخاعي.
متى تزور الطبيب؟
يتطلب الاشتباه في وجود الخراج الدماغي تحركاً طبياً فورياً، حيث أن التأخر في العلاج لساعات قد يؤدي إلى تلف عصبي غير عكوس أو الوفاة نتيجة فتق الدماغ.
أولاً: العلامات الطارئة لدى البالغين
يجب التوجه فوراً إلى قسم الطوارئ إذا عانى البالغ من صداع مفاجئ هو “الأسوأ في حياته”، خاصة إذا ترافق مع ضعف في أحد الأطراف أو تدلي في عضلات الوجه. وفقاً لتوصيات (كليفلاند كلينك)، فإن ظهور علامات الخمول غير المبرر أو فقدان الوعي الجزئي يتطلب تصويراً مقطعياً فورياً لاستبعاد وجود أي تجمع قيحي.
ثانياً: التحذيرات الحرجة عند الأطفال
تنبيه الأمهات والآباء ضروري جداً؛ ففي الأطفال، قد تظهر أعراض التجمع الصديدي الدماغي على شكل بكاء مستمر عالي النبرة، أو انتفاخ في اليافوخ (المنطقة الناعمة في رأس الرضيع). يجب مراقبة أي نوبات تشنجية حرارية غير معتادة أو فقدان للشهية مترافق مع قيء مستمر، حيث أن أدمغة الأطفال أكثر حساسية لتغيرات الضغط داخل الجمجمة.
ثالثاً: تقييم العلامات التحذيرية الصامتة
تطرح بوابة HAEAT الطبية بروتوكولاً للمراقبة الذاتية للمرضى الذين يعانون من التهابات مزمنة في الجيوب الأنفية أو الأذن. إذا لاحظ المريض تغيراً طفيفاً في حاسة الشم، أو شعوراً بالدوخة المتكررة عند السجود، أو بطئاً غير معتاد في معالجة الكلمات أثناء الحديث، فقد تكون هذه بوادر أولية لتكون الخراج قبل وصوله للمرحلة الانفجارية. إن المراقبة الرقمية لدرجة حرارة الجسم ومعدل ضربات القلب يمكن أن تعطي مؤشرات مبكرة عن انتشار العدوى جهازياً.
عوامل خطر الإصابة بـ الخراج الدماغي
تتنوع العوامل التي تزيد من احتمالية حدوث الخراج الدماغي، وهي ترتبط بشكل أساسي بكفاءة الجهاز المناعي ووجود بؤر التهابية مزمنة في الجسم. يوضح موقع HAEAT الطبي أن الأفراد الذين يعانون من حالات صحية كامنة يكونون أكثر عرضة لاختراق البكتيريا للحواجز الطبيعية للدماغ.
تتضمن أبرز عوامل الخطر ما يلي:
- ضعف الجهاز المناعي: الأفراد المصابون بفيروس نقص المناعة البشرية (HIV) أو أولئك الذين يخضعون للعلاج الكيميائي هم الأكثر عرضة للإصابة بأنواع نادرة من العدوى الفطرية الدماغية.
- أمراض القلب الخلقية: خاصة الحالات التي تسبب زرقة (Cyanosis)، حيث ينتقل الدم من الجانب الأيمن للقلب إلى الأيسر دون المرور بالرئتين لتنقيته من الميكروبات.
- مرض السكري غير المنضبط: يؤدي ارتفاع سكر الدم المزمن إلى إضعاف الاستجابة المناعية الخلوية، مما يسهل انتشار الإنتان الدماغي وتكون القيح.
- التهابات الرأس المزمنة: إهمال علاج التهاب الجيوب الأنفية أو التهاب الأذن الوسطى القيحي يعد العامل المباشر الأبرز لتكون خراجات الفص الصدغي والجبهي.
- زراعة الأعضاء: المرضى الذين يتناولون مثبطات المناعة لمنع رفض الأعضاء المزورعة يواجهون خطراً مرتفعاً للإصابة بخراجات دماغية مباغتة.
- تعاطي المخدرات بالحقن: قد يؤدي استخدام إبر غير معقمة إلى إدخال البكتيريا (مثل المكورات العنقودية) مباشرة إلى مجرى الدم ومنها إلى النسيج المخي.
مضاعفات الخراج الدماغي
تعتبر مضاعفات الخراج الدماغي خطيرة وقد تكون دائمة إذا لم يتم التعامل مع الضغط المتزايد داخل الجمجمة والالتهاب العصبي بفعالية وسرعة. تشير التقديرات المخبرية إلى أن التدخل المتأخر يزيد من احتمالية حدوث عجز عصبي وظيفي طويل الأمد.
تشمل المضاعفات الشائعة ما يلي:
- الصرع الثانوي: تترك بؤرة الخراج بعد شفائها ندبة في النسيج الدماغي قد تصبح مركزاً لتوليد شحنات كهربائية غير منتظمة، مما يسبب نوبات تشنجية مزمنة.
- الضرر العصبي الدائم: قد يعاني المريض من ضعف حركي مستمر، أو فقدان لمهارات التحدث (الحبسة الكلامية)، أو اضطرابات في الذاكرة قصيرة المدى.
- التهاب السحايا: انفجار الخراج داخل البطينات الدماغية يؤدي إلى انتشار الصديد في السائل النخاعي، مما يسبب التهاباً حاداً في الأغشية المحيطة بالدماغ.
- الاستسقاء الدماغي: قد يؤدي التجمع القلحي إلى انسداد مسارات تصريف السائل الدماغي النخاعي، مما يتطلب تركيب صمام تصريف دائم (Shunt).
- الفتق الدماغي: هو أخطر المضاعفات، حيث يندفع نسيج الدماغ عبر فتحات الجمجمة الطبيعية نتيجة الضغط الهائل، مما يؤدي إلى الوفاة المفاجئة.
الوقاية من الخراج الدماغي
تعتمد الوقاية من الخراج الدماغي بشكل أساسي على الإدارة الصارمة للالتهابات الأولية في مناطق الرأس والرقبة، وضمان كفاءة الجهاز المناعي ضد الميكروبات الغازية. تؤكد مدونة HAEAT الطبية أن الوعي الصحي بالعلاقة بين صحة الفم والجيوب الأنفية وبين سلامة الدماغ هو حجر الزاوية في المنظومة الوقائية.
إليك بروتوكول الوقاية المعتمد:
- العلاج المبكر لالتهابات الأذن والجيوب: لا ينبغي إهمال أي إفرازات قيحية أو ألم مستمر في هذه المناطق، ويجب استكمال كورس المضادات الحيوية للنهاية.
- العناية الفائقة بصحة الأسنان: زيارة طبيب الأسنان بانتظام لعلاج التسوس العميق وخراجات اللثة تمنع انتقال البكتيريا عبر الأوردة الوجهية للدماغ.
- المتابعة الدقيقة لمرضى القلب: يجب على المصابين بعيوب خلقية في القلب تناول مضادات حيوية وقائية قبل إجراء أي جراحة (حتى لو كانت بسيطة كالأسنان).
- السيطرة على الأمراض المزمنة: الحفاظ على مستويات سكر الدم ضمن النطاق الطبيعي يعزز من قدرة كريات الدم البيضاء على محاربة أي تسلل بكتيري عصبي.
- تجنب السلوكيات الخطرة: مثل تعاطي المواد المخدرة عبر الوريد، والحرص على تعقيم الجروح العميقة في منطقة الرأس فور حدوثها.
تشخيص الخراج الدماغي
يتطلب تشخيص الخراج الدماغي دقة فائقة للتمييز بينه وبين الأورام أو الجلطات الدماغية، حيث يعتمد البروتوكول التشخيصي على دمج الفحص السريري مع أحدث تقنيات التصوير العصبي.
تشمل الإجراءات التشخيصية الأساسية:
- التصوير بالرنين المغناطيسي (MRI): هو المعيار الذهبي، حيث تظهر صور الرنين مع الصبغة (Contrast) “تعزيزاً حلقياً” مميزاً يحيط بالمنطقة المصابة، مما يؤكد وجود كبسولة قيحية.
- الأشعة المقطعية (CT Scan): تستخدم غالباً في حالات الطوارئ لسرعتها في الكشف عن حجم التجمع الصديدي ومدى إزاحة خط المنتصف في الدماغ.
- الخزعة الموجهة بالكمبيوتر (Stereotactic Biopsy): إجراء جراحي دقيق لسحب عينة من الصديد لتحديد نوع البكتيريا بدقة واختيار المضاد الحيوي الأكثر فاعلية.
- تحاليل الدم الشاملة: تشمل فحص سرعة الترسيب (ESR) وبروتين C التفاعلي (CRP) اللذين يرتفعان بشكل حاد في حالات الإنتان الدماغي.
- مزارع الدم: للبحث عن الميكروب المسبب إذا كان المصدر هو انتقال العدوى عبر المجرى الدموي من القلب أو الرئتين.
علاج الخراج الدماغي
يعد علاج الخراج الدماغي معركة طبية مزدوجة تهدف إلى القضاء على العدوى وتخفيف الضغط الميكانيكي على الدماغ في آن واحد، وهو ما يتطلب فريقاً طبياً متكاملاً.
تعديلات نمط الحياة والراحة السريرية
خلال فترة العلاج والتعافي، يحتاج المريض إلى راحة سريرية تامة في بيئة هادئة لتقليل التحفيز العصبي. وفقاً لبيانات (Johns Hopkins Medicine)، فإن التحكم في مستويات الإضاءة والضوضاء يساعد في تقليل حدة الصداع ومنع استثارة النوبات التشنجية أثناء مرحلة الشفاء الأولية.
العلاج الدوائي (المضادات الحيوية الوريدية)
يعتبر العلاج الكيميائي بالمضادات الحيوية بجرعات عالية هو الركيزة الأساسية، وغالباً ما يستمر لمدة تتراوح بين 6 إلى 8 أسابيع لضمان اختراق الدواء للكبسولة المحيطة بالخراج.
بروتوكول البالغين
يتضمن عادةً مزيجاً من “فانكومايسين” لتغطية البكتيريا العنقودية، و”سيفيترياكسون” للبكتيريا سالبة الجرام، و”مترونيدازول” لاستهداف البكتيريا اللاهوائية التي تنمو في غياب الأكسجين.
بروتوكول الأطفال
يتم ضبط الجرعات بدقة بناءً على وزن الطفل ومساحة سطح الجسم، مع مراقبة حثيثة لوظائف الكلى والكبد لتجنب السمية الدوائية الناتجة عن الجرعات الوريدية المكثفة المطلوبة لاختراق الحاجز الدموي الدماغي.
بروتوكولات التأهيل العصبي الحركي ما بعد الجراحة
بعد السيطرة على العدوى، يبدأ برنامج تأهيلي مكثف يتضمن العلاج الطبيعي لاستعادة القوة العضلية، والعلاج الوظيفي لتحسين مهارات الحياة اليومية. إن التدخل المبكر في التأهيل يقلل من فرص حدوث إعاقة دائمة بنسبة تصل إلى 40% لدى المرضى الذين خضعوا لجراحات تصريف الصديد.
دور العلاج بالأكسجين عالي الضغط (HBOT) كعلاج تكميلي
تشير دراسات حديثة منشورة في (The Lancet) إلى أن تعريض المريض للأكسجين بنسبة 100% داخل غرف ضغط خاصة يساعد في قتل البكتيريا اللاهوائية التي تعيش في قلب الخراج الدماغي. كما يعمل هذا العلاج على تقليل الوذمة الدماغية (التورم) وتسريع التئام الأنسجة العصبية المتضررة.

الطب البديل والخراج الدماغي
يجب التأكيد بوضوح على أن الخراج الدماغي حالة طبية جراحية طارئة لا يمكن علاجها بالأعشاب أو الطب التقليدي كبديل للتدخل الطبي. ومع ذلك، يمكن لبعض الممارسات الداعمة أن تلعب دوراً في تحسين الحالة العامة للمريض تحت إشراف طبي كامل.
تشمل الأدوار الداعمة المحتملة ما يلي:
- المكملات المضادة للأكسدة: مثل فيتامين C وفيتامين E التي قد تساعد في تقليل الإجهاد التأكسدي في خلايا الدماغ المحيطة بمنطقة الالتهاب العصبي.
- الأحماض الدهنية (أوميغا 3): تساهم في دعم مرونة غشاء الخلية العصبية وتقليل حدة الالتهاب المزمن بعد السيطرة على العدوى البكتيرية.
- تقنيات الاسترخاء الذهني: مثل التأمل الموجه الذي يساعد في إدارة الألم المزمن والتوتر النفسي الناتج عن الإقامة الطويلة في العناية المركزة.
- الكركمين (Curcumin): تشير بعض الأبحاث الأولية إلى دوره في تقليل تورم النسيج المخي، لكنه لا يغني أبداً عن الكورتيكوستيرويدات الدوائية.
- ملاحظة هامة: يمنع منعاً باتاً تناول أي مكملات عشبية قد تسبب سيولة في الدم (مثل الثوم أو الجينسنغ) قبل أو بعد الجراحة العصبية لتجنب خطر النزف.
الاستعداد لموعدك مع الطبيب
نظراً لأن حالات الخراج الدماغي تبدأ غالباً في أقسام الطوارئ، فإن التحضير للموعد يركز على توفير المعلومات الحيوية التي تساعد جراح الأعصاب في اتخاذ قرارات سريعة ودقيقة.
ما يجب عليك فعله
قم بإعداد قائمة بكافة الأعراض التي ظهرت، حتى تلك التي قد تبدو غير مرتبطة بالدماغ مثل آلام الأسنان أو التهابات الجيوب الأنفية القديمة. اجمع كافة التقارير الطبية السابقة المتعلقة بأمراض القلب أو نقص المناعة، ودوّن جميع الأدوية والمكملات التي يتناولها المريض بانتظام.
ما تتوقعه من الطبيب
سيقوم الفريق الطبي بإجراء فحص عصبي شامل يتضمن تقييم قوة العضلات، ردود الفعل الانعكاسية، والتنسيق الحركي. سيتم طرح أسئلة حول السفر الأخير إلى مناطق موبوءة، أو التعرض لإصابات في الرأس، أو الخضوع لإجراءات طبية حديثة في الأسنان أو الأذن.
استخدام السجلات الطبية الرقمية لتسريع التدخل الطارئ
في حالات الخراج الدماغي، يمثل الوقت عصب الحياة؛ لذا فإن وجود نسخة رقمية من التاريخ المرضي على الهاتف أو سحابة إلكترونية يتيح للأطباء معرفة الحساسية الدوائية ونوع البكتيريا المحتملة فوراً. هذا الوصول السريع يقلل من زمن “الباب إلى الإبرة” (Door-to-Needle) للبدء في المضادات الحيوية الوريدية المنقذة للحياة.
مراحل الشفاء من الخراج الدماغي
التعافي من إنتان عصبي حاد هو عملية تدريجية تتطلب صبراً ومتابعة دقيقة لضمان عدم حدوث انتكاسات أو تكوين تجمع صديدي جديد.
الجدول الزمني المتوقع للتعافي:
- المرحلة الأولى (الأسبوع 1-2): التركيز على استقرار المؤشرات الحيوية، السيطرة على الضغط داخل القحف، والبدء في تصريف القيح جراحياً.
- المرحلة الثانية (الأسبوع 3-6): الاستمرار في المضادات الحيوية الوريدية المكثفة، ومراقبة تراجع حجم الخراج عبر الرنين المغناطيسي الدوري.
- المرحلة الثالثة (الشهر 2-4): الانتقال إلى المضادات الحيوية الفموية (في بعض الحالات)، والبدء في جلسات التأهيل البدني والنطقي المكثفة.
- المرحلة الرابعة (ما بعد 6 أشهر): المتابعة طويلة الأمد للكشف عن أي نوبات صرعية متأخرة وضمان الالتئام الكامل للنسيج الدماغي المصاب.
الأنواع الشائعة للخراج الدماغي
يتم تصنيف الخراج الدماغي بناءً على المسبب العضوي وموقع الإصابة، وهو تصنيف حيوي لتحديد نوع العلاج الكيميائي والجراحي المطلوب.
أبرز الأنواع المنتشرة:
- الخراج البكتيري: النوع الأكثر شيوعاً، وغالباً ما تسببه البكتيريا العقدية أو العنقودية الناتجة عن عدوى الرأس أو القلب.
- الخراج الفطري: يصيب غالباً مرضى نقص المناعة الشديد، ويتميز بصعوبة علاجه ومعدلات وفيات مرتفعة إذا لم يشخص مبكراً.
- خراج المقوسات (Toxoplasmosis): شائع لدى مرضى الإيدز، وينتج عن طفيل ينتقل غالباً عبر اللحوم غير المطهوة أو فضلات القطط.
- الخراجات المتعددة: حيث تظهر بؤر صديدية صغيرة في مناطق متفرقة من الدماغ، وتنتج عادة عن انتشار العدوى عبر المجرى الدموي (الإنتان).
التطورات التقنية في الجراحة الميكروسكوبية للخراج الدماغي
شهد العقد الأخير ثورة في كيفية التعامل الجراحي مع الخراج الدماغي بفضل تقنيات التوجيه الملاحي العصبي (Neuronavigation). تتيح هذه الأنظمة للجراحين الوصول إلى البؤر القيحية العميقة عبر فتحات مجهرية في الجمجمة لا تتعدى بضعة مليمترات.
تستخدم هذه التقنية دمجاً فورياً لصور الرنين المغناطيسي مع إحداثيات رأس المريض الحقيقية، مما يقلل من تلف الأنسجة السليمة المحيطة بالخراج. وبناءً على ذلك، انخفضت معدلات المضاعفات الجراحية وفترات النقاهة في المستشفى بشكل ملحوظ مقارنة بالجراحات التقليدية المفتوحة.
التأثيرات النفسية والارتباطات العصبية الإدراكية طويلة المدى
لا تقتصر آثار الخراج الدماغي على الجانب الجسدي، بل تمتد لتشمل البنية النفسية والإدراكية للمتعافين نتيجة التغيرات الكيميائية في مراكز العاطفة.
تتضمن التحديات النفسية ما يلي:
- الاكتئاب العضوي: ناتج عن تأثر المسارات العصبية المسؤولة عن إفراز السيروتونين والدوبامين في الفص الجبهي.
- اضطراب ما بعد الصدمة (PTSD): بسبب التجربة الحرجة في العناية المركزة والخوف المستمر من فقدان الاستقلالية الحركية.
- صعوبات التركيز والانتباه: حيث يعاني البعض من “ضبابية الدماغ” لفترات طويلة بعد انتهاء العلاج الدوائي.
- تغيرات الشخصية: قد يلاحظ الأهل ميلاً للعصبية أو سرعة الانفعال نتيجة تأثر المناطق المسؤولة عن الضبط الانفعالي في القشرة المخية.
دور التغذية العلاجية في دعم الجهاز المناعي العصبي
تلعب التغذية دوراً محورياً في ترميم الحاجز الدموي الدماغي (BBB) الذي تضرر بفعل الخراج الدماغي. يوصى ببروتوكول غذائي عالي البروتين لدعم بناء الخلايا المناعية، مع التركيز على الدهون الصحية الموجودة في زيت الزيتون والجوز لدعم المادة البيضاء في الدماغ.
من ناحية أخرى، يجب الحد من السكريات البسيطة التي قد تحفز الالتهابات الجهازية وتؤثر سلباً على استجابة الجسم للمضادات الحيوية. إن الحفاظ على مستويات فيتامين د (Vitamin D) في نطاقها المثالي يعزز من قدرة الخلايا الدبقية الصغيرة (Microglia) على تنظيف بقايا الالتهاب العصبي.
الإحصائيات العالمية ومعدلات الانتشار حسب الفئات العمرية
تشير البيانات الوبائية إلى أن الخراج الدماغي لا يزال يمثل تحدياً صحياً عالمياً، مع تباين واضح في مسبباته بين الدول المتقدمة والنامية.
تحليل إحصائي سريع:
- معدل الإصابة: يقدر بنحو 0.4 إلى 0.9 حالة لكل 100,000 شخص سنوياً في الدول الغربية.
- الفئة العمرية: يبلغ الانتشار ذروته في الرجال بين سن 20 و30 عاماً، وفي الأطفال دون سن 15 عاماً.
- نسبة الوفيات: انخفضت من 40% في حقبة السبعينيات إلى أقل من 10% حالياً بفضل التصوير بالرنين المغناطيسي.
- التوزيع الجغرافي: تزداد حالات الخراج الناتج عن الطفيليات (مثل داء الكيسات المذنبة) في المناطق ذات الصرف الصحي الضعيف.
خرافات شائعة حول الخراج الدماغي
من الضروري تصحيح بعض المفاهيم المغلوطة التي قد تؤدي إلى تأخير العلاج أو إثارة قلق غير مبرر لدى المرضى وعائلاتهم.
- الخرافة: “الخراج الدماغي هو نفسه سرطان الدماغ”.
- الحقيقة: الخراج هو تجمع بكتيري معدي يمكن علاجه بالمضادات الحيوية، بينما السرطان هو نمو خلوي غير منضبط.
- الخرافة: “الصداع العادي دائماً ما ينذر بوجود خراج”.
- الحقيقة: خراج الدماغ يتسبب في صداع متميز بخصائص معينة (تفاقم في الصباح، قيء مقذوف، علامات عصبية بؤرية).
- الخرافة: “الجراحة هي الحل الوحيد دائماً”.
- الحقيقة: في بعض الحالات، إذا كان الخراج أصغر من 2 سم وموقعه عميق جداً، قد يكتفي الأطباء بالعلاج الدوائي المكثف مع المراقبة الدقيقة.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء في الرعاية العصبية، نقدم لك هذه “الأسرار السريرية” لإدارة فترة المرض والتعافي بكفاءة:
- قاعدة الـ 30 درجة: حافظ على رفع رأس المريض بزاوية 30 درجة في السرير لتقليل الضغط داخل الجمجمة وتحسين تصريف السوائل.
- سجل النوبات: احتفظ بمدونة دقيقة لأي اهتزازات عضلية أو فترات من السرحان، فهذه قد تكون مؤشرات لنوبات صرعية صامتة تتطلب تعديل العلاج.
- الحماية من العدوى: بعد الخروج من المستشفى، تجنب الأماكن المزدحمة لعدة أسابيع، حيث أن جهازك المناعي قد يكون منهكاً من المضادات الحيوية القوية.
- فحص الأسنان الدوري: اجعل طبيب الأسنان شريكاً في رحلة تعافيك؛ فأي بؤرة التهابية في الفم هي قنبلة موقوتة لمريض عانى سابقاً من خراج دماغي.
أسئلة شائعة (PAA)
هل الخراج الدماغي معدي؟
لا، الخراج الدماغي بحد ذاته ليس معدياً ولا يمكن أن ينتقل من شخص لآخر عبر اللمس أو الرذاذ، فهو التهاب داخلي محصور في أنسجة الدماغ.
ما هي نسبة النجاح في جراحة تصريف الخراج؟
تتجاوز نسبة النجاح 90% عند إجرائها في مراكز متخصصة، وتعتمد النتيجة النهائية على الحالة الصحية العامة للمريض وموقع الخراج وسرعة البدء في العلاج.
هل يمكن أن يعود الخراج مرة أخرى بعد الشفاء؟
نعم، يمكن أن يتكرر إذا لم يتم علاج المصدر الأصلي للعدوى (مثل مشاكل صمامات القلب أو التهاب الجيوب الأنفية المزمن)، لذا فإن المتابعة الطبية بعد الشفاء ضرورية جداً.
الخاتمة
في الختام، يظل الخراج الدماغي حالة طبية معقدة تتطلب وعياً مجتمعياً وسرعة في البدء بالبروتوكولات العلاجية الحديثة. إن الدمج بين الجراحة الدقيقة والمضادات الحيوية الوريدية والتأهيل العصبي هو السبيل الوحيد لضمان عودة المريض لممارسة حياته الطبيعية بأقل قدر من المضاعفات. تذكر دائماً أن المعرفة الطبية الصحيحة هي الخط الدفاعي الأول ضد مخاطر الأمراض العصبية.