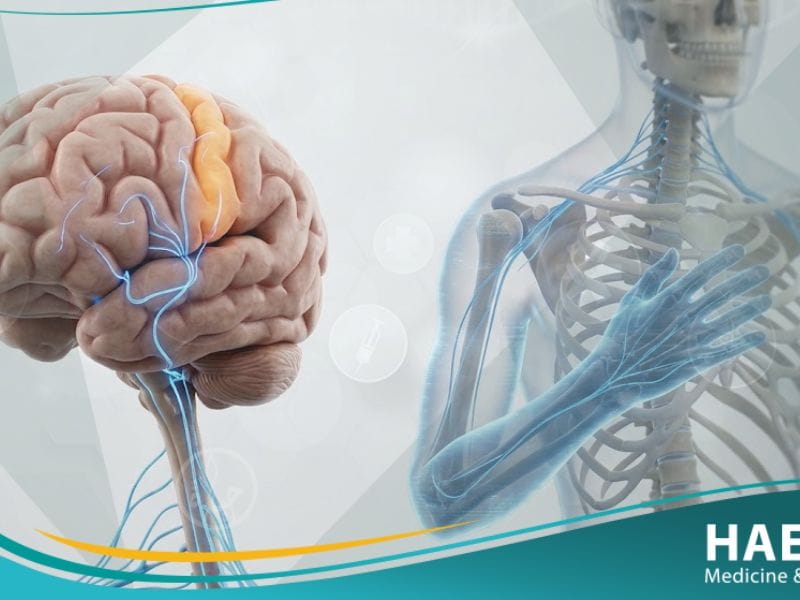
تُعرف الآلام الشبحية (Phantom limb pain) بأنها أحاسيس مؤلمة تنشأ في جزء من الجسم لم يعد موجوداً، وهي ظاهرة طبية معقدة تصيب المبتورين. تشير التقارير العلمية الحديثة إلى أن هذه الحالة ليست مجرد “خيال” كما كان يُعتقد قديماً، بل هي نتيجة لتغيرات عصبية حقيقية في الدماغ.
توضح مدونة حياة الطبية أن هذا النوع من الانزعاج الحسي العصبي يتطلب فهماً عميقاً لآليات عمل الجهاز العصبي المركزي لإدارته بفعالية. وبحسب المعهد الوطني للصحة (NIH)، فإن الغالبية العظمى من الأشخاص الذين خضعوا لعمليات بتر يعانون من هذه الظاهرة بدرجات متفاوتة من الحدة.
تتنوع هذه الأحاسيس بين الوخز الخفيف والألم الحارق الشديد الذي يعيق ممارسة الحياة اليومية بشكل طبيعي. ومن الضروري التمييز بينها وبين آلام الجذع (ألم مكان الجرح)، حيث أن منشأ هذه التقلصات العصبية يكون من المراكز الحسية في المخ وليس من الأعصاب الطرفية فحسب.
ما هي الآلام الشبحية؟
الآلام الشبحية هي اضطراب عصبي حسي يصف الشعور بالألم في طرف أو عضو تم استئصاله جراحياً أو فقدانه نتيجة حادث عرضي. تظهر هذه الحالة عندما يستمر الدماغ في تلقي إشارات عصبية أو تفسير غياب الإشارات على أنه نوع من الألم الحاد أو المزمن.
تعتبر هذه الظاهرة دليلاً على “مرونة الدماغ” (Neuroplasticity)، حيث تحاول القشرة الحسية إعادة تنظيم نفسها بعد فقدان المدخلات من الطرف المفقود. ووفقاً للأبحاث المنشورة في مجلة (The Lancet)، فإن هذا الاضطراب لا يقتصر على الأطراف، بل قد يحدث بعد استئصال الثدي أو حتى قلع الأسنان.
يتم توصيف هذا الإحساس الوهمي طبياً بأنه استجابة غير متكافئة من الجهاز العصبي الذي لا يزال يحتفظ بـ “خريطة” الطرف المفقود. وبناءً على ذلك، تظل المسارات العصبية نشطة وتولد نبضات كهربائية يفسرها الوعي على أنها ألم في مكان لم يعد له وجود مادي.

أعراض الآلام الشبحية
تتميز الآلام الشبحية بمجموعة من الخصائص الحسية التي تختلف من مريض لآخر، وغالباً ما تظهر في الأيام الأولى بعد الجراحة:
- الشعور بالوخز أو “الدبابيس والإبر” في المنطقة التي تم بترها بشكل مفاجئ.
- الإحساس بالحرقان الشديد أو الحرارة العالية وكأن الطرف المفقود يتعرض للهب.
- آلام تشبه الصدمات الكهربائية التي تنبض عبر المسارات العصبية للطرف المفقود.
- إحساس بالعصر أو التشنج القوي، حيث يشعر المريض وكأن كفه المفقودة تنقبض بشدة.
- الشعور بوضعية غير مريحة للطرف، مثل الإحساس بأن الساق المفقودة ملتوية بزاوية مؤلمة.
- الحكة الشديدة في العضو المفقود والتي لا يمكن للمريض الوصول إليها لتخفيفها.
- ظهور الآلام بشكل نوبات متقطعة قد تستمر من دقائق إلى ساعات أو أيام.
- تغير في طبيعة الألم عند التعرض لضغوط نفسية أو تغيرات في الطقس أو درجات الحرارة.
- الإحساس بأن الطرف المفقود يقصر تدريجياً، وهي ظاهرة تُعرف باسم “التداخل” (Telescoping).
- الشعور بالثقل الزائد في الطرف الموهم، مما يسبب إرهاقاً نفسياً للمريض.
أسباب الآلام الشبحية
تشير الدراسات العميقة في موقع حياة الطبي إلى أن أسباب هذه الحالة تكمن في تداخل معقد بين الجهاز العصبي المحيطي والمركزي:
- إعادة التنظيم القشري: عند فقدان الطرف، تستولي مناطق حسية مجاورة في الدماغ على المساحة المخصصة له، مما يسبب تداخلاً في الإشارات.
- الذاكرة الألمية: إذا كان المريض يعاني من ألم شديد قبل البتر، فإن الدماغ قد “يحبس” هذا الشعور في الذاكرة العصبية الطويلة.
- تشكل الأورام العصبية (Neuromas): تنمو نهايات الأعصاب المقطوعة في الجذع بشكل غير منتظم، مما يرسل إشارات ألم كاذبة للدماغ.
- التغيرات في الحبل الشوكي: فقدان المدخلات الحسية يؤدي إلى زيادة حساسية الخلايا العصبية في النخاع الشوكي لنبضات الألم.
- العوامل النفسية: القلق والاكتئاب لا يسببان الألم، لكنهما يعملان كمحفزات تزيد من حدة إدراك الدماغ لتلك النبضات.
- خلل في التروية الدموية: قد يؤدي نقص الأكسجين في منطقة الجذع إلى تحفيز استجابات عصبية تصل إلى الدماغ كألم شبحي.
- الارتباط الحسي العابر: أحياناً يؤدي لمس الوجه إلى شعور بالألم في اليد المفقودة بسبب قرب منطقتيهما في القشرة الدماغية.

متى تزور الطبيب؟
تتطلب الآلام الشبحية تدخلاً طبياً تخصصياً عندما تبدأ في التأثير على جودة الحياة اليومية أو القدرة على النوم والراحة. التأخير في طلب الاستشارة قد يؤدي إلى ترسيخ مسارات الألم في الدماغ، مما يجعل علاجها أكثر تعقيداً في المراحل المتقدمة.
عند البالغين
يجب على البالغين مراجعة أخصائي إدارة الألم أو جراح الأعصاب إذا استمرت النوبات لأكثر من أسبوعين بعد التئام الجرح. كما ينبغي الحذر إذا تحول الألم من مجرد إزعاج بسيط إلى نوبات تمنع المصاب من استخدام الطرف الاصطناعي أو ممارسة العمل. تشير التوصيات إلى أن ظهور علامات الاكتئاب أو العزلة بسبب الألم يتطلب تدخلاً فورياً من فريق متعدد التخصصات.
عند الأطفال
تختلف استجابة الأطفال بشكل كبير، حيث قد لا يمتلك الطفل القدرة على وصف “الألم في مكان غير موجود”. يجب على الوالدين مراقبة سلوكيات مثل البكاء غير المفسر، أو رفض ارتداء الطرف الاصطناعي، أو تجنب الأنشطة التي يحبونها. التدخل المبكر لدى الأطفال يساعد في توجيه “مرونة الدماغ” لديهم نحو التكيف بدلاً من الألم المزمن.
التنبؤ الاستباقي بالنوبات
يقترح الباحثون استخدام أنظمة مراقبة ذكية تعتمد على التعلم الآلي للتنبؤ بنوبات الآلام الشبحية قبل اشتدادها. من خلال تتبع تقلبات ضربات القلب ومستويات التوصيل الجلدي، يمكن للتطبيقات تنبيه المريض للقيام بتمارين استرخاء أو تناول الدواء الوقائي. هذا التوجه التكنولوجي يهدف إلى تحويل العلاج من رد فعل على الألم إلى إدارة استباقية تمنع حدوث النوبة أصلاً.
نستكمل الجزء الثاني من الدليل الشامل حول هذه الحالة العصبية المعقدة، مع التركيز على الجوانب التشخيصية والوقائية والمسارات العلاجية المتقدمة.
عوامل خطر الإصابة بـ الآلام الشبحية
تتداخل عدة عوامل في زيادة احتمالية ظهور الآلام الشبحية بعد عمليات البتر، وهي ليست مجرد صدفة بيولوجية بل ترتبط بتاريخ المريض الطبي. يشير موقع HAEAT الطبي إلى أن تحديد هذه العوامل مبكراً يساعد الفريق الجراحي في اتخاذ تدابير استباقية لتقليل حدة المعاناة مستقبلاً.
- الألم ما قبل الجراحة: الأشخاص الذين عانوا من آلام شديدة ومزمنة في الطرف قبل بتره هم الأكثر عرضة لتطوير هذه الحالة العصبية.
- نوع البتر ومستواه: تشير الإحصائيات إلى أن عمليات بتر الأطراف العلوية (اليد والذراع) ترتبط بمعدلات إصابة أعلى قليلاً من الأطراف السفلية.
- وجود “ورم عصبي”: تراكم الأنسجة العصبية التالفة عند نهاية الطرف المبتور يمكن أن يرسل إشارات خاطئة يترجمها الدماغ كألم حاد.
- الحالة النفسية العامة: القلق المزمن، والتوتر النفسي، واضطراب ما بعد الصدمة (PTSD) تزيد من حساسية الدماغ لإشارات الألم المتولدة.
- التوقيت الزمني للبتر: البتر المفاجئ الناتج عن الحوادث يحمل خطورة أكبر مقارنة بالبتر المخطط له جراحياً والذي يسبقه تحضير عصبي.
- العدوى أو الالتهاب: وجود التهابات في الجذع بعد العملية قد يحفز النهايات العصبية ويؤدي إلى استمرار الأحاسيس الوهمية المزعجة.
- الفئة العمرية: رغم حدوثها في كافة الأعمار، إلا أن البالغين يميلون للإبلاغ عن أعراض أكثر حدة مقارنة بالأطفال الذين يمتلكون مرونة عصبية أعلى.
مضاعفات الآلام الشبحية
إذا لم يتم التعامل مع الآلام الشبحية بشكل منهجي، فقد تؤدي إلى سلسلة من التحديات الجسدية والنفسية التي ترهق كاهل المريض وأسرته. لا تقتصر المعاناة على الجانب الحسي فقط، بل تمتد لتشمل الوظائف الحيوية والاجتماعية للفرد المصاب.
- اضطرابات النوم المزمنة: الاستيقاظ المتكرر بسبب نوبات الألم الحارقة يؤدي إلى إرهاق مستمر وضعف في التركيز خلال النهار.
- الاكتئاب السريري: الشعور بالعجز أمام ألم “غير مرئي” يولد إحباطاً عميقاً قد يتطور إلى حالات اكتئاب تستدعي علاجاً دوائياً ونفسياً.
- العزلة الاجتماعية: يميل المرضى لتجنب التجمعات والأنشطة بسبب عدم قدرتهم على التنبؤ بموعد نوبة الألم أو شدتها.
- ضعف القدرة على التأهيل: يعيق الألم عملية التدريب على استخدام الأطراف الاصطناعية، مما يؤخر عودة المريض لحياته الطبيعية المستقلة.
- الإفراط في استخدام المسكنات: قد يلجأ البعض للاعتماد المفرط على الأدوية الأفيونية، مما يزيد من مخاطر الإدمان والمضاعفات الكبدية والكلوية.
- متلازمة الألم الإقليمي المعقد (CRPS): في حالات نادرة، قد يتطور الاضطراب العصبي ليشمل مناطق أخرى من الجسم غير الطرف المبتور.
الوقاية من الآلام الشبحية
تعتمد استراتيجية الوقاية من الآلام الشبحية على مبدأ “التسكين الاستباقي” لضمان عدم قيام الدماغ بتخزين مسارات الألم قبل وأثناء الجراحة. وبحسب كليفلاند كلينك (Cleveland Clinic)، فإن التدخل المبكر قبل قطع العصب هو المفتاح الذهبي لتقليل فرص ظهور هذه الظاهرة.
- التخدير فوق الجافية (Epidural): البدء بتخدير المنطقة قبل يومين من الجراحة يساعد في تهدئة الأعصاب ومنع الدماغ من تسجيل صدمة البتر.
- استخدام حاصرات الأعصاب: حقن المواد المخدرة مباشرة في الأعصاب الرئيسية للطرف قبل القطع يقلل من النبضات الكهربائية العنيفة المرسلة للمخ.
- الإدارة الفعالة للألم المزمن: معالجة أي ألم في الطرف قبل قرار البتر بفترة كافية يقلل من “الذاكرة الألمية” للجهاز العصبي المركزي.
- التقنيات الجراحية الحديثة: استخدام أساليب جراحية تضمن تغطية نهايات الأعصاب بالعضلات (Myodesis) لتقليل تهيجها المستقبلي.
- الدعم النفسي التحضيري: تهيئة المريض نفسياً قبل العملية يقلل من مستويات الكورتيزول التي تزيد من حساسية الجسم للألم العصبي.
- التثقيف الطبي المبكر: فهم المريض لطبيعة الأحاسيس الوهمية قبل حدوثها يقلل من وطأة الصدمة النفسية عند ظهور أولى الأعراض.
تشخيص الآلام الشبحية
يعتمد تشخيص الآلام الشبحية بشكل أساسي على الاستبعاد السريري والتاريخ المرضي الدقيق، حيث لا يوجد اختبار معملي واحد يؤكد وجودها. يسعى الأطباء أولاً للتأكد من أن الألم لا ينبع من مشكلة عضوية في “الجذع” أو مكان الجرح المتبقي.
- الفحص الفيزيائي للجذع: فحص مكان البتر لاستبعاد وجود أورام عصبية، أو التهابات جلدية، أو ضغط من الطرف الاصطناعي.
- التصوير بالرنين المغناطيسي (MRI): يُستخدم للكشف عن أي نمو غير طبيعي للأعصاب أو مشاكل في العظام المتبقية قد تحاكي الألم الشبحي.
- تخطيط كهربية العضل (EMG): لتقييم النشاط الكهربائي في الأعصاب المحيطية المحيطة بمنطقة البتر والتأكد من سلامة المسارات العصبية.
- التقييم النفسي العصبي: دراسة تأثير الحالة المزاجية والضغوط على شدة الألم، وتحديد ما إذا كان هناك اضطراب في صورة الجسم (Body Image).
- اختبارات الاستبعاد: استبعاد آلام “طرف الجذع” (Stump Pain) التي تنتج عن أسباب ميكانيكية أو ضعف التروية الدموية الموضعية.
- التصوير الوظيفي للدماغ (fMRI): في مراكز الأبحاث المتقدمة، يُستخدم لملاحظة التغيرات في القشرة الحسية عند شعور المريض بالألم الوهمي.
علاج الآلام الشبحية
يتطلب علاج الآلام الشبحية نهجاً متعدد الأبعاد يجمع بين الأدوية، والتقنيات السلوكية، والابتكارات التكنولوجية الحديثة لإعادة تدريب الدماغ. تؤكد مدونة HAEAT الطبية أن الخطة العلاجية يجب أن تكون شخصية وتتطور بناءً على استجابة الجهاز العصبي لكل مريض على حدة.
تغيير نمط الحياة والعلاجات المنزلية
يمكن للمرضى تخفيف حدة الأحاسيس المزعجة عبر تقنيات منزلية بسيطة مثل التدليك اللطيف للجذع لتعويد الأعصاب على المدخلات الحسية. كما يساعد استخدام “الجوارب الضاغطة” في توفير ضغط مستمر يقلل من الشعور بالخفة أو التقلصات الوهمية. ممارسة تمارين الاسترخاء والتنفس العميق تلعب دوراً حاسماً في تهدئة الجهاز العصبي الودي وتقليل وتيرة النوبات.
العلاجات الدوائية
تستهدف الأدوية تغيير طريقة معالجة الدماغ لإشارات الألم بدلاً من مجرد تسكين الجرح المادي.
عند البالغين
يتم الاعتماد غالباً على مضادات الصرع مثل (Gabapentin) أو (Pregabalin) لتهدئة الأعصاب المتهيجة. كما تُستخدم مضادات الاكتئاب ثلاثية الحلقات (مثل Amitriptyline) بجرعات منخفضة لتحسين جودة النوم وتقليل إدراك الألم المركزي. في حالات الألم الشديد، قد يصف الأطباء مسكنات قوية لفترات محدودة مع مراقبة دقيقة.
عند الأطفال
يتم التركيز على الأدوية ذات الآثار الجانبية الأقل، مع إعطاء الأولوية للعلاجات السلوكية. تُستخدم جرعات محسوبة بدقة من مسكنات الألم غير الأفيونية، وفي بعض الحالات يتم اللجوء للأدوية المنظمة للأعصاب بتركيزات منخفضة جداً لتجنب التأثير على النمو المعرفي للطفل.
تقنيات الواقع الافتراضي (VR)
تعد بيئات الواقع الافتراضي طفرة في علاج هذا الاضطراب، حيث تتيح للمريض “رؤية” طرفه المفقود يتحرك في عالم رقمي. يساعد هذا التحفيز البصري في خداع الدماغ وإعادة تنظيم القشرة الحسية، مما يقلل من صراعات الإشارات العصبية التي تسبب الألم. تشير دراسات جامعة جونز هوبكنز (Johns Hopkins) إلى تحسن ملحوظ في شدة الألم لدى المرضى الذين خضعوا لجلسات VR منتظمة.
التحفيز المغناطيسي عبر الجمجمة (TMS)
يعمل جهاز TMS على إرسال نبضات مغناطيسية لمناطق محددة في الدماغ مسؤولة عن معالجة الألم. هذا الإجراء غير الجراحي يساعد في “إعادة ضبط” النشاط العصبي المفرط في القشرة الحسية المرتبطة بالطرف المفقود. تعتبر هذه التقنية خياراً مثالياً لمن لم يستجيبوا للعلاجات الدوائية التقليدية، حيث تقدم نتائج مستدامة دون الحاجة لتدخل جراحي.

الطب البديل والآلام الشبحية
يمثل الطب التكميلي ركيزة أساسية في تخفيف حدة الآلام الشبحية، خاصة عندما تفشل الأدوية التقليدية في تحقيق راحة كاملة. تعتمد هذه الأساليب على مبدأ إعادة التوازن للجهاز العصبي وتحفيز آليات الشفاء الطبيعية في الدماغ والجسم.
- العلاج بالمرآة (Mirror Therapy): وضع مرآة بين الأطراف ليعكس صورة الطرف السليم، مما يخدع الدماغ بصرياً ويجعله يعتقد أن الطرف المفقود يتحرك بحرية وبدون ألم.
- الوخز بالإبر الصينية: يساعد في تحفيز إطلاق الإندورفين وتحسين تدفق الطاقة (Qi) في المسارات العصبية، مما يقلل من النبضات المؤلمة المرتدة للدماغ.
- العلاج بالتنويم الإيحائي: تقنية فعالة لتغيير كيفية إدراك العقل الباطن لإشارات الألم، وتهدئة الاستجابة العصبية المفرطة في القشرة الحسية.
- ارتداء “القميص المغناطيسي” أو الأربطة الحيوية: استخدام مغناطيسات طبية موضعية لتحسين الدورة الدموية الدقيقة في الجذع وتقليل الشحنات الكهربائية العصبية العشوائية.
- العلاج بالموسيقى والترددات: استخدام موجات صوتية منخفضة التردد تساعد في مزامنة موجات الدماغ وتقليل نشاط مناطق معالجة الألم الحاد.
- اليوجا والتأمل التجاوزي: ممارسات تهدف إلى تقليل التوتر العصبي العام، مما يرفع من عتبة تحمل الألم لدى المصابين بالحالات المزمنة.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع الآلام الشبحية تحضيراً دقيقاً لضمان الحصول على التشخيص الصحيح وخطة علاجية فعالة. نظراً لطبيعة الألم “غير المرئية”، فإن قدرة المريض على وصف أحاسيسه بدقة هي المفتاح الأول للنجاح العلاجي.
ما يمكنك فعله
يُنصح ببدء تدوين “مفكرة الألم” قبل الموعد بأسبوع، موضحاً فيها أوقات ظهور النوبات، وشدتها على مقياس من 1 إلى 10، والمحفزات المحتملة (مثل البرودة أو التوتر). كما يجب تحضير قائمة بكافة الأدوية والمكملات التي تتناولها حالياً، مع تسجيل أي عمليات جراحية سابقة وتاريخ ظهور الأعراض بدقة بعد البتر.
ما تتوقعه من الطبيب
سيقوم الطبيب بإجراء فحص دقيق للجذع للتأكد من سلامة الجرح وعدم وجود أورام عصبية ملموسة. قد يطرح أسئلة حول نوع الإحساس (حرق، وخز، تشنج) ومدى تأثير ذلك على نومك وحالتك النفسية. توقع أن يطلب الطبيب فحوصات تكميلية مثل تخطيط الأعصاب أو الرنين المغناطيسي لاستبعاد الأسباب العضوية الموضعية.
مذكرات الألم الرقمية المدعومة بالذكاء الاصطناعي
بدلاً من المفكرات الورقية، يُقترح استخدام تطبيقات ذكية تحلل أنماط الألم بناءً على بيانات الطقس، والنشاط البدني، وجودة النوم. يمكن لهذه الأنظمة تزويد الطبيب بتقرير إحصائي يوضح “خريطة الألم” الخاصة بك، مما يسهل عليه تعديل الجرعات الدوائية أو اقتراح علاجات تكميلية بناءً على أدلة رقمية دقيقة.
مراحل الشفاء من الآلام الشبحية
عملية الشفاء من الآلام الشبحية ليست خطية، بل هي رحلة من التكيف العصبي الذي يتطلب صبراً ومتابعة مستمرة. تفصل مجلة حياة الطبية مراحل التطور الإكلينيكي لهذه الحالة نحو الاستقرار:
- المرحلة الحادة (بعد البتر مباشرة): ظهور أحاسيس قوية ومتكررة؛ التركيز يكون على التسكين الدوائي المكثف والتحضير النفسي.
- مرحلة التكيف (من شهر إلى 6 أشهر): يبدأ الدماغ في إعادة تنظيم خرائطه الحسية؛ تظهر فعالية العلاج بالمرآة والتمارين التأهيلية.
- مرحلة الاستقرار (6 أشهر فأكثر): تقل وتيرة النوبات لدى الأغلبية، وتصبح الأحاسيس أكثر “خفوتاً” وأقل إزعاجاً مع انتظام العلاج.
- مرحلة الإدماج الحسي: تمكن المريض من استخدام الطرف الاصطناعي كجزء من جسده، مما يقلل من التناقض الحسي في الدماغ ويخفف الألم.
- مرحلة السيطرة الكاملة: الوصول إلى حالة من التعايش حيث لا تؤثر النوبات العارضة على جودة الحياة، مع القدرة على إدارتها ذاتياً.
الأنواع الشائعة للآلام الشبحية
لا تقتصر هذه الظاهرة على الأطراف فقط، بل قد تصيب أي جزء من الجسم تم استئصاله، مما يعكس شمولية عمل الجهاز العصبي:
- ألم الأطراف الشبحية: النوع الأكثر شيوعاً الذي يصيب اليدين أو القدمين بعد البتر نتيجة الحوادث أو السكري.
- ألم الثدي الشبحي: يظهر بعد عمليات استئصال الثدي (Mastectomy)، حيث تشعر المريضة بألم أو حكة في العضو المفقود.
- ألم الأسنان الشبحي: استمرار الشعور بآلام الأسنان الحادة حتى بعد خلع السن المسبب للمشكلة، وهو اضطراب عصبي ثلاثي التوائم.
- ألم الأعضاء الداخلية الشبحية: حالات نادرة تلي استئصال الزائدة الدودية أو المرارة، حيث يستمر الدماغ في استقبال إشارات ألم من تلك المنطقة.
- الأحاسيس الشبحية غير المؤلمة: الشعور بوجود العضو وحركته دون ألم، وهي ظاهرة طبيعية جداً لدى المبتورين ولا تستدعي القلق.
الآثار النفسية والاجتماعية للعيش مع الآلام الشبحية
تؤكد الدراسات المنشورة في مجلة حياة الطبية أن الألم الشبحي يمثل تحدياً نفسياً كبيراً يتجاوز مجرد الإحساس الجسدي. يعاني العديد من المرضى من “أزمة هوية جسدية”، حيث يجد الدماغ صعوبة في تقبل التغير المفاجئ في شكل الجسم. يؤدي هذا التناقض إلى زيادة مستويات القلق الاجتماعي، حيث يخشى المريض من نوبات الألم المفاجئة في الأماكن العامة. الدعم النفسي المتخصص وعلاجات السلوك المعرفي (CBT) ضرورية جداً لمساعدة المصابين على إعادة بناء ثقتهم بأنفسهم وتجاوز وصمة “الألم الوهمي” التي قد يشعرون بها من المجتمع.
التغذية والدعم الكيميائي العصبي لمرضى الألم المزمن
تلعب التغذية دوراً محورياً في دعم الأعصاب وتقليل الالتهابات المركزية التي تفاقم حالات الآلام الشبحية:
- أحماض أوميجا 3: الموجودة في الأسماك الدهنية، وتعمل على تقليل التهاب الأعصاب وتحسين الصحة العامة للخلايا العصبية.
- مجموعة فيتامينات B (خاصة B12 وB6): ضرورية لترميم غمد المايالين المحيط بالأعصاب وتحسين جودة الإشارات العصبية.
- المغنيسيوم: يساعد في استرخاء العضلات وتقليل التشنجات العصبية التي تحفز نوبات الألم الوهمي.
- الكركمين: مادة طبيعية مضادة للالتهاب تساعد في تقليل حساسية الدماغ للألم المزمن.
- الأطعمة الغنية بمضادات الأكسدة: مثل التوت والبروكلي، لحماية الخلايا العصبية من الإجهاد التأكسدي الناتج عن الألم المستمر.
الآلام الشبحية في الفئات العمرية المختلفة: دراسة مقارنة
تظهر الآلام الشبحية بملامح مختلفة بناءً على عمر المريض وقت البتر. لدى كبار السن، تكون المسارات العصبية أكثر “تصلباً”، مما يجعل الألم يميل إلى المزمنة ويحتاج لتدخلات دوائية أطول. أما لدى الأطفال والمراهقين، فإن مرونة الدماغ العالية (Neuroplasticity) تسمح بإعادة تنظيم القشرة الحسية بسرعة أكبر، مما يجعل استجابتهم للعلاجات السلوكية والفيزيائية أسرع وأكثر ديمومة. المثير للاهتمام أن الأطفال الذين وُلدوا بدون أطراف (بتر خلقي) نادراً ما يطورون آلاماً شبحية، مما يثبت دور “الذاكرة الحسية” في نشوء هذه الحالة.
التكنولوجيا القابلة للارتداء (Wearables) ومستقبل إدارة الألم
يشهد المستقبل ابتكارات واعدة تهدف إلى دمج التكنولوجيا في حياة مرضى البتر بشكل مباشر:
- الأطراف الاصطناعية ذات التغذية الراجعة الحسية: أطراف مزودة بمستشعرات ترسل إشارات كهربائية للجذع، مما يعطي الدماغ إحساساً “حقيقياً” باللمس والضغط، ويقلل من حاجته لتوليد آلام وهمية.
- أجهزة التحفيز العصبي المحمولة (TENS): أجهزة صغيرة تُلبس على الجذع لتعطيل إشارات الألم قبل وصولها للدماغ عبر نبضات كهربائية خفيفة.
- الأقمشة الذكية: ملابس ضاغطة تحتوي على ألياف فضية تحسن التوصيل العصبي وتقلل من تهيج النهايات العصبية.
- أنظمة المراقبة الحيوية: ساعات ذكية تتتبع مستويات الإجهاد وتقترح تمارين تنفس فورية لمنع تحول التوتر إلى نوبة ألم شبحي حادة.
خرافات شائعة حول الآلام الشبحية
يحيط بهذه الحالة الكثير من المفاهيم الخاطئة التي تزيد من معاناة المرضى النفسية، وهنا نقوم بتصحيحها:
- الخرافة: الألم الشبحي هو مجرد وهم نفسي “في رأسك” فقط.
- الحقيقة: هو ظاهرة فيزيولوجية عصبية حقيقية ناتجة عن تغيرات في الدماغ والنخاع الشوكي.
- الخرافة: الألم سيختفي تماماً من تلقاء نفسه مع مرور الوقت دون علاج.
- الحقيقة: قد يخف الألم، لكن في الكثير من الحالات يتحول إلى مزمن إذا لم يتم التدخل طبياً وسلوكياً.
- الخرافة: لا يمكن علاج هذه الآلام لأن العضو المسبب لها غير موجود.
- الحقيقة: العلاج يستهدف الدماغ والأعصاب المتبقية، وهناك قصص نجاح عالمية في السيطرة عليه.
- الخرافة: ارتداء الطرف الاصطناعي يزيد من الألم الشبحي.
- الحقيقة: على العكس، استخدام الطرف الاصطناعي المناسب يساعد الدماغ على الاندماج الحسي ويقلل الألم غالباً.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء في المحتوى الطبي المتخصص، نقدم لك هذه “الأسرار” الإكلينيكية لإدارة حالتك بذكاء:
- لا تتجاهل “الأحاسيس الخفيفة”: بمجرد شعورك بوخز بسيط، ابدأ بتمارين التنفس أو العلاج بالمرآة فوراً لمنع تطورها لنوبة حادة.
- عزز المدخلات الحسية للجذع: قم بتعريض نهاية الطرف المبتور لملامس مختلفة (قطن، صوف، فرشاة ناعمة) لتدريب الأعصاب على التمييز بين الملامس الطبيعية والألم.
- حافظ على روتين نوم صارم: الألم يزدهر في حالات الإرهاق؛ اجعل غرفة نومك باردة ومظلمة واستخدم وسائد داعمة للجذع.
- انضم لمجموعات الدعم: التحدث مع أشخاص مروا بنفس تجربتك يقلل من شعورك بالعزلة ويوفر لك نصائح عملية مجربة.
- كن صبوراً مع العلاج بالمرآة: النتائج لا تظهر في يوم وليلة؛ استمر لمدة 15 دقيقة يومياً على الأقل لمدة 6 أسابيع لتلاحظ التغيير في دماغك.
أسئلة شائعة (PAA)
هل يمكن أن تظهر الآلام الشبحية بعد سنوات من عملية البتر؟
نعم، من الممكن أن تظهر أو تعود للظهور بعد فترة طويلة نتيجة إصابة جديدة في الجذع، أو ضغوط نفسية حادة، أو حتى تغيرات هرمونية، مما يستدعي إعادة تقييم الخطة العلاجية.
كم تستمر نوبة الألم الشبحي في العادة؟
تتراوح المدة من ثوانٍ معدودة إلى عدة ساعات أو أيام في الحالات الشديدة. الهدف من العلاج هو تقليل وتيرة هذه النوبات ومدتها وشدتها حتى تصبح مجرد ذكرى عابرة.
هل هناك عمليات جراحية تعالج الآلام الشبحية بشكل نهائي؟
توجد عمليات مثل “إعادة التوجيه العصبي المستهدف” (TMR) التي تهدف إلى منح الأعصاب المقطوعة “وظيفة جديدة” عبر ربطها بعضلات مجاورة، مما يقلل بشكل كبير من تكون الأورام العصبية المؤلمة.
الخاتمة
في الختام، تؤكد بوابة HAEAT الطبية أن الآلام الشبحية ليست حكماً مؤبداً بالمعاناة، بل هي إشارة من دماغك بأنه يحاول التكيف مع واقع جديد. بفضل التطور الهائل في علوم الأعصاب والذكاء الاصطناعي، أصبح بإمكاننا اليوم إعادة تدريب الدماغ والسيطرة على هذه الأحاسيس بفعالية. تذكر دائماً أن طلب المساعدة المبكرة والالتزام بالخطة العلاجية الشاملة هما أقصر الطرق لاستعادة حياتك الطبيعية والمضي قدماً بثقة.