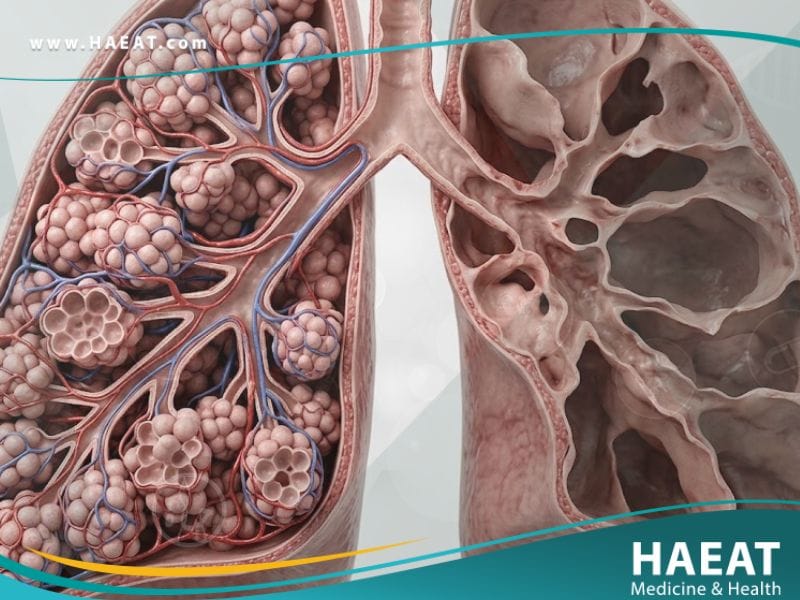
يُعد النفاخ (Emphysema) أحد أكثر الأمراض التنفسية فتكاً بجودة الحياة، حيث يندرج تحت مظلة مرض الانسداد الرئوي المزمن (COPD). تكمن خطورة هذا الاضطراب في كونه يتسبب بتدمير تدريجي وغير قابل للانعكاس للجدران الرقيقة للحويصلات الهوائية، مما يقلل من مساحة السطح المتاحة لتبادل الأكسجين.
تؤكد الدراسات الحديثة المنشورة في مدونة حياة الطبية أن التشخيص المبكر يمثل الفارق الجوهري بين التعايش المستقر والتدهور السريع للرئتين. في هذا الدليل الشامل، سنغوص في تفاصيل هذا المرض المعقد لنقدم لك حلولاً عملية تعتمد على أحدث ما توصل إليه العلم في مراكز الأبحاث العالمية.
ما هو النفاخ؟
النفاخ هو حالة طبية رئوية مزمنة تتميز بتلف الحويصلات الهوائية (الأكياس الهوائية) في الرئتين، مما يؤدي إلى احتباس الهواء وتمدد الرئتين بشكل مفرط. هذا التمدد يُفقد الرئة مرونتها الطبيعية ويجعل عملية زفير الهواء المليء بثاني أكسيد الكربون مهمة شاقة للغاية على العضلات التنفسية.
من الناحية الفسيولوجية، فإن هذا المرض لا يدمر الأنسجة فحسب، بل يتسبب في انهيار الممرات الهوائية الصغيرة أثناء الزفير، وهو ما يُعرف طبياً بـ “انحباس الهواء”. تشير الإحصائيات الصادرة عن المعهد الوطني للصحة (NIH) إلى أن المرضى يعانون من ضيق تنفس يبدأ تدريجياً حتى يصبح عائقاً أمام أبسط الأنشطة اليومية.
أعراض النفاخ
تتطور أعراض هذا الاضطراب الرئوي ببطء شديد، لدرجة أن المريض قد لا يلاحظ التغيرات إلا بعد فقدان جزء كبير من وظائف الرئة. إليك قائمة بالأعراض الأكثر شيوعاً التي تم رصدها في موقع حياة الطبي:
- ضيق التنفس (Dyspnea): يبدأ عادةً عند بذل مجهود بدني، لكنه يتطور مع الوقت ليحدث حتى أثناء الراحة التامة.
- السعال المزمن: غالباً ما يكون مصحوباً ببلغم شفاف أو أبيض أو مائل للاصفرار، ويزداد سوءاً في ساعات الصباح الأولى.
- الصفير (Wheezing): صوت مسموع يشبه التصفير يخرج من الصدر أثناء عملية التنفس، نتيجة تضيق المسالك الهوائية.
- ضيق واحتقان الصدر: الشعور بضغط دائم على القفص الصدري يمنع المريض من أخذ نفس عميق ومريح.
- ازرقاق الشفتين أو الأظافر (Cyanosis): وهو مؤشر خطير على انخفاض مستويات الأكسجين في الدم (نقص التأكسج).
- التعب العام والإرهاق: نتيجة بذل مجهود مضاعف من قِبل عضلات التنفس للحصول على كمية كافية من الهواء.
- فقدان الوزن غير المبرر: في المراحل المتقدمة، يستهلك الجسم طاقة هائلة في عملية التنفس تفوق مدخوله الغذائي.
- تورم القدمين والكاحلين: قد يكون علامة على تأثر القلب (قصور القلب الأيمن) نتيجة الضغط المرتفع في الشرايين الرئوية.
- تغيير في شكل القفص الصدري: ما يُعرف بـ “الصدر البرميلي” نتيجة تمدد الرئتين الدائم واحتباس الهواء بداخلهما.
- الارتباك الذهني: يحدث نتيجة تراكم ثاني أكسيد الكربون ونقص الأكسجين الواصل إلى الدماغ.
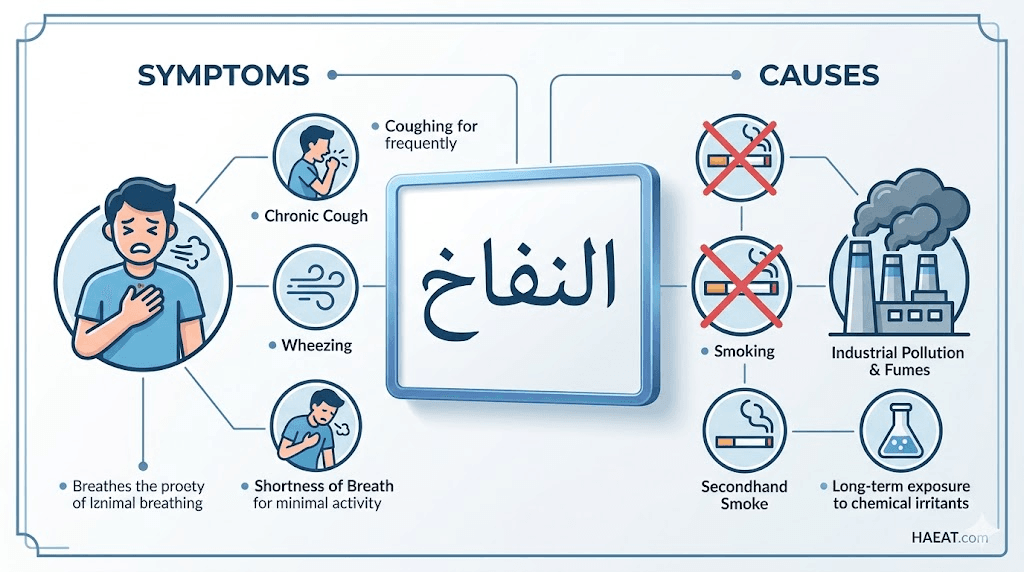
أسباب النفاخ
يرتبط حدوث النفاخ بشكل وثيق بالتعرض الطويل للمهيجات المحمولة جواً والتي تسبب التهاباً مزمناً في الأنسجة الرئوية. وتتنوع هذه الأسباب لتشمل:
- تدخين التبغ: المسؤول الأول عن أكثر من 80% من الحالات، حيث تدمر السموم الموجودة في السجائر الألياف المرنة في الرئة.
- التدخين السلبي: التعرض المستمر لدخان الآخرين يزيد من خطر الإصابة وتفاقم الحالة لدى غير المدخنين بشكل ملحوظ.
- نقص ألفا-1 أنتيتريبسين: خلل جيني وراثي يفتقر فيه الجسم لبروتين يحمي الرئتين من التلف الأنزيمي، ويصيب عادةً صغار السن.
- تلوث الهواء: العيش في مناطق ذات مستويات عالية من الملوثات الصناعية أو عوادم السيارات يسرع من تدهور الحويصلات الهوائية.
- الأبخرة الكيميائية والغبار المهني: العمل في بيئات تحتوي على غبار السيليكا، الفحم، أو الأبخرة الحمضية دون حماية كافية.
- التهابات الجهاز التنفسي المتكررة: تكرار الإصابة بالالتهاب الرئوي أو التهاب الشعب الهوائية يضعف بنية الرئة بمرور الوقت.
- عوامل التقدم في السن: مع الشيخوخة، تفقد الرئتان جزءاً من مرونتهما الطبيعية، مما يجعل كبار السن أكثر عرضة للتأثر بالمهيجات.
متى تزور الطبيب؟
يعد التوقيت الحاسم لزيارة الأخصائي هو مفتاح الحفاظ على ما تبقى من نسيج رئوي سليم. لا ينبغي أبداً تجاهل ضيق التنفس أو اعتباره “مجرد علامة على التقدم في السن”.
أولاً: عند البالغين
يجب حجز موعد فوراً إذا استمر ضيق التنفس لأكثر من عدة أسابيع أو إذا لاحظت عدم قدرتك على صعود السلالم كما كنت تفعل سابقاً. ووفقاً لتوصيات “الجمعية الأمريكية للصدر” (ATS)، فإن السعال الذي يستمر لأكثر من 3 أشهر يتطلب فحصاً دقيقاً لوظائف التنفس.
ثانياً: عند الأطفال
على الرغم من ندرة إصابة الأطفال بمرض النفاخ الكلاسيكي، إلا أن “النفاخ الخللي” قد يظهر عند الرضع المبتسرين الذين خضعوا للتنفس الاصطناعي. يجب مراقبة أي صعوبة في التنفس، أو اتساع فتحتي الأنف أثناء الشهيق، أو تراجع الجلد بين الضلوع.
ثالثاً: العلامات التحذيرية الطارئة
تتطلب هذه العلامات التوجه فوراً إلى قسم الطوارئ (Emergency Room):
- فقدان القدرة على النطق بجمل كاملة نتيجة ضيق التنفس الحاد.
- تحول لون الشفتين أو أطراف الأصابع إلى اللون الأزرق أو الرمادي.
- عدم التحسن رغم استخدام البخاخات الإسعافية السريعة المفعول.
- الشعور بتسارع شديد في ضربات القلب مع ضيق في الصدر.
- الارتباك المفاجئ أو فقدان الوعي الجزئي نتيجة نقص الأكسجين الحاد.
عوامل خطر الإصابة بـ النفاخ
تتداخل عدة عوامل بيئية ووراثية لتزيد من احتمالية تدمير الأنسجة الرئوية. وبحسب البيانات المجمعة في موقع HAEAT الطبي، فإن العوامل التالية هي الأكثر تأثيراً:
- التدخين المفرط: يعد العامل الأهم على الإطلاق، حيث تتناسب درجة تلف الحويصلات طردياً مع عدد السجائر ومدة التدخين.
- الفئة العمرية: تظهر معظم حالات النفاخ المرتبط بالتبغ في الفئة العمرية ما بين 40 إلى 60 عاماً، نتيجة التراكم الطويل للسموم.
- التعرض المهني: العمال في مناجم الفحم، مصانع القطن، وصناعات الأسمنت يواجهون خطراً مضاعفاً نتيجة استنشاق الغبار المعدني والعضوي.
- العوامل الوراثية: نقص بروتين “ألفا-1 أنتيتريبسين” يجعل الرئتين عرضة للهجوم من قِبل الأنزيمات الطبيعية للجسم حتى في غياب التدخين.
- ضعف الجهاز المناعي: الأفراد الذين يعانون من نقص المناعة المكتسب أو يتناولون أدوية مثبطة للمناعة يظهرون معدلات إصابة أعلى بالتهابات الرئة المدمرة.
- التلوث المنزلي: استخدام وقود الكتلة الحيوية (مثل الخشب أو الفحم) للتدفئة أو الطهي في أماكن سيئة التهوية يعد سبباً رئيسياً في الدول النامية.
مضاعفات النفاخ
لا يتوقف تأثير المرض عند ضيق التنفس فحسب، بل يمتد ليشكل تهديداً مباشراً على وظائف الأعضاء الحيوية الأخرى. تشمل المضاعفات الخطيرة ما يلي:
- انهيار الرئة (Pneumothorax): يمكن أن يكون استرواح الصدر مهدداً للحياة لدى المصابين بـ النفاخ، لأن وظائف الرئة لديهم متدهورة بالفعل.
- مشاكل القلب (Cor Pulmonale): يؤدي نقص الأكسجين المزمن إلى زيادة الضغط في الشرايين التي تصل القلب بالرئتين، مما يسبب فشل القلب الأيمن.
- الثقوب الكبيرة في الرئة (Bullae): تتطور بعض الحويصلات الهوائية التالفة إلى مساحات هوائية ضخمة (فقاعات) قد تصل إلى نصف حجم الصدر، مما يقلل المساحة المتاحة للرئة السليمة.
- العدوى التنفسية المتكررة: يصبح مرضى النفاخ أكثر عرضة للإصابة بنوبات الإنفلونزا والالتهاب الرئوي الحاد التي قد تؤدي إلى تدهور مفاجئ وفشل تنفسي.
- الاكتئاب والقلق: العزلة الاجتماعية الناتجة عن عدم القدرة على الحركة وصعوبة التنفس تؤدي إلى اضطرابات نفسية حادة لدى نسبة كبيرة من المرضى.
الوقاية من النفاخ
تتمثل القاعدة الذهبية في مدونة HAEAT الطبية في أن “درهم وقاية خير من قنطار علاج”، خاصة وأن تلف الرئة في هذا المرض لا يمكن إصلاحه. تشمل استراتيجيات الوقاية:
- الإقلاع الفوري والنهائي عن التدخين: هو الإجراء الوحيد الذي يبطئ بشكل حقيقي وتيرة تدهور وظائف الرئة.
- تجنب الملوثات البيئية: استخدام أجهزة تنقية الهواء في المنازل والالتزام بارتداء الأقنعة الواقية (N95) في البيئات المهنية الملوثة.
- التحصين ضد الأوبئة: الحرص على تلقي لقاح الإنفلونزا السنوي ولقاح المكورات الرئوية (الالتهاب الرئوي) لتقليل حدة النوبات التفاقمية.
- التغذية المتوازنة: الحفاظ على وزن صحي يدعم العضلات التنفسية ويقلل الحمل على القلب والجهاز التنفسي.
- ممارسة الرياضة الخفيفة: تساعد التمارين المعتدلة (مثل المشي) في تحسين كفاءة استخدام الجسم للأكسجين المتاح.
تشخيص النفاخ
يعتمد الأطباء على ترسانة من الاختبارات الدقيقة لتأكيد الإصابة وتقييم مدى شدة التلف الحاصل في الأنسجة. تشمل البروتوكولات التشخيصية:
- اختبارات وظائف الرئة (Spirometry): الاختبار المعياري الذهبى، حيث يقيس كمية الهواء التي يمكنك زفيرها وسرعة خروجه (FEV1/FVC).
- الأشعة السينية للصدر (Chest X-ray): تساعد في استبعاد المشاكل الأخرى، وتظهر في الحالات المتقدمة علامات تضخم الرئتين وتسطح الحجاب الحاجز.
- التصوير المقطعي المحوسب (CT Scan): يوفر صوراً ثلاثية الأبعاد تسمح للأطباء برؤية الفقاعات الهوائية وتحديد توزيع النفاخ داخل الرئة بدقة.
- تحليل غازات الدم الشرياني (ABG): قياس مستويات الأكسجين وثاني أكسيد الكربون مباشرة من الدم الشرياني لتقييم كفاءة تبادل الغازات.
- الفحص الجيني: يُجرى للكشف عن نقص “ألفا-1 أنتيتريبسين” خاصة لدى المرضى الذين تظهر عليهم الأعراض في سن مبكرة أو غير المدخنين.
علاج النفاخ
يهدف العلاج إلى تخفيف الأعراض، ومنع المضاعفات، وتحسين القدرة على ممارسة النشاط اليومي، حيث لا يوجد علاج جذري يعيد الحويصلات الهوائية لوضعها الطبيعي.
تغييرات نمط الحياة والمنزل
تعد البيئة المحيطة بالمريض جزءاً لا يتجزأ من الخطة العلاجية، حيث يجب التخلص من الروائح القوية، المنظفات الكيميائية، والدخان بأشكاله كافة. كما يُنصح باستخدام أجهزة ترطيب الهواء في الأجواء الجافة لسهولة إخراج البلغم.
العلاجات الدوائية
- للبالغين: تشمل موسعات الشعب الهوائية طويلة المفعول (مثل الـ LAMA والـ LABA)، والستيرويدات المستنشقة لتقليل الالتهاب، والمضادات الحيوية في حالات النوبات البكتيرية.
- للأطفال: في حالات النفاخ النادرة لدى الأطفال، يتم التركيز على العلاجات الداعمة للأكسجين ومراقبة النمو الرئوي مع تجنب أي مهيجات تنفسية تماماً.
إعادة التأهيل الرئوي
تعد برامج إعادة التأهيل الرئوي حجر الزاوية في العلاج الحديث، وهي عبارة عن برامج شاملة تشمل:
- تمارين التدريب البدني: لتقوية عضلات الأطراف وتقليل الشعور بضيق التنفس أثناء الحركة.
- التدريب على التنفس: تعليم تقنيات “التنفس بزم الشفاه” (Pursed-lip breathing) التي تساعد في إبقاء المسالك الهوائية مفتوحة لفترة أطول.
- الدعم التغذوي: وضع خطط غذائية تمنع فقدان الكتلة العضلية (الهزال التنفسي).
العلاج بالأكسجين
يُستخدم العلاج بالأكسجين طويل الأمد (LTOT) للمرضى الذين يعانون من نقص أكسجين حاد ومستمر. يتطلب هذا العلاج استخدام أجهزة تركيز الأكسجين المحمولة لضمان وصول مستويات كافية للأعضاء الحيوية لمدة لا تقل عن 15 إلى 18 ساعة يومياً، مما يحسن من متوسط العمر المتوقع للمريض بشكل كبير.
الطب البديل والنفاخ
على الرغم من أن الطب التقليدي هو الأساس، إلا أن بعض الممارسات التكميلية قد تساعد في تخفيف حدة الأعراض وتحسين الحالة النفسية للمريض. وتوضح مجلة حياة الطبية أن هذه الممارسات يجب أن تتم تحت إشراف طبي كامل:
- مضادات الأكسدة: تشير بعض الأبحاث إلى أن تناول فيتامينات (ج) و(هـ) قد يساعد في تقليل الإجهاد التأكسدي في الأنسجة الرئوية، رغم أنها لا تعالج التلف القائم.
- الوخز بالإبر: قد يساهم في تقليل القلق المرتبط بضيق التنفس المزمن وتحسين مستويات الاسترخاء العام لدى مرضى النفاخ.
- المكملات العشبية: أظهرت بعض الدراسات المحدودة أن “الجينسنغ” قد يحسن من قوة العضلات التنفسية، لكن النتائج لا تزال بحاجة لمزيد من التأكيد السريري.
- تقنيات التأمل واليوغا: تساعد تمارين التأمل في التحكم في نوبات الذعر التي تصيب المرضى عند الشعور المفاجئ بنقص الأكسجين.
- الأحماض الدهنية (أوميغا 3): تساهم في تقليل الالتهاب الجهازي في الجسم، مما قد ينعكس إيجاباً على صحة الجهاز التنفسي بشكل عام.
الاستعداد لموعدك مع الطبيب
يتطلب مرض النفاخ متابعة دقيقة، ولتحقيق أقصى استفادة من زيارتك، يجب أن تكون مستعداً بالمعلومات والأسئلة الصحيحة.
ماذا تفعل قبل الموعد؟
قم بتدوين كافة الأعراض التي تشعر بها، حتى تلك التي تبدو غير مرتبطة بالرئة. سجل قائمة بجميع الأدوية والمكملات التي تتناولها، وتاريخك المهني بالتفصيل (خاصة إذا كنت تعمل في بيئات غبارية).
ماذا تتوقع من الطبيب؟
سيقوم الطبيب بإجراء فحص جسدي دقيق للصدر، وقد يطلب منك المشي لمسافة معينة لمراقبة مستويات الأكسجين (اختبار المشي لمدة 6 دقائق). كما سيسألك عن تاريخ التدخين وعدد نوبات “التفاقم” التي تعرضت لها مؤخراً.
قائمة الأسئلة الذكية
وفقاً لخبراء بوابة HAEAT الطبية، احرص على طرح هذه الأسئلة:
- ما هي المرحلة التي وصل إليها مرض النفاخ لدي بناءً على مقاييس (GOLD) العالمية؟
- هل أنا مرشح لعملية تقليل حجم الرئة أو استخدام الصمامات الرئوية؟
- كيف يمكنني التمييز بين ضيق التنفس العادي ونوبة التفاقم التي تتطلب طوارئ؟
- هل توجد تجارب سريرية حديثة لعلاجات جديدة يمكنني الانضمام إليها؟
مراحل الشفاء والتعايش من النفاخ
بما أن المرض مزمن، فإن كلمة “شفاء” تعني هنا “الاستقرار والتحكم”. تمر عملية التعايش مع النفاخ بعدة مراحل:
- مرحلة التقبل والتثقيف: فهم المريض لطبيعة مرضه وأهمية الالتزام بالدواء.
- مرحلة الاستقرار الدوائي: الوصول إلى التركيبة الصحيحة من البخاخات التي تضمن تنفساً مستقراً.
- مرحلة التأهيل البدني: البدء في تمارين متدرجة لزيادة قدرة الجسم على تحمل المجهود.
- مرحلة الإدارة الذاتية: قدرة المريض على تعديل نمط حياته وتجنب المثيرات بشكل استباقي لمنع النكبات.
الأنواع الشائعة للنفاخ
يُصنف النفاخ تشريحياً بناءً على جزء الفصيص الرئوي المصاب، وهي معلومة حاسمة لتحديد العلاج:
- النفاخ الفصيصي المركزي (Centrilobular): يصيب الجزء العلوي من الرئتين، وهو النوع الأكثر ارتباطاً بتدخين السجائر.
- النفاخ الشامل (Panacinar): يدمر الحويصلات في كامل الفصيص الرئوي، وغالباً ما يرتبط بنقص “ألفا-1 أنتيتريبسين”.
- النفاخ حول الحاجز (Paraseptal): يتركز في أطراف الرئة وبالقرب من الجنب، وقد يؤدي بسهولة إلى انهيار الرئة (استرواح الصدر).
- النفاخ الفقاعي (Bullous): يتميز بوجود أكياس هوائية ضخمة (فقاعات) تضغط على الأنسجة السليمة المجاورة.
التأثيرات الفسيولوجية للنفاخ على تبادل الغازات
من الناحية الميكانيكية، يتسبب النفاخ في فقدان الرئة لقوة الارتداد المرن. تخيل الرئة كبالون فقد مرونته؛ يمكنك نفخه بسهولة ولكن يصعب إخراج الهواء منه. هذا يؤدي إلى زيادة “الحجم المتبقي” للهواء داخل الرئة، مما يمنع دخول هواء جديد غني بالأكسجين. كما أن تدمير الشعيرات الدموية المحيطة بالحويصلات يقلل من كفاءة نقل الأكسجين إلى مجرى الدم، مما يضع عبئاً هائلاً على القلب لضخ المزيد من الدم لتعويض النقص.
النفاخ المرتبط بنقص “ألفا-1 أنتيتريبسين”
هذا النوع من مرض النفاخ هو اضطراب وراثي نادر. في الحالة الطبيعية، يحمي بروتين “ألفا-1” الرئتين من أنزيم “إيلاستاز النيتروفيل” الذي يفرضه الجسم لمكافحة الالتهابات. عند نقص هذا البروتين، يقوم الأنزيم بمهاجمة وتدمير الأنسجة الرئوية السليمة. يتم علاج هؤلاء المرضى بـ “العلاج الاستبدالي” عبر حقن وريدية دورية للبروتين المفقود، وهو علاج متخصص يختلف تماماً عن علاج النفاخ التقليدي.
التأثير النفسي والاجتماعي للتعايش مع ضيق التنفس
يعاني مرضى النفاخ مما يسمى بـ “حلقة ضيق التنفس المفرغة”؛ حيث يؤدي الشعور بضيق التنفس إلى القلق، والقلق بدوره يزيد من سرعة التنفس السطحي، مما يزيد من احتباس الهواء وتفاقم الضيق. يؤدي هذا غالباً إلى انسحاب اجتماعي تام خوفاً من التعرض لنوبة ضيق تنفس أمام الآخرين. لذلك، يعد الدعم النفسي والعلاج السلوكي المعرفي جزءاً لا يتجزأ من الرعاية الشاملة لتحسين نوعية الحياة.
الابتكارات الجراحية والتقنيات الحديثة
لم يعد النفاخ المتقدم طريقاً مسدوداً، حيث توفر الجراحة التدخلية خيارات واعدة:
- صمامات الشعيبات الهوائية (Endobronchial Valves): صمامات صغيرة توضع عبر المنظار تسمح للهواء بالخروج من الأجزاء التالفة من الرئة وتمنع دخوله، مما يسمح للأجزاء السليمة بالتمدد والعمل بكفاءة.
- جراحة تصغير حجم الرئة (LVRS): إزالة الأجزاء الأكثر تضرراً جراحياً لتقليل الضغط داخل الصدر.
- استئصال الفقاعات (Bullectomy): إزالة الأكياس الهوائية الكبيرة التي تعيق التنفس.
- زراعة الرئة: الخيار الأخير للحالات المتأخرة جداً لدى المرضى الأصغر سناً الذين استنفدوا كافة الحلول الأخرى.
خرافات شائعة حول النفاخ
- الخرافة:النفاخ يصيب المدخنين فقط.
- الحقيقة: الملوثات البيئية والعوامل الوراثية يمكن أن تسبب المرض لغير المدخنين أيضاً.
- الخرافة: الأكسجين يسبب الإدمان ولا يجب استخدامه إلا في النهاية.
- الحقيقة: الأكسجين هو “دواء” يطيل عمر المريض ويحمي قلبه ودماغه عند استخدامه حسب الجرعة الموصوفة.
- الخرافة: لا جدوى من ممارسة الرياضة لمرضى الرئة.
- الحقيقة: الرياضة تقوي العضلات وتجعلها تستهلك أكسجيناً أقل، مما يقلل الشعور بضيق التنفس.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا مستشارين سريريين، نقدم لك هذه “الأسرار” لإدارة يومك بذكاء مع مرض النفاخ:
- استخدم تقنية “المروحة”: عند شعورك بضيق تنفس مفاجئ، وجه مروحة يدوية صغيرة نحو وجهك؛ تبريد المستقبلات العصبية في الوجه يرسل إشارات للدماغ لتقليل الشعور بالاختناق.
- نظم مجهودك: قم بأعمالك المجهدة (مثل الاستحمام) في الأوقات التي تكون فيها طاقة جسمك في ذروتها، وخذ فترات راحة متكررة.
- النوم بوضعية منحدرة: استخدم وسائد إضافية لرفع الجزء العلوي من جسمك أثناء النوم لتقليل ضغط البطن على الحجاب الحاجز.
- تجنب الوجبات الكبيرة: امتلاء المعدة يضغط على الحجاب الحاجز؛ استبدلها بـ 5-6 وجبات صغيرة خفيفة يومياً.
أسئلة شائعة
هل يمكن لمريض النفاخ السفر بالطائرة؟
نعم، ولكن يجب استشارة الطبيب أولاً لإجراء “اختبار محاكاة الارتفاع”. قد تحتاج إلى ترتيب أكسجين إضافي على متن الطائرة لأن ضغط المقصورة يقلل من مستويات الأكسجين المتاحة.
ما هو متوسط العمر المتوقع لمريض النفاخ؟
يعتمد ذلك على مرحلة المرض والالتزام بالعلاج. مع العلاجات الحديثة والإقلاع عن التدخين وإعادة التأهيل، يعيش الكثير من المرضى لسنوات طويلة بجودة حياة جيدة.
هل السجائر الإلكترونية بديل آمن لمريض النفاخ؟
إطلاقاً. السجائر الإلكترونية تحتوي على مواد كيميائية تسبب التهابات رئوية حادة (EVALI) وتسرع من تدمير الحويصلات الهوائية.
الخاتمة
إن معركتك مع مرض النفاخ هي معركة نَفَس طويل، الالتزام بالخطة العلاجية وفهم التغيرات الفسيولوجية التي تطرأ على جسمك هما أقوى سلاح لديك. تذكر أن العلم يتقدم كل يوم، وما كان مستحيلاً بالأمس أصبح اليوم خياراً جراحياً أو دوائياً متاحاً. ابقَ متفائلاً، وتنفس بوعي، ودعنا نساعدك في “مدونة حياة الطبية” لتكون رئتاك في أفضل حال ممكنة.