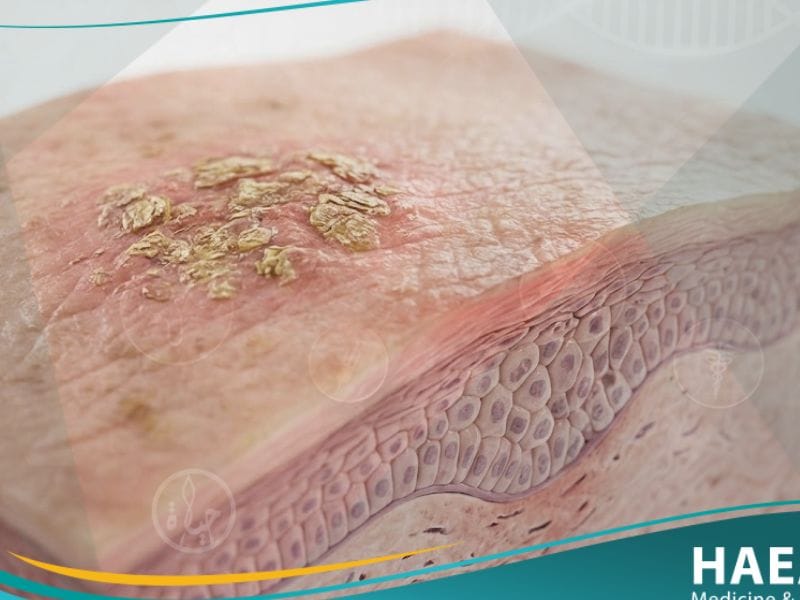
يُعد التقران الشمسي (Solar keratosis)، المعروف طبياً أيضاً باسم التقران الضوئي، أحد أكثر الآفات الجلدية شيوعاً التي تظهر نتيجة التعرض التراكمي للأشعة فوق البنفسجية لسنوات طويلة.
توضح مدونة حياة الطبية أن هذه البقع المتقشرة تظهر عادةً في المناطق الأكثر عرضة للشمس مثل الوجه، وفروة الرأس، وظهر اليدين، وتتطلب عناية فورية لمنع تحولها.
تعتبر هذه الحالة “آفة ما قبل سرطانية”، وبناءً على ذلك، فإن الكشف المبكر عنها يمثل الخط الدفاعي الأول والأساسي ضد تطور سرطان الخلايا الحرشفية الجلدي الخطير.
ما هو التقران الشمسي؟
التقران الشمسي هو بقعة خشنة ومتقشرة تظهر على الجلد نتيجة التعرض المزمن لأشعة الشمس، وتُصنف طبياً كإصابة نسيجية سابقة لسرطان الجلد في طبقات البشرة العليا.
وفقاً لأبحاث منشورة في “الأكاديمية الأمريكية لطب الجلد” (AAD)، فإن هذه الآفات تنشأ عندما تتسبب الأشعة فوق البنفسجية في حدوث طفرات جينية داخل الخلايا الكيراتينية.
يشير موقع حياة الطبي إلى أن هذه الخلايا تبدأ في النمو بشكل غير طبيعي، مما يؤدي إلى ظهور ملمس يشبه ورق الصنفرة على سطح الجلد المصاب.
وعلى الرغم من أن معظم هذه الآفات تظل حميدة لفترات طويلة، إلا أن نسبة تتراوح بين 5% إلى 10% منها قد تتحول إلى خلايا سرطانية غازية.
تُعرف هذه الحالة أيضاً باسم “التقران الضوئي”، وهي تنتشر بشكل خاص بين الأفراد الذين تزيد أعمارهم عن 40 عاماً والذين يمتلكون تاريخاً طويلاً من النشاط الخارجي.
وتؤكد الدراسات الحديثة أن وجود آفات متعددة من التقران الشمسي يشير إلى ما يسمى بـ “حقل التسرطن”، حيث تكون المنطقة الجلدية المحيطة بالآفة غير مستقرة جينياً.
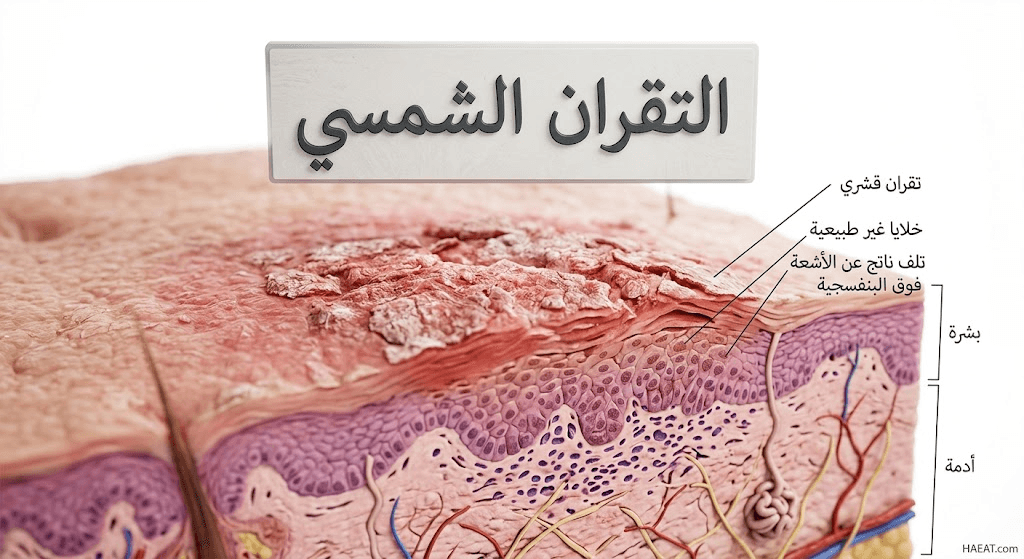
أعراض التقران الشمسي
تتنوع المظاهر السريرية لهذه الحالة، وغالباً ما يتم اكتشافها عن طريق اللمس قبل الرؤية بالعين المجردة، وتتضمن العلامات الأكثر شيوعاً وفقاً لبيانات موقع HAEAT الطبي ما يلي:
- ظهور بقع خشنة أو جافة أو متقشرة على الجلد، عادة ما يكون قطرها أقل من 2.5 سم.
- الإحساس بملمس يشبه “ورق الصنفرة” عند تمرير الأصابع فوق المنطقة المصابة من الجلد.
- تغير في لون المنطقة المصابة لتصبح مسطحة أو مرتفعة قليلاً، وتتراوح ألوانها بين الوردي، الأحمر، أو البني الداكن.
- الشعور بحكة شديدة أو حرقان في المنطقة المصابة، خاصة عند التعرض المباشر لأشعة الشمس أو مصادر الحرارة.
- ظهور نتوءات صلبة تشبه الثآليل، وفي بعض الحالات المتقدمة قد يتطور “قرن جلدي” (Cutaneous horn) فوق الآفة.
- نزيف بسيط أو ظهور قشور متكررة في نفس الموقع الجغرافي من الجلد دون وجود إصابة جسدية واضحة.
- جفاف الجلد المحيط بالآفة وفقدانه للمرونة الطبيعية نتيجة التلف الضوئي المزمن للأنسجة الضامة.
- اختلاف سماكة الجلد في المنطقة المصابة، حيث قد تبدو بعض الأجزاء رقيقة وشفافة بينما تكون أجزاء أخرى سميكة وصلبة.
- ظهور بقع ملونة غير منتظمة (بقع الشيخوخة) في المناطق المحيطة بالآفة، مما يشير إلى تضرر واسع النطاق.
- الألم عند الضغط الخفيف على المنطقة، وهو ما قد يشير أحياناً إلى بداية تحول خلوي عميق تحت سطح البشرة.
- اختفاء القشور وظهورها مجدداً في دورات زمنية قصيرة، مما يمنع الجلد من الشفاء التلقائي الكامل.

أسباب التقران الشمسي
يعود السبب الجذري للإصابة بـ التقران الشمسي إلى التلف التراكمي في الحمض النووي (DNA) للخلايا الجلدية، وتفصل مدونة HAEAT الطبية هذه الأسباب كالتالي:
- التعرض للأشعة فوق البنفسجية (UV): تعتبر الأشعة من النوع (UVB) هي المسؤول الأول عن تحفيز الطفرات الجينية في خلايا البشرة السطحية.
- استخدام أسرة التسمير الصناعية: تزيد هذه الأجهزة من خطر الإصابة بشكل كبير نظراً لتركيز الأشعة فوق البنفسجية العالي الذي تخترق به الجلد.
- تراكم الضرر عبر السنين: لا تظهر الآفات فور التعرض للشمس، بل نتيجة “الذاكرة الجلدية” التي تجمع الأضرار على مدار عقود من الزمن.
- فشل آليات الإصلاح الخلوي: مع تقدم العمر، تضعف قدرة الجسم على إصلاح الطفرات الناتجة عن الشمس، مما يسمح للخلايا التالفة بالتكاثر.
- المناخ والبيئة الجغرافية: العيش في مناطق قريبة من خط الاستواء أو في مرتفعات جبلية يزيد من شدة التعرض الإشعاعي اليومي.
- المهن الخارجية: يتعرض المزارعون، وعمال البناء، والرياضيون لجرعات إشعاعية تفوق المعدلات الطبيعية بكثير، مما يسرع ظهور التقران الشمسي.
- ضعف الجهاز المناعي: الأدوية المثبطة للمناعة أو الأمراض المزمنة تجعل الجلد أقل قدرة على مقاومة التحولات الخلوية غير الطبيعية.
- العوامل الجينية: يمتلك بعض الأفراد استعداداً وراثياً يجعل خلاياهم الكيراتينية أكثر حساسية للتلف الضوئي من غيرهم.
- التعرض الإشعاعي العلاجي: الأشخاص الذين خضعوا للعلاج الإشعاعي لأمراض أخرى قد يلاحظون ظهور هذه الآفات في مناطق العلاج لاحقاً.
متى تزور الطبيب؟
من الضروري عدم تجاهل أي تغيرات تطرأ على ملمس أو لون الجلد، وتوضح مجلة حياة الطبية التوقيت المثالي لاستشارة الأخصائي بناءً على الفئات العمرية والحالة الصحية.
متى يزور البالغون الطبيب؟
يجب على البالغين، خاصة من تجاوزوا سن الأربعين، حجز موعد مع طبيب الجلدية فور ملاحظة بقعة خشنة لا تلتئم في غضون أسابيع قليلة. إذا أصبحت الآفة مؤلمة، أو بدأت في النزيف بشكل متكرر، أو لاحظت زيادة مفاجئة في سمكها (ارتفاعها عن سطح الجلد)، فهذه علامات تتطلب فحصاً مجهرياً فورياً لاستبعاد وجود سرطان الخلايا الحرشفية.
متى يزور الأطفال الطبيب؟
على الرغم من ندرة إصابة الأطفال بـ التقران الشمسي، إلا أن الأطفال المصابين بحالات وراثية مثل “جفاف الجلد الاصطباغي” (Xeroderma Pigmentosum) معرضون لخطر شديد. يجب استشارة الطبيب فوراً إذا ظهرت أي بقع متقشرة غير معتادة على وجه الطفل، خاصة إذا كان الطفل يمتلك بشرة فاتحة جداً أو يعاني من حروق شمس متكررة في سن مبكرة.
دور الذكاء الاصطناعي في الفحص الذاتي للجلد
تقترح التقنيات الحديثة استخدام تطبيقات الهاتف المحمول المدعومة بالذكاء الاصطناعي كأداة مساعدة للمراقبة المنزلية. يمكن لهذه التطبيقات تحليل الصور الملتقطة للآفات ومقارنتها بقواعد بيانات ضخمة، مما يساعدك في اتخاذ قرار بزيارة الطبيب إذا صنفت الخوارزمية البقعة كـ “عالية الخطورة”. ومع ذلك، تظل هذه الأدوات وسيلة مساعدة لا تغني أبداً عن الفحص السريري الدقيق تحت المجهر الجلدي (Dermoscopy).
تؤكد الدراسات أن الكشف المبكر عن التقران الشمسي يقلل من الحاجة إلى الجراحات العميقة ويزيد من فرص العلاج باستخدام الكريمات الموضعية البسيطة، مما يحافظ على سلامة وجمالية الجلد.
وبناءً على ذلك، فإن المراقبة الدورية للجلد هي مسؤولية شخصية تبدأ من ملاحظة التغيرات الطفيفة قبل أن تتحول إلى مشكلات صحية معقدة تتطلب تدخلات طبية مكثفة.
عوامل خطر الإصابة بـ التقران الشمسي
تتداخل عدة عوامل بيئية وجينية في زيادة احتمالية ظهور هذه الآفات الجلدية، وتوضح بوابة HAEAT الطبية أن فهم هذه العوامل يساعد في تحديد الفئات الأكثر احتياجاً للمراقبة الدورية:
- نوع البشرة (مقياس فيتزباتريك): الأفراد ذوو البشرة الفاتحة جداً (النمط الأول والثاني)، والعيون الملونة، والشعر الأشقر أو الأحمر هم الأكثر عرضة للإصابة بـ التقران الشمسي.
- التقدم في السن: تزداد الاحتمالية بشكل طردي مع العمر، حيث يظهر التقران الشمسي غالباً بعد سن الأربعين نتيجة تراكم الأضرار الإشعاعية عبر العقود.
- تاريخ حروق الشمس: التعرض لحروق شمس شديدة مصحوبة بفقاعات في مرحلة الطفولة أو المراهقة يضاعف خطر الإصابة في وقت لاحق من الحياة.
- ضعف المناعة المكتسب أو الوراثي: المرضى الذين خضعوا لعمليات زراعة أعضاء ويتناولون أدوية مثبطة للمناعة تزداد لديهم فرصة ظهور الآفات بنسبة تصل إلى 250 ضعفاً مقارنة بغيرهم.
- الجغرافيا والبيئة: العيش في مناطق مشمسة طوال العام أو في مناطق مرتفعة عن سطح البحر يزيد من تركيز الأشعة فوق البنفسجية التي تخترق الجلد.
- الجنس: تشير الإحصاءات السريرية إلى أن الرجال أكثر عرضة للإصابة من النساء، ويعزى ذلك غالباً لطبيعة المهن الخارجية وقلة استخدام وسائل الحماية.
- الاضطرابات الجينية النادرة: حالات مثل المهق (Albinism) أو متلازمة “روثموند-طومسون” تجعل الخلايا الكيراتينية غير قادرة على تحمل الحد الأدنى من الضوء.
- التعرض للمواد الكيميائية: بعض المواد مثل الزرنيخ أو القطران الصناعي قد تزيد من حساسية الجلد وتسرع من ظهور آفات التقران الشمسي.
- التاريخ العائلي: وجود أقارب من الدرجة الأولى مصابين بسرطان الجلد يزيد من الاستعداد الوراثي لتطور هذه الآفات.
مضاعفات التقران الشمسي
على الرغم من أن الآفة تبدو في بدايتها كمشكلة تجميلية، إلا أن إهمال علاجها يؤدي إلى عواقب صحية وخيمة، ومن أبرزها:
- التحول إلى سرطان الخلايا الحرشفية (SCC): وهو أخطر المضاعفات، حيث تخترق الخلايا غير الطبيعية الطبقة القاعدية للبشرة وتنتشر في الأنسجة العميقة.
- العدوى البكتيرية الثانوية: نتيجة الحكة المستمرة والخدش في منطقة الآفة، قد تخترق بكتيريا “المكورات العنقودية” الجلد مما يسبب التهابات صديدية.
- التشوه الجمالي الدائم: ظهور بقع متعددة ومتقشرة على الوجه والأنف يؤثر بشكل كبير على المظهر الخارجي ويزيد من سماكة الجلد بشكل غير متناسق.
- الألم والنزيف المزمن: مع تطور التقران الشمسي، تصبح المنطقة حساسة جداً للمس، وقد تنزف بسهولة عند الاحتكاك بالملابس أو المناشف.
- تطور “القرن الجلدي”: وهو نتوء صلب مخروطي الشكل يتكون من الكيراتين المتراكم، وقد يخفي تحته تحولاً سرطانياً غازياً.
- القلق النفسي: الخوف المستمر من تحول البقع إلى سرطان يسبب ضغطاً نفسياً كبيراً للمرضى، خاصة مع ضرورة الفحوصات الدورية المتكررة.
الوقاية من التقران الشمسي
تعتمد الوقاية على استراتيجية “الحماية من الضوء” (Photoprotection) لتقليل الحمل الإشعاعي على الخلايا الجسدية، وتشمل الإجراءات التالية:
- استخدام واقي الشمس واسع الطيف: يجب اختيار منتج بعامل حماية (SPF) لا يقل عن 30، مع التأكد من حمايته ضد أشعة (UVA) و (UVB) معاً.
- تجنب ساعات الذروة: البقاء في الظل بين الساعة 10 صباحاً و 4 عصراً، حيث تكون كثافة الأشعة فوق البنفسجية في ذروتها القصوى.
- ارتداء الملابس الواقية: القبعات واسعة الحواف، والنظارات الشمسية المحمية من الأشعة فوق البنفسجية، والملابس ذات الأكمام الطويلة توفر حماية فيزيائية فعالة.
- تناول فيتامين B3 (النيكوتيناميد): تشير دراسات منشورة في “The Lancet” إلى أن تناول 500 مجم من النيكوتيناميد مرتين يومياً قد يقلل من ظهور آفات جديدة بنسبة 23%.
- الفحص الذاتي الدوري: مراقبة أي تغيرات في الشامات أو ظهور بقع خشنة جديدة يساعد في كشف التقران الشمسي في مراحله الجنينية.
- تجنب التسمير الصناعي تماماً: لا يوجد ما يسمى بـ “التسمير الآمن”، فكل تعرض لهذه الأجهزة يضيف ضرراً جديداً للحمض النووي.
- استخدام مضادات الأكسدة الموضعية: السيرومات التي تحتوي على فيتامين C و E تساعد في تحييد الجذور الحرة الناتجة عن التعرض للشمس.
تشخيص التقران الشمسي
يعتمد تشخيص التقران الشمسي بشكل أساسي على الخبرة السريرية لطبيب الجلدية، وتتبع العملية التشخيصية الخطوات التالية:
- الفحص السريري الدقيق: يقوم الطبيب بفحص الجلد بصرياً وباللمس لتحديد مدى خشونة الآفات وتوزيعها الجغرافي على الجسم.
- منظار الجلد (Dermoscopy): استخدام أداة مكبرة مزودة بضوء مستقطب لرؤية الأنماط الوعائية والصبغية التي تميز التقران الشمسي عن غيره.
- الخزعة الجلدية (Skin Biopsy): في حال وجود شك في تحول الآفة إلى سرطان، يتم أخذ عينة صغيرة تحت التخدير الموضعي لفحصها مخبرياً.
- الفلورة الضوئية: استخدام مواد كيميائية حساسة للضوء تجعل الخلايا غير الطبيعية تتوهج بلون معين تحت أشعة خاصة لتحديد حدود “حقل التسرطن”.
- التصوير المقطعي للترابط البصري (OCT): تقنية حديثة تسمح برؤية طبقات الجلد دون الحاجة لقطع عينة، مما يساعد في تقييم عمق الآفة.
علاج التقران الشمسي
يهدف علاج التقران الشمسي إلى استئصال الخلايا التالفة وتحفيز نمو طبقة جلدية صحية جديدة، مع التركيز على منع الانتكاس المستقبلي.
تختلف الخيارات العلاجية بناءً على عدد الآفات وموقعها، وتتراوح بين العلاجات الموضعية المنزلية والإجراءات الجراحية البسيطة داخل العيادة.
تغييرات نمط الحياة والعناية المنزلية
يجب على المريض الالتزام بترطيب المنطقة المصابة بمرطبات طبية خالية من العطور لتقليل التقشر، مع ضرورة الالتزام الصارم بواقي الشمس حتى داخل المنزل إذا كانت النوافذ تسمح بمرور الضوء، لأن الجلد المعالج يكون أكثر حساسية للضوء.
العلاجات الدوائية والموضعية
تستخدم هذه الأدوية لعلاج مناطق واسعة من الجلد المتضرر (علاج الحقل) للكشف عن الآفات غير المرئية والقضاء عليها.
الخيارات العلاجية للبالغين (الكريات والجل)
- فلورويوراسيل (5-FU): وهو علاج كيميائي موضعي يعمل على قتل الخلايا التي تنقسم بسرعة، ويستخدم عادة لمدة 2-4 أسابيع.
- إيميكويمود (Imiquimod): كريم يحفز الجهاز المناعي للجسم لمهاجمة وتدمير خلايا التقران الشمسي.
- ديكلوفيناك الصوديوم: جل مضاد للالتهاب يستخدم للحالات البسيطة والمتعددة، ويتميز بآثار جانبية أقل حدة مقارنة بالخيارات الأخرى.
البروتوكولات العلاجية الوقائية
تتضمن استخدام الرتينويدات الموضعية (مشتقات فيتامين أ) التي تساعد في تنظيم نمو الخلايا الكيراتينية وتقليل سماكة الطبقة القرنية المتضررة، مما يمنع تكون قشور جديدة.
العلاج المناعي الموضعي المبتكر (Field Treatment)
يعتبر هذا الجيل من العلاجات هو الأحدث، حيث يستهدف “المنطقة” بأكملها وليس فقط البقعة الظاهرة. يعتمد على تنشيط الخلايا التائية في الجلد للتعرف على الطفرات الجينية المبكرة في خلايا التقران الشمسي والقضاء عليها قبل أن تبرز على السطح.
العلاج الضوئي الديناميكي (PDT) والتقنيات الليزرية
- العلاج الضوئي الديناميكي: يتم دهن مادة حساسة للضوء على الجلد، ثم تعريض المنطقة لطول موجي معين من الضوء يؤدي إلى تفاعل كيميائي يقتل الخلايا المصابة فقط.
- الليزر الاستئصالي (CO2 Laser): يستخدم لإزالة طبقات الجلد المتضررة بدقة عالية، مما يسمح بظهور جلد جديد ناعم وخالٍ من الآفات.

الطب البديل والتقران الشمسي
على الرغم من أن العلاجات الطبية التقليدية هي الأساس، إلا أن العلم الحديث يدعم دور بعض المكملات والمواد الطبيعية في الحد من انتشار التقران الشمسي، وذلك وفقاً لبروتوكولات بوابة HAEAT الطبية:
- النيكوتيناميد (فيتامين B3): أثبتت الدراسات السريرية أن تناول هذا المكمل يقلل من ظهور بقع التقران الشمسي الجديدة بنسبة تقارب الربع عن طريق تحسين طاقة الخلايا لإصلاح الحمض النووي.
- البوليفينول الموجود في الشاي الأخضر: يحتوي الشاي الأخضر على مركب (EGCG) الذي يعمل كمضاد أكسدة قوي يحمي الخلايا الكيراتينية من التلف الناتج عن الأشعة فوق البنفسجية عند استخدامه موضعياً أو شربه.
- مستخلص بذور العنب: غني بمادة البروانثوسيانيدين التي تساعد في تقليل الالتهاب الجلدي المزمن المرتبط بظهور آفات التقران الشمسي.
- السيليمارين (مستخلص حليب الشوك): تشير الأبحاث الأولية إلى قدرته على تثبيط نمو الخلايا غير الطبيعية في الجلد المعرض للشمس بشكل مكثف.
- فيتامين C و E الموضعي: يعملان بشكل تآزري لتحييد الجذور الحرة، مما يقلل من “الإجهاد التأكسدي” الذي يؤدي إلى تطور التقران الشمسي.
- عصارة الصبار (ألوفيرا): تساعد في تهدئة الالتهاب وتقليل القشور الناتجة عن التلف الضوئي، لكنها لا تعالج الطفرات الجينية في الخلايا.
- زيت شجرة الشاي: يُستخدم أحياناً لخصائصه المضادة للميكروبات لتقليل خطر العدوى الثانوية في مناطق القشور المفتوحة.
الاستعداد لموعدك مع الطبيب
يتطلب التشخيص الدقيق لـ التقران الشمسي تحضيراً مسبقاً لضمان تغطية كافة جوانب الحالة خلال الزيارة، وهو ما تنصح به مجلة حياة الطبية.
ما يجب عليك فعله
قم بتصوير أي آفات متغيرة بانتظام باستخدام كاميرا الهاتف المحمول لتوثيق التغيرات في الحجم أو اللون. أعد قائمة بكافة الأدوية والمكملات التي تتناولها، خاصة تلك التي قد تزيد من حساسية الجلد للضوء (مثل بعض المضادات الحيوية أو مدرات البول).
ما تتوقعه من طبيب الجلدية
سيسألك الطبيب عن تاريخك في التعرض للشمس، ومهنتك، وما إذا كنت قد أصبت بحروق شمس شديدة في الماضي. سيجري الطبيب فحصاً شاملاً للجسم، وليس فقط المنطقة التي تشتكي منها، للبحث عن آفات التقران الشمسي المستترة.
كيفية استخدام تطبيقات الهواتف لتوثيق تطور الآفات
استخدم تطبيقات تعتمد على “التصوير المتسلسل” لإنشاء أرشيف زمني للآفات. يساعد ذلك الطبيب في تحديد سرعة نمو التقران الشمسي، مما قد يغير الخطة العلاجية من المراقبة إلى التدخل الجراحي الفوري إذا لوحظ نمو متسارع.
مراحل الشفاء من التقران الشمسي
تختلف رحلة الشفاء بناءً على نوع العلاج المستخدم، وتوضح مدونة HAEAT الطبية المسار المتوقع للمريض:
- مرحلة الالتهاب (الأسابيع 1-2): عند استخدام الكريمات الموضعية، يظهر احمرار شديد وتقشر، وهو دليل على أن الدواء يستهدف خلايا التقران الشمسي بنجاح.
- مرحلة التقشر والنزيف البسيط (الأسابيع 2-3): تبدأ الآفات القديمة في التساقط، وقد تظهر قشور في مناطق لم تكن ترى فيها بقعاً من قبل (تأثير الحقل).
- مرحلة التجدد (الأسابيع 4-6): يبدأ الجلد الجديد بالظهور، ويكون عادة وردياً وناعماً، وفي هذه المرحلة يكون الجلد في أقصى حالات حساسيتة للشمس.
- مرحلة الاستقرار (الشهر الثاني وما بعده): يستعيد الجلد لونه الطبيعي وتختفي الخشونة، ويصبح الهدف الأساسي هو الحفاظ على النتائج ومنع تكرار التقران الشمسي.
الأنواع الشائعة للتقران الشمسي
لا يظهر التقران الشمسي بشكل موحد دائماً، بل يتخذ أشكالاً سريرية متعددة تشمل:
- التقران الضوئي الضخامي: بقع سميكة جداً ومرتفعة تحتوي على كمية كبيرة من الكيراتين، وغالباً ما تظهر على ظهر اليدين.
- التقران الشمسي المصطبغ: يتميز بلون بني داكن يشبه الشامات أو بقع الكبد، مما يجعل تمييزه عن سرطان الجلد الميلانيني يتطلب فحصاً مجهرياً.
- التقران الضوئي الضموري: تظهر الآفة كمنطقة رقيقة وشفافة في الجلد مع وجود قشور بسيطة جداً على السطح.
- التهاب الشفة الشعاعي: هو نوع خاص من التقران الشمسي يصيب الشفة السفلية، حيث تصبح جافة ومتشققة بشكل مزمن.
العلاقة الجينية والنسيجية بين التقران الشمسي وسرطان الخلايا الحرشفية (SCC)
يشترك التقران الشمسي وسرطان الخلايا الحرشفية في نفس المنشأ الخلوي والتغيرات الجينية، وتحديداً طفرة الجين (p53).
يعتبر العلماء أن التقران الشمسي هو المرحلة المبكرة أو “الموضعية” للسرطان، حيث تقتصر الخلايا غير الطبيعية على طبقة البشرة العليا دون اختراق الغشاء القاعدي.
تشير الدراسات النسيجية إلى أن الفشل في إصلاح الحمض النووي يؤدي إلى تراكم الأخطاء الجينية، مما يحول بقعة التقران الشمسي الهادئة إلى ورم غازي قادر على الانتشار.
وبناءً على ذلك، فإن التعامل مع كل آفة على أنها مشروع سرطان مستقبلي هو النهج الوقائي الأكثر أماناً الذي تتبناه مدونة حياة الطبية.
التأثير النفسي والاجتماعي والوصمة المرتبطة بالآفات الجلدية المزمنة
لا يقتصر تأثير التقران الشمسي على الجانب العضوي، بل يمتد ليشمل الصحة النفسية للمريض، كما يوضح موقع حياة الطبي:
- الشعور بالحرج الاجتماعي نتيجة ظهور البقع المتقشرة والواضحة على الوجه والأنف.
- القلق المزمن من احتمالية تحول هذه الآفات إلى سرطانات مميتة، مما يؤدي إلى اضطرابات النوم.
- تجنب الأنشطة الاجتماعية الخارجية خوفاً من الشمس، مما قد يؤدي إلى العزلة الاجتماعية وفقدان جودة الحياة.
- الإحباط من طول فترة العلاج الموضعي التي قد تسبب تشوهاً مؤقتاً (احمرار وتقشر) قبل الوصول للشفاء.
دور الأنظمة الغذائية الغنية بمضادات الأكسدة في ترميم الحمض النووي للجلد
تلعب التغذية دوراً مسانداً وحاسماً في تقوية دفاعات الجلد ضد التقران الشمسي، حيث تساهم العناصر التالية في حماية الخلايا:
- الليكوبين: الموجود في الطماطم المطبوخة، يعمل كمظلة داخلية تحمي الجلد من التلف الناتج عن الأشعة فوق البنفسجية.
- السيلينيوم: معدن يدخل في تكوين إنزيمات الإصلاح الخلوي، ويقلل من فرصة تحول آفات التقران الشمسي إلى أورام.
- الأوميغا 3: تساعد الأحماض الدهنية الموجودة في الأسماك في تقليل الالتهاب الجلدي الجهازي وتحسين مرونة الأنسجة المتضررة.
التقنيات الرقمية والذكاء الاصطناعي في الكشف المبكر عن آفات التقران الشمسي
يمثل الذكاء الاصطناعي ثورة في تشخيص التقران الشمسي، حيث تقدم التقنيات الحالية المزايا التالية:
- خوارزميات قادرة على تمييز بقع التقران الشمسي عن الشامات الحميدة بدقة تفوق أحياناً الأطباء المبتدئين.
- أنظمة “رسم خرائط الجسم الكامل” التي تتبع ظهور أي بقعة جديدة وتنبيه المريض والطبيب فوراً.
- تطبيقات “الاستشارة عن بعد” التي تسمح للمرضى في المناطق النائية بإرسال صور آفاتهم لخبراء الجلدية لتقييمها.
خرافات شائعة حول التقران الشمسي
تنتشر الكثير من المعلومات المغلوطة التي قد تؤدي لتأخير العلاج، وتصححها بوابة HAEAT الطبية فيما يلي:
- خرافة: “واقي الشمس يسبب السرطان.” الحقيقة: واقيات الشمس آمنة وهي الوسيلة المثبتة علمياً للوقاية من التقران الشمسي.
- خرافة: “التقران الشمسي يصيب كبار السن فقط.” الحقيقة: نرى الآن حالات متزايدة بين الشباب بسبب الهوس بالتسمير والتعرض المكثف للشمس.
- خرافة: “إذا أزلت القشور بنفسي سأشفى.” الحقيقة: الإزالة اليدوية للقشور لا تعالج الخلايا القاعدية المصابة، بل قد تسبب عدوى وندوباً.
- خرافة: “أصحاب البشرة السمراء لا يصابون به.” الحقيقة: على الرغم من أنهم أقل عرضة، إلا أنهم ليسوا محصنين تماماً من ضرر الأشعة فوق البنفسجية.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء في الصحة الجلدية، نقدم لك هذه النصائح الحصرية للتعامل مع التقران الشمسي:
- قاعدة “ورق الصنفرة”: إذا شعرت بخشونة في بقعة جلدية لا تراها بوضوح، فهي على الأرجح التقران الشمسي في بدايته، لا تنتظر رؤيتها لتعالجها.
- استثمر في الملابس المعتمدة: ابحث عن الملابس التي تحمل ملصق (UPF 50+)، فهي توفر حماية ثابتة لا تتأثر بالتعرق أو انتهاء صلاحية الكريمات.
- العلاج في الشتاء أفضل: يفضل إجراء العلاجات الموضعية المكثفة في الفصول الباردة لتقليل التعرض للشمس أثناء فترة التهاب الجلد الحساسة.
- الترطيب هو المفتاح: استخدام مرطب يحتوي على “السيراميد” يساعد في بناء حاجز الجلد المتضرر نتيجة علاجات التقران الشمسي.
أسئلة شائعة
هل التقران الشمسي معدي؟
لا، التقران الشمسي ليس ناتجاً عن فيروس أو بكتيريا، بل هو تلف في الحمض النووي للخلايا نتيجة الشمس، لذا لا يمكن أن ينتقل من شخص لآخر.
هل ستترك العلاجات ندوباً دائمة؟
في معظم الحالات، تهدف العلاجات الحديثة مثل العلاج الضوئي أو الكريمات الموضعية إلى ترك الجلد صافياً دون ندوب، بل إنها غالباً ما تحسن المظهر العام للجلد.
كم مرة يجب أن أفحص جلدي بعد العلاج؟
بمجرد تشخيصك بـ التقران الشمسي، ينصح بزيارة طبيب الجلدية كل 6 إلى 12 شهراً مدى الحياة لمراقبة أي آفات جديدة أو انتكاسات.
الخاتمة
يظل التقران الشمسي تذكيراً دائماً بمدى تأثير بيئتنا على صحتنا الجسدية طويلة الأمد. إن الالتزام ببروتوكولات الوقاية والعلاج المبكر لا يحمي جمال بشرتك فحسب، بل يمثل استثماراً حقيقياً في الوقاية من أكثر أنواع سرطانات الجلد انتشاراً. تذكر دائماً أن بقعة صغيرة اليوم قد تكون بداية لقصة نجاح صحية إذا تم التعامل معها بالوعي الطبي المطلوب.