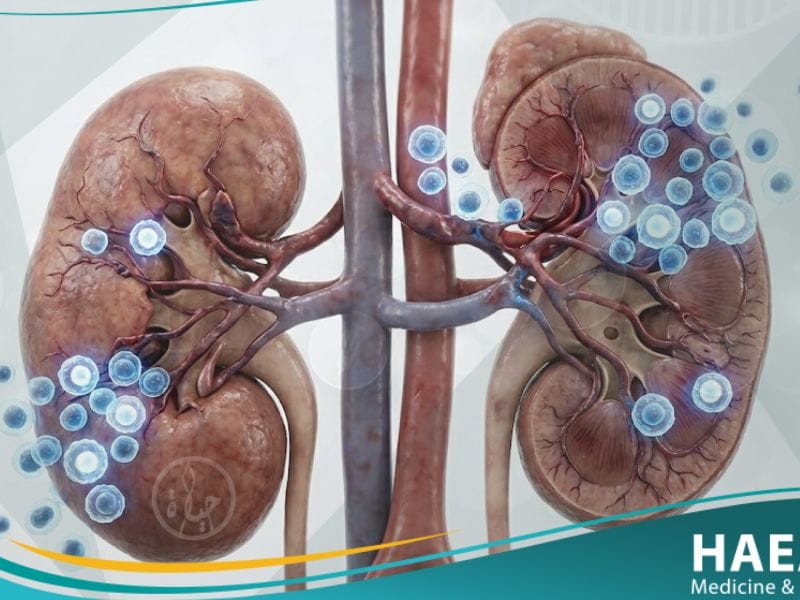
رفض الأعضاء المزروعة (Transplant Rejection) هو تحدٍ مناعي معقد يواجه المرضى بعد عمليات نقل الأعضاء الحيوية، حيث يهاجم الجهاز المناعي النسيج الجديد. وتوضح مدونة حياة الطبية أن الاكتشاف المبكر لعلامات الرفض هو المفتاح الذهبي للحفاظ على سلامة العضو المستهدف واستعادة الوظائف الحيوية للجسم بشكل مستدام.
ما هو رفض الأعضاء المزروعة؟
رفض الأعضاء المزروعة هو استجابة بيولوجية عدائية يبديها الجهاز المناعي للمستقبل تجاه العضو المانح، معتبراً إياه جسماً غريباً يجب تدميره. يحدث هذا التفاعل نتيجة عدم التوافق الكامل في البروتينات السطحية للخلايا، مما يؤدي إلى تنشيط الخلايا التائية والأجسام المضادة لمهاجمة الطعم النسيجي، وهو ما يستدعي تدخلات علاجية دقيقة للغاية.
تعتبر هذه الحالة من أكثر التعقيدات الطبية التي يواجهها جراحو زراعة الأعضاء، حيث يبدأ الجسم في إرسال خلايا ليمفاوية لتدمير الأوعية الدموية المغذية للعضو الجديد. يشير موقع حياة الطبي إلى أن الرفض قد يكون حاداً يظهر في الأيام الأولى، أو مزمناً يتطور ببطء على مدار سنوات، مما يؤدي لفقدان تدريجي لوظيفة العضو.

أعراض رفض الأعضاء المزروعة
تتنوع العلامات السريرية بناءً على نوع العضو، ولكن الهدف الأساسي لمراقبتها في رفض الأعضاء المزروعة هو منع الضرر الدائم قبل وقوعه. تشمل الأعراض العامة والمخصصة ما يلي:
1. العلامات العامة المشتركة:
- ارتفاع مفاجئ في درجة حرارة الجسم (حمى) لا تستجيب للمسكنات التقليدية.
- شعور عام بالخمول والإعياء الشديد يشبه أعراض الإنفلونزا الحادة.
- ألم أو تورم أو حساسية مفرطة في مكان إجراء العملية الجراحية.
- تغير ملحوظ في معدل نبضات القلب أو ضغط الدم الشرياني.
2. أعراض خاصة بزراعة الكلى:
- انخفاض حاد في كمية البول اليومية المعتادة (Oliguria).
- زيادة سريعة ومفاجئة في وزن الجسم نتيجة احتباس السوائل (Edema).
- ارتفاع غير مبرر في مستويات الكرياتينين واليوريا في الدم.
3. أعراض خاصة بزراعة الكبد:
- يرقان (اصفرار الجلد وبياض العينين) نتيجة تراكم البيليروبين.
- تغير لون البول ليصبح داكناً (يشبه لون الشاي).
- ألم في الربع العلوي الأيمن من البطن مع فقدان الشهية.
4. أعراض خاصة بزراعة القلب:
- ضيق شديد في التنفس (Dyspnea) عند بذل مجهود بسيط أو أثناء الاستلقاء.
- عدم انتظام ضربات القلب (Arrhythmia) أو الشعور بخفقان قوي.
- تورم ملحوظ في الكاحلين والساقين نتيجة ضعف الضخ القلبي.
5. أعراض داء المضيف ضد الطعم (GVHD):
- طفح جلدي أحمر يبدأ غالباً في الراحتين وباطن القدمين.
- إسهال مائي مستمر قد يحتوي على دم أو مخاط.
- تشنجات معوية حادة وغثيان مستمر.

أسباب رفض الأعضاء المزروعة
يعود السبب الجذري لحدوث رفض الأعضاء المزروعة إلى النظام الدفاعي المتطور الذي يمتلكه الإنسان، والذي يفشل في التمييز بين الأجسام الضارة (الفيروسات) والأعضاء المنقذة للحياة. تتركز الأسباب العلمية في النقاط التالية:
- اختلاف مستضدات الكريات البيضاء البشرية (HLA): لكل فرد بصمة جينية فريدة على سطح خلاياه؛ وإذا لم يتطابق نظام HLA بين المانح والمستقبل، يشن الجهاز المناعي هجوماً فورياً.
- تنشيط الخلايا التائية (T-cells): تتعرف هذه الخلايا على بروتينات العضو الجديد كبروتينات غريبة، مما يحفز استجابة مناعية خلوية تؤدي لنخر الأنسجة (Necrosis).
- إنتاج الأجسام المضادة المانحة (DSA): يقوم الجسم بإنتاج بروتينات مناعية تلتصق بجدران الأوعية الدموية للعضو المزروع، مما يؤدي لتجلط الدم داخله وتوقفه عن العمل.
- الذاكرة المناعية: في حالات نقل الأعضاء السابقة أو عمليات نقل الدم المتكررة، قد يمتلك الجسم “خلايا ذاكرة” تتعرف بسرعة البرق على العضو الجديد وتبدأ برفضه.
- عدم الالتزام ببروتوكول المثبطات: إهمال الجرعات الدقيقة لأدوية تثبيط المناعة يمنح الجهاز الدفاعي الفرصة لاستعادة نشاطه ضد الطعم.
متى تزور الطبيب؟
يتطلب التعامل مع احتمالات رفض الأعضاء المزروعة يقظة تامة، حيث أن التأخير لساعات قد يعني الفرق بين إنقاذ العضو أو فقدانه.
أولاً: عند البالغين
يجب التوجه فوراً إلى مركز الزراعة أو الطوارئ في الحالات التالية:
- إذا ارتفعت درجة الحرارة فوق 38 درجة مئوية لأكثر من 12 ساعة.
- عند ملاحظة زيادة في الوزن تتجاوز 1 كيلوغرام في يوم واحد.
- في حال حدوث قيء مستمر يمنع المريض من تناول أدوية تثبيط المناعة الفموية.
- ظهور ضيق في التنفس لم يكن موجوداً من قبل أثناء الراحة.
ثانياً: عند الأطفال
يحتاج الأطفال لرقابة أبوية دقيقة لأنهم قد لا يعبرون عن الألم بوضوح:
- البكاء المستمر غير المبرر أو التهيج العصبي المفاجئ.
- رفض الرضاعة أو الطعام لفترات طويلة مع شحوب واضح في الوجه.
- قلة عدد الحفاظات المبللة، مما يشير إلى تأثر وظائف الكلى.
- تغير في نمط النوم أو خمول غير معتاد يمنع الطفل من اللعب.
ثالثاً: دور الاستشارات الطبية عن بُعد في المتابعة الحثيثة
وفقاً لـ (National Institutes of Health – NIH)، فإن دمج تقنيات التطبيب عن بُعد (Telemedicine) أصبح ركيزة أساسية لمراقبة رفض الأعضاء المزروعة. تتيح هذه الأنظمة للمرضى إرسال قراءات ضغط الدم، والوزن، ومستويات السكر فوراً للفريق الطبي. يساعد هذا الرصد اللحظي في اكتشاف “الرفض الصامت” الذي قد لا تظهر أعراضه السريرية بوضوح في البداية، مما يسمح بتعديل الجرعات الدوائية استباقياً قبل تدهور حالة العضو النسيجي.
عوامل خطر الإصابة بـ رفض الأعضاء المزروعة
تتداخل مجموعة من العوامل البيولوجية والسريرية لتزيد من احتمالية حدوث رفض الأعضاء المزروعة لدى المرضى، حيث يسعى موقع HAEAT الطبي لتوضيح هذه المخاطر لتعزيز وعي المريض وفريقه المعالج:
- عدم التوافق النسيجي (HLA Mismatch): كلما زاد عدد الاختلافات الجينية في مستضدات الكريات البيضاء بين المتبرع والمستقبل، ارتفعت فرص الهجوم المناعي.
- التوعية المناعية المسبقة (Sensitization): المرضى الذين خضعوا لعمليات نقل دم متكررة، أو عمليات زراعة سابقة، أو حالات حمل متعددة، يمتلكون أجساماً مضادة جاهزة لمهاجمة النسيج الجديد.
- نوع العضو المزروع: تشير الإحصائيات السريرية إلى أن زراعة الرئة والأمعاء تسجل معدلات رفض أعلى مقارنة بزراعة الكبد، نظراً للطبيعة الليمفاوية الغنية لهذه الأعضاء.
- العمر والجنس: غالباً ما يظهر المرضى الأصغر سناً استجابات مناعية أكثر قوة وعدوانية تجاه الأعضاء الغريبة مقارنة بكبار السن.
- الإصابة بـ “فيروس مضخم الخلايا” (CMV): يعمل وجود عدوى نشطة بهذا الفيروس كمحفز قوي للجهاز المناعي، مما يسرع من وتيرة رفض الأعضاء المزروعة.
- مدة نقص التروية الباردة: طول الفترة التي يقضيها العضو خارج الجسم قبل الزرع تزيد من تلف الأنسجة، مما يجعله أكثر عرضة للالتهاب المناعي فور تدفق الدم.
مضاعفات رفض الأعضاء المزروعة
إذا لم يتم السيطرة على رفض الأعضاء المزروعة في مراحله الأولى، فقد يؤدي ذلك إلى سلسلة من التبعات الصحية الخطيرة والمزمنة:
- الفشل العضوي التام: التدمير المستمر للأوعية الدموية والخلايا الوظيفية يؤدي في النهاية إلى توقف العضو عن العمل، مما يتطلب العودة لغسيل الكلى أو إعادة الزراعة.
- العدوى الانتهازية الشديدة: نتيجة الحاجة لرفع جرعات مثبطات المناعة لعلاج الرفض، يصبح الجسم عرضة للفطريات والبكتيريا النادرة التي تهدد الحياة.
- أمراض القلب والأوعية الدموية: تساهم الالتهابات المزمنة والأدوية القوية في ارتفاع ضغط الدم وتصلب الشرايين، مما يزيد خطر السكتات الدماغية.
- تسمم الأعضاء الأخرى: قد تسبب الأدوية المستخدمة لإنقاذ العضو المرفوض تلفاً في أعضاء سليمة، مثل فشل الكلى نتيجة أدوية زراعة الكبد.
- الأورام الخبيثة: الاستخدام الطويل والمكثف للعلاجات المناعية يقلل من قدرة الجسم على اكتشاف وتدمير الخلايا السرطانية الأولية.
- التأثيرات النفسية الحادة: يواجه المرضى خطر الاكتئاب والقلق المرضي المرتبط بالخوف من فقدان العضو “الهدية” والعودة لمعاناة المرض المزمن.
الوقاية من رفض الأعضاء المزروعة
تعد الوقاية حجر الزاوية في بروتوكولات مدونة HAEAT الطبية، حيث تبدأ الإجراءات الوقائية قبل دخول غرفة العمليات وتستمر مدى الحياة:
- الاختبار التبادلي (Cross-matching): إجراء فحص دقيق قبل الجراحة للتأكد من عدم وجود أجسام مضادة في دم المستقبل تتفاعل مباشرة مع خلايا المانح.
- الالتزام الصارم بجدول الأدوية: يجب تناول الأدوية في مواعيدها بدقة متناهية (بالدقيقة) لضمان بقاء مستويات العقار ثابتة في الدم.
- تجنب الأطعمة والمشروبات المتعارضة: مثل “الجريب فروت” الذي يتداخل بشكل خطير مع استقلاب أدوية المناعة ويزيد من سميتها.
- النظافة الشخصية والوقاية من العدوى: غسل اليدين المتكرر وتجنب الزحام لتقليل فرص التنشيط المناعي الناتج عن الالتهابات الفيروسية.
- الفحوصات الدورية للمؤشرات الحيوية: الالتزام بجداول تحاليل الدم الأسبوعية ثم الشهرية لرصد أي ارتفاع طفيف في الإنزيمات قبل ظهور الأعراض.
- النشاط البدني المعتدل: يساعد في تحسين الدورة الدموية للعضو المزروع وتقليل الالتهابات الجهازية في الجسم.
تشخيص رفض الأعضاء المزروعة
يعتمد تشخيص رفض الأعضاء المزروعة على مزيج من التكنولوجيا الحيوية والفحص السريري الدقيق لضمان الدقة:
- خزعة العضو (Biopsy): تعتبر المعيار الذهبي للتشخيص، حيث يتم سحب عينة صغيرة من أنسجة العضو وفحصها تحت المجهر لرصد التسلل الخلوي الالتهابي.
- فحص الحمض النووي الخالي من الخلايا (cfDNA): تقنية حديثة تقيس كمية المادة الوراثية للمتبرع الموجودة في دم المستقبل؛ ارتفاعها يشير بوضوح إلى تلف خلايا العضو.
- المؤشرات الكيميائية الحيوية: مراقبة مستويات الكرياتينين (للكلى)، وإنزيمات الكبد (ALT, AST)، أو مستويات الببتيد الناتريوتريك (للقلب).
- الموجات فوق الصوتية (Doppler): لتقييم كفاءة تدفق الدم داخل الأوعية الدموية للعضو المزروع واكتشاف أي انسدادات أو تورمات.
- الأشعة المقطعية والرنين المغناطيسي: تستخدم لتحديد التغيرات الهيكلية في العضو وحوله واستبعاد الأسباب غير المناعية مثل التجمعات السوائل.
علاج رفض الأعضاء المزروعة
يهدف العلاج إلى “تهدئة” الجهاز المناعي المفرط في نشاطه دون تعريض المريض لخطر العدوى القاتلة. يتطلب التعامل مع رفض الأعضاء المزروعة بروتوكولاً متعدد المستويات.
أولاً: تعديلات نمط الحياة والمنزل
- اتباع حمية “قليلة الصوديوم” لتقليل العبء على الكلى والقلب أثناء نوبات الرفض.
- توفير بيئة منزلية معقمة وخالية من المسببات المرضية خلال فترات العلاج المكثف.
- الرصد اليومي الدقيق للعلامات الحيوية (الضغط، النبض، الوزن) وتسجيلها في مفكرة طبية.
ثانياً: الأدوية المثبطة للمناعة
تعد الأدوية هي السلاح الأول لمواجهة الاستجابة المناعية وتثبيط الخلايا المهاجمة.
1. بروتوكولات البالغين ( Adults):
- الكورتيكوستيرويدات بجرعات عالية: تستخدم كعلاج أولي (Pulse Therapy) لتقليل الالتهاب بسرعة.
- مثبطات الكالسينيورين (Tacrolimus): تعمل على منع تنشيط الخلايا التائية، وتطلب مراقبة مستمرة لمستوياتها في الدم لتجنب تسمم الكلى.
- مضادات الأيض (Mycophenolate): تمنع تكاثر الخلايا المناعية التي تهاجم العضو.
2. خصوصية جرعات الأطفال (H4 Children):
- يتم تعديل الجرعات بناءً على مساحة سطح الجسم والنمو المتسارع.
- التركيز على الأدوية التي لا تؤثر بشكل كبير على نمو العظام وتطور الغدد الصماء.
- استخدام تركيبات سائلة سهلة البلع لضمان دقة الجرعة والامتثال العلاجي.
ثالثاً: بروتوكولات التعديل المناعي الشخصي (Precision Immunosuppression)
تعتمد هذه التقنية على التحليل الجيني للمريض لتحديد كيفية تفاعل جسمه مع الأدوية. فبدلاً من إعطاء جرعات معيارية للجميع، يتم استخدام الذكاء الاصطناعي للتنبؤ بالجرعة المثالية التي تمنع رفض الأعضاء المزروعة مع تقليل الآثار الجانبية إلى الحد الأدنى، وهو ما يعرف بـ “الصيدلة الجينية”.
رابعا: تقنيات تبادل البلازما (Plasmapheresis) في الحالات الحادة
في حالات الرفض الناتج عن الأجسام المضادة (Antibody-mediated rejection)، يتم استخدام أجهزة متطورة لسحب دم المريض وتصفيته من الأجسام المضادة الضارة ثم إعادته للجسم. وفقاً لـ (Cleveland Clinic)، فإن هذا الإجراء، المقترن بالجلوبولين المناعي الوريدي (IVIG)، يمثل طوق نجاة للأعضاء التي لا تستجيب للمنشطات التقليدية.

الطب البديل لرفض الأعضاء المزروعة
يجب التعامل مع الطب البديل بحذر شديد عند مناقشة رفض الأعضاء المزروعة، حيث أن العديد من الأعشاب قد تسبب تداخلات دوائية قاتلة. يوضح خبراء مجلة حياة الطبية الممارسات المسموح بها والممنوعة:
- الممارسات الداعمة (المسموح بها بعد استشارة الطبيب):
- التأمل واليوغا: لتقليل مستويات الكورتيزول والتوتر النفسي الذي قد يؤثر سلباً على الاستجابة المناعية.
- الوخز بالإبر: قد يساعد في إدارة الآلام المزمنة والآثار الجانبية للأدوية، شريطة استخدام إبر معقمة تماماً لتجنب العدوى.
- تقنيات التنفس العميق: لتحسين تروية الأنسجة بالأكسجين وتقليل القلق المرتبط بالفحوصات الدورية.
- المحاذير الخطيرة (الممنوعات):
- عشبة القديس يوحنا (St. John’s Wort): تسرع من تكسير مثبطات المناعة في الكبد، مما يؤدي إلى هبوط حاد في مستواها وتحفيز الرفض فوراً.
- الإشنسا (Echinacea): تعمل على تقوية الجهاز المناعي، وهو عكس المطلوب تماماً لمريض الزراعة، مما قد يسبب هجوماً مناعياً شرساً.
- الثوم المركز بجرعات عالية: قد يتداخل مع أدوية مثل “السيكلوسبورين” ويؤثر على كفاءتها.
- عصير الجريب فروت: يمنع إنزيمات معينة من العمل، مما يرفع تركيز الأدوية لمستويات سامة تضر الكلى والكبد.
الاستعداد لموعدك مع الطبيب
تعتبر المتابعة الدورية حائط الصد الأول ضد رفض الأعضاء المزروعة. يتطلب الموعد الطبي تنظيماً دقيقاً لضمان تغطية كافة الجوانب الصحية.
أولاً: ما يمكنك فعله (قائمة التدقيق)
- تدوين كافة الأعراض الجديدة مهما كانت بسيطة (مثل حكة الجلد أو اضطراب النوم).
- إحضار سجل دقيق لجرعات الأدوية والأوقات التي تم تناولها فيها خلال الأسبوع الأخير.
- تحضير قائمة بجميع الفيتامينات أو المكملات التي تفكر في تناولها.
- كتابة الأسئلة المتعلقة بالأنشطة اليومية، مثل العودة للعمل أو ممارسة الرياضة.
ثانياً: ما تتوقعه من الفريق الطبي
- إجراء فحص بدني شامل يشمل جس منطقة العضو المزروع للتأكد من عدم وجود تورم.
- مراجعة نتائج المختبر الحديثة ومقارنتها بالنتائج السابقة لرصد الاتجاهات (Trends).
- مناقشة الآثار الجانبية للأدوية وتعديل الجرعات إذا لزم الأمر بناءً على مستوى العقار في الدم.
ثالثاً: استخدام التطبيقات الذكية لتتبع الأدوية والمؤشرات الحيوية
تشير الأبحاث الحديثة إلى أن المرضى الذين يستخدمون تطبيقات ذكية مرتبطة بسجلاتهم الطبية يسجلون معدلات أقل في رفض الأعضاء المزروعة. تقوم هذه التطبيقات بتذكير المريض بالجرعات، وتسمح له برفع صور لأي طفح جلدي أو تورم مباشرة لمنصة الطبيب، مما يسرع من عملية التدخل المبكر قبل تفاقم الحالة.
مراحل الشفاء من رفض الأعضاء المزروعة
الشفاء من نوبة رفض الأعضاء المزروعة لا يحدث بين عشية وضحاها، بل يمر بمراحل دقيقة تتطلب صبراً:
- مرحلة التثبيت (1-7 أيام): التركيز على وقف الهجوم المناعي النشط باستخدام جرعات عالية من المنشطات أو العلاج بالأجسام المضادة.
- مرحلة التقييم (الأسبوع 2-4): إعادة فحص وظائف العضو (مثل الكرياتينين أو إنزيمات الكبد) للتأكد من عودتها للمستويات الطبيعية.
- مرحلة تعديل الصيانة (شهر 2-6): العودة التدريجية لجرعات الأدوية المستدامة مع مراقبة لصيقة لاحتمالية عودة الرفض.
- مرحلة التعافي الطويل الأمد: استعادة النشاط البدني الكامل والتركيز على تقليل الآثار الجانبية للأدوية القوية المستخدمة أثناء نوبة الرفض.
الأنواع الشائعة لرفض الأعضاء المزروعة
يصنف الأطباء رفض الأعضاء المزروعة إلى أربعة أنواع رئيسية بناءً على التوقيت والآلية:
- الرفض فوق الحاد (Hyperacute): يحدث خلال دقائق أو ساعات من الزراعة نتيجة وجود أجسام مضادة سابقة في جسم المستقبل؛ وغالباً ما يتطلب إزالة العضو فوراً.
- الرفض الحاد (Acute): النوع الأكثر شيوعاً، ويحدث عادةً في أول 3-6 أشهر. يمكن علاجه بنجاح في معظم الحالات باستخدام الأدوية.
- الرفض المزمن (Chronic): هجوم هادئ وبطيء يستمر لسنوات، يؤدي لتليف الأوعية الدموية داخل العضو وفقدان وظيفته تدريجياً.
- داء المضيف ضد الطعم (GVHD): يحدث غالباً في زراعة نخاع العظم، حيث تهاجم خلايا المانح (المناعية) جسم المستقبل نفسه، وهو حالة طبية طارئة تتطلب علاجاً مكثفاً.
التأثير النفسي والاجتماعي لرفض الأعضاء (إدارة الصدمة)
لا يقتصر رفض الأعضاء المزروعة على الجانب العضوي فحسب، بل يمتد ليشمل صدمة نفسية عميقة. يعاني المرضى من “ذنب الناجي” أو الخوف المرضي من خذلان المتبرع. تؤكد الدراسات المنشورة في (The Lancet) أن الدعم النفسي المتخصص يقلل من مستويات الالتهاب في الجسم ويحسن من استجابة المريض للعلاج، حيث أن الحالة النفسية المستقرة تساهم في توازن الجهاز المناعي.
التغذية العلاجية لدعم استقرار العضو المزروع
تلعب الحمية دوراً حيوياً في الوقاية من رفض الأعضاء المزروعة وإدارة مضاعفات الأدوية:
- حمية “قليلة البكتيريا” (Neutropenic Diet): تجنب الأطعمة النيئة أو غير المغسولة جيداً لتقليل خطر العدوى أثناء تثبيط المناعة.
- البروتين عالي الجودة: لدعم إصلاح الأنسجة المتضررة من نوبات الرفض (مثل البيض المسلوق والدجاج المطهو جيداً).
- تقليل السكريات البسيطة: لمواجهة خطر الإصابة بـ “سكري ما بعد الزراعة” الناتج عن أدوية الكورتيزون.
- الكالسيوم وفيتامين د: لحماية العظام من الهشاشة التي تسببها بعض الأدوية المثبطة للمناعة.
مستقبل زراعة الأعضاء: الهندسة الحيوية والأعضاء المطبوعة
يتجه العلم نحو إنهاء معضلة رفض الأعضاء المزروعة من خلال تقنيات “الأعضاء الشخصية”. يتم العمل حالياً على طباعة أعضاء ثلاثية الأبعاد باستخدام خلايا المريض نفسه كـ “حبر حيوي”. هذه التقنية، حال نضوجها، ستلغي الحاجة تماماً لمثبطات المناعة، لأن الجسم سيتعرف على العضو الجديد كجزء أصيل منه، مما ينهي عصر الرفض المناعي للأبد.
التكلفة الاقتصادية وإدارة الرعاية طويلة الأمد
تتجاوز تكلفة علاج رفض الأعضاء المزروعة الجانب المالي لتشمل تكلفة الفرصة الضائعة. توضح بوابة HAEAT الطبية أن الإدارة المالية تشمل:
- تكلفة الأدوية البيولوجية الحديثة التي قد تصل لآلاف الدولارات شهرياً.
- تكاليف الإقامة الطويلة في وحدات العناية المركزة أثناء نوبات الرفض الحادة.
- الحاجة لتأمين طبي شامل يغطي الفحوصات الجينية المتقدمة.
- الخسائر الاقتصادية الناتجة عن التوقف عن العمل خلال فترات التعافي.
خرافات شائعة حول رفض الأعضاء المزروعة
- الخرافة:رفض الأعضاء المزروعة يعني فشل العملية وانتهاء حياة العضو.
- الحقيقة: معظم نوبات الرفض الحاد يتم علاجها بنجاح تام ويعود العضو لوظيفته الطبيعية.
- الخرافة: إذا لم أشعر بالألم، فلا يوجد رفض.
- الحقيقة: الرفض المزمن غالباً ما يكون “صامتاً” ولا يكتشف إلا عبر تحاليل الدم الدورية.
- الخرافة: بعد مرور سنة على الزراعة، ينتهي خطر الرفض.
- الحقيقة: خطر الرفض يظل قائماً مدى الحياة، ويتطلب الالتزام بالأدوية للأبد.
نصائح ذهبية من “مدونة حياة الطبية” 💡
- حقيبة الطوارئ: احتفظ دائماً بحقيبة تحتوي على أدوية تكفي لثلاثة أيام، وتقرير طبي محدث، وأرقام تواصل الفريق الطبي لاستخدامها في أي ظرف طارئ.
- قاعدة الـ 15 دقيقة: تناول دواءك في نفس الوقت يومياً، ولا تتجاوز موعدك بأكثر من 15 دقيقة لضمان استقرار المناعة.
- رفيق الدواء: اطلب من أحد أفراد العائلة مراقبة تناولك للأدوية، فالنسيان هو العدو الأول لنجاح الزراعة.
- الاستماع للجسد: أنت خبير بجسدك؛ أي تغير طفيف في طاقتك أو لون جلدك هو رسالة يجب أخذها على محمل الجد فوراً.
أسئلة شائعة (PAA) حول رفض الأعضاء المزروعة
هل يمكنني ممارسة الرياضة بعد نوبة رفض الأعضاء المزروعة؟
نعم، ولكن بعد استشارة طبيبك. يفضل البدء بالمشي الخفيف وتجنب الرياضات العنيفة التي قد تسبب كدمات للعضو المزروع، خاصة إذا كنت تتناول مسيلات الدم.
هل يؤثر رفض الأعضاء المزروعة على القدرة على الإنجاب؟
رفض الأعضاء المزروعة نفسه لا يمنع الحمل، ولكن الأدوية المستخدمة لعلاجه قد تكون مشوهة للأجنة. يجب التنسيق التام مع فريق الزراعة قبل التخطيط للحمل بـ 6 أشهر على الأقل.
كم من الوقت تستغرق نتائج الخزعة للظهور؟
عادة ما تظهر النتائج الأولية خلال 24-48 ساعة، وهي فترة حاسمة لبدء العلاج المكثف.
الخاتمة
في الختام، يظل رفض الأعضاء المزروعة عقبة طبية يمكن تجاوزها بالعلم والالتزام. إن الشراكة الحقيقية بين المريض الواعي والفريق الطبي المتخصص هي الضمان الوحيد لتحويل العضو المزروع من مجرد نسيج دخيل إلى جزء حيوي يمنح الحياة جودة واستدامة. تذكر دائماً أن اليقظة في مراقبة الأعراض هي أعظم استثمار في صحتك بعد عملية الزراعة.