تُعد الآلام الشبحية (Phantom Pain) واحدة من أكثر الظواهر الطبية تعقيداً وإثارة للحيرة في مجال طب الأعصاب، حيث يشعر المصاب بآلام حقيقية ومبرحة في عضو أو طرف لم يعد موجوداً في جسده. تشير تقارير مدونة حياة الطبية إلى أن هذه الحالة لم تعد تُصنف كاضطراب نفسي، بل هي استجابة عصبية فيزيولوجية حقيقية تنشأ من الدماغ والحبل الشوكي نتيجة إعادة تنظيم القشرة المخية بعد فقدان المدخلات الحسية.
تُعرف هذه الأحاسيس بأنها تجربة حسية مؤلمة يدركها الدماغ في موقع الطرف المبتور، وتتراوح شدتها بين الوخز الخفيف والآلام الحارقة التي لا تطاق. يؤكد المختصون في موقع حياة الطبي أن فهم الآلية العصبية الكامنة وراء هذه الآلام هو الخطوة الأولى نحو اختيار البروتوكول العلاجي المناسب، خاصة وأن الأبحاث الحديثة أثبتت وجود تغييرات هيكلية في الخريطة الحسية للدماغ فور حدوث البتر.
ما هي الآلام الشبحية؟
تُمثل الآلام الشبحية ظاهرة طبية يشعر فيها المريض بأحاسيس مؤلمة تنبع من جزء من الجسم تم استئصاله جراحياً أو فقدانه نتيجة حادث، وهي تختلف تماماً عن ألم “الجذع” الذي يحدث في موقع البتر الفعلي. ووفقاً للتعريفات المعتمدة في الأبحاث العصبية، فإن الدماغ يستمر في إرسال واستقبال إشارات إلى المنطقة المفقودة، مما يخلق نوعاً من التضارب الحسي يؤدي إلى إدراك الألم.
تعتمد هذه الظاهرة على ما يُعرف بـ “المخطط الجسدي” في الدماغ، حيث توجد خريطة عصبية لكل جزء من الجسم في القشرة الحسية؛ وعند غياب العضو، تبدأ المناطق المجاورة في هذه الخريطة بـ “غزو” المنطقة الخالية. يوضح موقع HAEAT الطبي أن هذا التداخل العصبي هو المسؤول عن إرسال إشارات خاطئة يترجمها الوعي على أنها وخز أو حرق أو ضغط في الطرف الذي لم يعد له وجود مادي.
تاريخياً، كان يُعتقد أن هذه الآلام ناتجة عن صدمة نفسية، ولكن الدراسات الحديثة باستخدام الرنين المغناطيسي الوظيفي (fMRI) أظهرت نشاطاً عصبياً حقيقياً في مراكز الألم عند حدوث النوبة. وبناءً على ذلك، أصبح التعامل مع هذه الحالة يتطلب مزيجاً من الحلول الدوائية والتقنيات العصبية المتقدمة لإعادة تدريب الدماغ على إدراك الواقع الجسدي الجديد.
أعراض الآلام الشبحية
تتميز الآلام الشبحية بتنوع سريري واسع، حيث يصف المرضى أحاسيسهم بطرق متعددة تعكس تعقيد الجهاز العصبي المركزي وتفاعله مع فقدان الأطراف.
- الإحساس بالحرقان الشديد: يشعر المريض وكأن الطرف المفقود يتعرض لحرارة عالية أو احتراق داخلي مستمر.
- الآلام الشبيهة بالصعقات الكهربائية: نوبات مفاجئة من الوجع الحاد الذي يشبه مرور تيار كهربائي في العضو المبتور.
- الشعور بالضغط أو العصر: إحساس قوي بأن الطرف المفقود يتعرض لضغط هائل أو أنه محاصر في وضعية ضيقة جداً.
- الوخز الشديد (التنميل): إحساس يشبه “الإبر والدبابيس” يتركز في أطراف الأصابع أو الكعب في الطرف الوهمي.
- التشنج العضلي الوهمي: شعور المريض بأن عضلات الطرف المفقود تتقلص بقوة أو أنها في حالة تشنج دائم لا يمكن إرخاؤه.
- الإحساس بوضعية خاطئة: شعور مزعج بأن الطرف المفقود ملتوي بزاوية غير طبيعية أو أنه يقصر بمرور الوقت (ظاهرة التليسكوب).
- الخفقان أو النبض: إحساس بنبضات قلبية قوية ومنتظمة في منطقة لم تعد تحتوي على أوعية دموية فعلية.
- الحكة التي لا يمكن الوصول إليها: رغبة ملحة في حك جزء معين من العضو المفقود، مما يسبب إحباطاً نفسياً كبيراً للمريض.
أسباب الآلام الشبحية
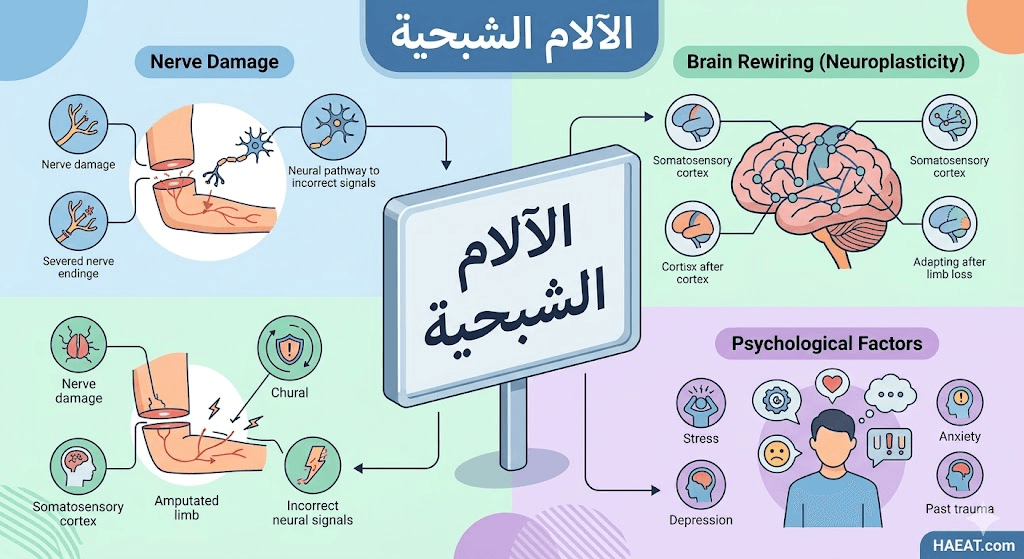
تتضافر العوامل العصبية والبيولوجية لتفسير نشوء الآلام الشبحية، حيث لا يعترف الجهاز العصبي بسهولة بالنقص المفاجئ في أعضائه، ويبدأ في خلق بدائل حسية.
- إعادة تنظيم القشرة الدماغية: عندما يتوقف الدماغ عن تلقي إشارات من الطرف المبتور، تقوم المناطق العصبية المجاورة بالسيطرة على المساحة المخصصة لذلك الطرف.
- تكون الأورام العصبية (Neuromas): تنمو نهايات الأعصاب المقطوعة في منطقة الجذع بشكل عشوائي، مما يؤدي لإرسال إشارات ألم عشوائية للدماغ.
- الذاكرة الحسية للألم: إذا كان المريض يعاني من آلام شديدة في العضو قبل البتر، فإن الدماغ “يخزن” هذا الألم ويستمر في إعادة إنتاجه.
- التحسس المركزي (Central Sensitization): يصبح الحبل الشوكي أكثر حساسية للإشارات العصبية، مما يجعله ينقل إشارات الألم بشكل مفرط وغير دقيق.
- الاضطرابات الكيميائية: حدوث خلل في مستويات النواقل العصبية مثل الغلوتامات والمواد الأفيونية الطبيعية التي تنظم إدراك الألم في المسارات العصبية.
- انقطاع المدخلات الحسية (Deafferentation): الفقدان المفاجئ للمعلومات القادمة من الطرف يسبب “جوعاً حسياً” يجعل الخلايا العصبية في الدماغ تطلق نبضات تلقائية مؤلمة.
- العوامل الطرفية: قد تؤدي التغيرات في تدفق الدم أو درجة الحرارة في منطقة الجذع إلى تحفيز نوبات الألم في الطرف الشبحي.
متى تزور الطبيب؟
تتطلب حالات الآلام الشبحية مراقبة دقيقة، لأن التأخر في طلب الاستشارة الطبية قد يؤدي إلى مزمنة الألم وصعوبة علاجه لاحقاً نتيجة التغيرات الدائمة في المسارات العصبية.
العلامات التحذيرية لدى البالغين
تُشير مدونة HAEAT الطبية إلى ضرورة مراجعة المختصين فور ظهور علامات تدل على تدهور الحالة العصبية أو تداخل الألم مع الوظائف الحيوية.
- فقدان القدرة على النوم بشكل مستمر نتيجة نوبات الألم الليلية التي لا تستجيب للمسكنات.
- ظهور أعراض نفسية حادة مثل الاكتئاب السريري أو الأفكار الانتحارية الناتجة عن الوجع المستمر.
- تداخل الألم مع عملية تركيب أو استخدام الطرف الاصطناعي، مما يعيق إعادة التأهيل الحركي.
- انتشار الألم من الطرف الشبحي إلى مناطق أخرى سليمة في الجسم بشكل غير مفسر.
- ملاحظة تغيرات جلدية أو برودة شديدة أو تورم غير طبيعي في “جذع” الطرف المبتور.
تقييم الألم لدى الأطفال (خاصة حالات البتر الخلقي)
يواجه الأطفال تحدياً خاصاً في التعبير عن الآلام الشبحية، مما يتطلب من الوالدين مراقبة سلوكية دقيقة لاكتشاف المعاناة الصامتة.
- تراجع الطفل المفاجئ عن ممارسة الألعاب الحركية أو الهوايات التي كان يفضلها سابقاً.
- نوبات من البكاء أو الصراخ دون وجود سبب طبي ظاهر في الأجزاء السليمة من الجسم.
- وصف الطفل لأحاسيس “غريبة” أو “مخيفة” تحدث في الفراغ الذي كان يجب أن يشغله الطرف.
- اضطرابات الأكل أو التبول اللاإرادي التي قد تظهر كاستجابة غير مباشرة للألم العصبي المزمن.
- العدوانية المفاجئة أو الانعزال الاجتماعي، وهي مؤشرات شائعة على الألم غير المعالج عند الصغار.
دور تقنيات المراقبة عن بُعد والذكاء الاصطناعي في تتبع نوبات الألم
في العصر الرقمي الحالي، تبرز حلول مبتكرة يوصي بها المختصون في مجلة حياة الطبية لتوفير بيانات دقيقة تساعد الأطباء في تصميم خطط علاجية مخصصة.
- حساسات الضغط الذكية: أجهزة توضع داخل تجويف الطرف الاصطناعي لرصد الضغوط التي قد تحفز الألم الوهمي.
- تطبيقات تتبع الألم: برمجيات متطورة تسمح للمريض بتسجيل شدة ونوع الألم فور حدوثه، مع ربط ذلك بالعوامل البيئية مثل الطقس.
- تحليل البيانات الضخمة: استخدام خوارزميات الذكاء الاصطناعي للتنبؤ بموعد النوبات بناءً على معدل ضربات القلب وأنماط النشاط البدني.
- التواصل اللحظي مع الفريق الطبي: منصات تتيح للأطباء تعديل جرعات الأدوية العصبية بناءً على التقارير الرقمية اليومية للمريض.
عوامل خطر الإصابة بـ الآلام الشبحية
تتداخل مجموعة من العوامل الفيزيولوجية والسريرية لزيادة احتمالية تطوير الآلام الشبحية بعد عمليات البتر، وهي عوامل تساعد الأطباء في التنبؤ بحدة الحالة.
- الألم المزمن قبل البتر: يُعد وجود ألم شديد ومستمر في العضو قبل إزالته من أقوى المحفزات، حيث “يُبرمج” الدماغ على استقبال إشارات الألم.
- نوع البتر وموقعه: تشير الدراسات إلى أن عمليات بتر الأطراف العلوية (خاصة من الكتف) ترتبط بمعدلات أعلى من الآلام الشبحية مقارنة بالأطراف السفلية.
- الجنس والعمر: تشير الإحصائيات إلى أن النساء والبالغين في منتصف العمر أكثر عرضة لتطوير نوبات الألم الوهمي المكثفة مقارنة بالأطفال وكبار السن.
- الحالة النفسية الأولية: الاكتئاب والقلق قبل الجراحة يؤديان إلى خفض عتبة الألم وزيادة تحسس الجهاز العصبي المركزي للإشارات العصبية الخاطئة.
- العدوى الجراحية: يؤدي حدوث التهابات في منطقة الجذع بعد العملية إلى تهيج النهايات العصبية، مما يرفع من فرص الإصابة بـ الآلام الشبحية.
- التلف العصبي السابق: إصابات الأعصاب المحيطية أو الأمراض مثل السكري التي تسبب اعتلال الأعصاب تزيد من تعقيد الاستجابة العصبية بعد البتر.
- تكون الجلطات الدموية: ضعف التروية الدموية في الأوعية المتبقية قد يحفز مسارات الألم في القشرة الحسية، مما يعمق تجربة الآلام الشبحية.
- الاستعداد الوراثي: تشير أبحاث حديثة إلى وجود تباين في الجينات المسؤولة عن نقل الإشارات العصبية، مما يجعل بعض الأفراد أكثر عرضة للألم المزمن.
مضاعفات الآلام الشبحية
لا تتوقف خطورة الآلام الشبحية عند حد الوجع الجسدي، بل تمتد لتشمل سلسلة من المضاعفات التي تؤثر على جودة الحياة الشاملة للمريض.
- اضطراب النوم المزمن: الأرق الحاد الناتج عن نوبات الألم الليلية يؤدي إلى إجهاد بدني وتراجع في الوظائف الإدراكية والتركيز خلال النهار.
- الاكتئاب السريري: يؤدي الشعور بالعجز أمام ألم في عضو مفقود إلى تدهور الصحة النفسية، مما يجعل الآلام الشبحية مصدراً للإحباط النفسي العميق.
- الإدمان الدوائي: الاعتماد المفرط على المسكنات الأفيونية للسيطرة على الوجع قد يؤدي إلى اضطرابات تعاطي المواد وتفاقم المشكلات الصحية والاجتماعية.
- العزلة الاجتماعية: يتجنب المرضى التفاعل الاجتماعي نتيجة الخوف من نوبات الألم المفاجئة أو بسبب الشعور بالخجل من “ألم الوهم” غير المفهوم للآخرين.
- تأخر التأهيل الحركي: يعيق الألم المستمر عملية التدريب على الأطراف الاصطناعية، مما يطيل فترة الاعتماد على الكرسي المتحرك أو المساعدين.
- ظاهرة التليسكوب العكسية: إحساس مزعج بتقلص الطرف الشبحي ودخوله داخل الجذع، وهو ما يسبب ضغطاً نفسياً وجسدياً مرتبطاً بـ الآلام الشبحية.
- ضعف الجهاز المناعي: يؤدي الإجهاد المزمن الناتج عن الألم المستمر إلى رفع مستويات الكورتيزول، مما يقلل من كفاءة المناعة في مواجهة الأمراض.
- تدهور العلاقات الأسرية: يؤثر الألم المستمر على مزاج المريض وتفاعله مع محيطه، مما يخلق فجوة تواصل مع أفراد العائلة والأصدقاء المقربين.
الوقاية من الآلام الشبحية
تبدأ استراتيجيات الوقاية من الآلام الشبحية قبل البدء في إجراءات الجراحة الفعلية، وتستمر عبر بروتوكولات صارمة في مرحلة التعافي المبكر.
- التخدير الموضعي الاستباقي: استخدام قسطرة فوق الجافية قبل الجراحة بـ 48 ساعة لمنع وصول إشارات الألم المكثفة إلى الدماغ والحبل الشوكي.
- تقنيات إحصار الأعصاب: حقن المواد المخدرة مباشرة في الأعصاب الرئيسية قبل قطعها لتقليل صدمة الجهاز العصبي المركزي ومنع الآلام الشبحية.
- الإدارة المبكرة للألم: السيطرة الحازمة على ألم الجذع في الساعات الأولى بعد البتر تمنع الدماغ من الدخول في حالة التحسس المركزي الدائم.
- التدليك والضغط اللطيف: البدء بتمارين لمس الجذع ولفه بالأربطة الضاغطة يساعد في إعادة معايرة المدخلات الحسية المرسلة إلى القشرة المخية.
- الدعم النفسي التحضيري: تهيئة المريض نفسياً لاحتمالية حدوث أحاسيس شبحية تقلل من وقع الصدمة وتخفف من التوتر المحفز لـ الآلام الشبحية.
- العلاج الطبيعي المبكر: تحريك المفاصل المتبقية في أسرع وقت ممكن يحافظ على تدفق الإشارات العصبية الطبيعية ويمنع ركود الخريطة الحسية الدماغية.
- التغذية العصبية المتوازنة: تناول الفيتامينات الداعمة للأعصاب مثل B12 قبل وبعد الجراحة يعزز من قدرة الألياف العصبية على التعافي السليم.
- استخدام الأطراف الاصطناعية المبكرة: يساعد ارتداء طرف مؤقت في وقت مبكر الدماغ على دمج “الجسم الجديد” وتقليل التركيز على الآلام الشبحية.
تشخيص الآلام الشبحية
تعتمد عملية التشخيص التي توضحها بوابة HAEAT الطبية على استبعاد الأسباب العضوية الأخرى والتركيز على التاريخ المرضي الدقيق والتوصيف الحسي للمريض.
- التقييم السريري الشامل: فحص الجذع للتأكد من عدم وجود التهابات أو أورام عصبية أو مشكلات في تدفق الدم تحاكي أعراض الآلام الشبحية.
- تخطيط كهربائية العضل (EMG): يُستخدم لاستبعاد وجود نشاط كهربائي غير طبيعي في الأعصاب المحيطية المتبقية التي قد تسبب آلاماً في منطقة البتر.
- التصوير بالرنين المغناطيسي (MRI): يساعد في استبعاد وجود ضغط على الجذور العصبية في العمود الفقري، والتي قد تظهر كآلام في الطرف الشبحي.
- اختبارات الدم المعملية: تُجرى لاستبعاد وجود عدوى بكتيرية أو التهابات جهازية قد تزيد من حساسية المريض وتفاقم حالات الآلام الشبحية.
- استبيانات وصف الألم: أدوات متخصصة تطلب من المريض تصنيف الألم (حارق، طاعن، ضاغط) لتحديد المسار العصبي الأكثر تأثراً في الدماغ.
- اختبارات الاستجابة الحسية: قياس مدى تحسس الجذع للمؤثرات الخارجية مثل الحرارة واللمس الخفيف، لتقييم مستوى التحسس المركزي المرتبط بالألم.
- التصوير المقطعي المحوسب (CT): للكشف عن أي نمو عظمي غير طبيعي (نتوءات) في نهاية العظم المبتور قد يضغط على الأعصاب ويحفز الآلام الشبحية.
- الاستشارة النفسية العصبية: لتقييم الروابط بين الحالة المزاجية وشدة الألم، وتحديد ما إذا كان هناك “خوف من الألم” يعزز تجربة المريض السلبية.
علاج الآلام الشبحية
يتطلب علاج الآلام الشبحية نهجاً متعدد التخصصات يجمع بين تعديل كيمياء الدماغ، وإعادة تدريب المسارات العصبية، واستخدام التقنيات التكنولوجية الحديثة. (وفقاً لـ المعهد الوطني للاضطرابات العصبية والسكتة الدماغية (NINDS)، فإن الجمع بين العلاجات هو المفتاح للنجاح).
التغييرات في نمط الحياة والعلاجات المنزلية
تساهم ممارسات الحياة اليومية في تقليل وتيرة النوبات وتحسين قدرة المريض على التعايش مع الإشارات الحسية المزعجة.
- ممارسة التمارين الرياضية: النشاط البدني المنتظم يحفز إفراز الإندورفين، وهو المسكن الطبيعي للجسم الذي يقلل من حدة الآلام الشبحية.
- علاج المرآة (Mirror Therapy): وضع مرآة أمام العضو السليم لتبدو وكأنها الطرف المفقود، مما يخدع الدماغ ويخفف من التشنجات الوهمية.
- تقنيات الاسترخاء والتأمل: يساعد التنفس العميق واليوغا في خفض مستويات القلق، مما يقلل من إدراك الدماغ لإشارات الألم العصبي.
- تجنب المحفزات البيئية: يلاحظ بعض المرضى زيادة الألم مع التدخين أو الكافيين أو التغيرات الجوية المفاجئة، لذا فإن تجنبها يقلل حدوث الآلام الشبحية.
العلاجات الدوائية
تهدف الأدوية إلى تهدئة الأعصاب المتهيجة وتعديل طريقة معالجة الدماغ للإشارات العصبية القادمة من الطرف المبتور.
الخيارات الدوائية للبالغين
تعتمد بروتوكولات البالغين على فئات دوائية متطورة تستهدف القنوات الأيونية والنواقل العصبية في الجهاز المركزي.
- مضادات الاختلاج: مثل الجابابنتين والبريغابالين، وهي الأدوية الأكثر شيوعاً لتهدئة الإشارات الكهربائية العشوائية المسببة لـ الآلام الشبحية.
- مضادات الاكتئاب ثلاثية الحلقات: مثل الأميتريبتيلين، وتستخدم بجرعات منخفضة لتعديل مستويات السيروتونين والنورادرينالين المسؤولة عن نقل الألم.
- مناهضات مستقبِلات NMDA: مثل الكيتامين، وتعمل على “إعادة ضبط” الخلايا العصبية في الحبل الشوكي لتقليل التحسس تجاه الآلام الشبحية.
البروتوكولات الدوائية للأطفال
يتم اختيار أدوية الأطفال بعناية فائقة لضمان الفعالية مع تقليل الآثار الجانبية على النمو والتطور الذهني.
- الأسيتامينوفين والآيبوبروفين: كخط أول للسيطرة على الألم الخفيف وتخفيف الالتهابات المحيطة بنهايات الأعصاب في الجذع.
- الجرعات المنخفضة من الجابابنتين: مع مراقبة دقيقة للوظائف الإدراكية لضمان عدم تأثير الدواء على الأداء الدراسي للطفل المصاب بـ الآلام الشبحية.
- المراهم الموضعية المخدرة: استخدام الليدوكائين على منطقة الجذع لتقليل الإشارات الصاعدة إلى الدماغ دون الحاجة لأدوية جهازية قوية.
التحفيز المغناطيسي عبر الجمجمة (TMS) كخيار واعد غير جراحي
يُمثل TMS ثورة في علاج الآلام الشبحية، حيث يعتمد على استخدام نبضات مغناطيسية لتعديل نشاط القشرة الحسية الحركية مباشرة.
- تستهدف النبضات المناطق التي حدث فيها “إعادة تنظيم” خاطئة، مما يساعد في استعادة التوازن العصبي المفقود.
- أثبتت الجلسات المتكررة قدرتها على تقليل شدة الألم بنسبة تصل إلى 40% لدى المرضى الذين لا يستجيبون للأدوية التقليدية.
- يتميز TMS بأنه إجراء آمن تماماً ولا يتطلب تخديراً، مما يجعله خياراً مثالياً لمن يعانون من حساسية تجاه مسكنات الآلام الشبحية.
واجهات الدماغ والحاسوب (BCI): ثورة علاجية قادمة
تفتح تقنية BCI آفاقاً جديدة من خلال ربط النشاط العصبي ببرمجيات ذكية تترجم “نية الحركة” إلى أفعال مرئية أو ملموسة.
- يتعلم المريض كيفية التحكم في طرف اصطناعي افتراضي عبر أفكاره، مما يوفر “تغذية راجعة” بصرية تريح الدماغ من التشنجات.
- تساعد هذه التقنية في إعادة بناء الخريطة الجسدية داخل الدماغ بشكل سليم، مما يقلل تدريجياً من نوبات الآلام الشبحية.
- تُشير التوقعات إلى أن دمج الذكاء الاصطناعي مع BCI سيسمح بتصميم برامج علاجية مخصصة تتفاعل لحظياً مع الحالة العصبية للمريض.

الطب البديل والآلام الشبحية
تُقدم العلاجات التكميلية خيارات مساندة قوية للبروتوكولات الطبية التقليدية، حيث تركز على تهدئة الجهاز العصبي المحيطي وتحسين الحالة المزاجية العامة للمريض.
- الوخز بالإبر الصينية (Acupuncture): تعمل هذه التقنية على تحفيز نقاط عصبية محددة لإطلاق الإندورفين وتعطيل إشارات الألم الصاعدة المرتبطة بـ الآلام الشبحية.
- الارتجاع البيولوجي (Biofeedback): يتعلم المريض كيفية التحكم في الوظائف اللاإرادية مثل ضربات القلب ودرجة حرارة الجلد لتقليل التوتر العضلي الذي يفاقم الألم.
- العلاج بالتدليك (Massage Therapy): يساعد تدليك الجذع والمنطقة المحيطة في تحسين التروية الدموية وتقليل الحساسية المفرطة للنهايات العصبية المتبقية.
- التنويم المغناطيسي الطبي: يُستخدم لتغيير طريقة إدراك الدماغ للأحاسيس الوهمية، مما يساعد المرضى على تجاهل نوبات الآلام الشبحية أو تخفيف حدتها.
- العلاجات العطرية (Aromatherapy): استخدام زيوت مثل الخزامى والنعناع لتقليل القلق وتحسين جودة النوم، وهو أمر حيوي للتعامل مع آلام الأعصاب المزمنة.
- تمارين التشي غونغ والتاي تشي: تجمع بين الحركة اللطيفة والتأمل، مما يساعد في إعادة دمج صورة الجسم في الدماغ وتقليل اضطرابات الآلام الشبحية.
- التحفيز الكهربائي للعصب عبر الجلد (TENS): إرسال تيارات كهربائية خفيفة إلى الجذع لتشويش رسائل الألم ومنع وصولها إلى مراكز الإدراك العليا.
الاستعداد لموعدك مع الطبيب
تتطلب الزيارة الطبية الناجحة تحضيراً مسبقاً لضمان تغطية كافة الجوانب الحسية والنفسية المتعلقة بـ الآلام الشبحية، مما يسهل على الطبيب وضع خطة دقيقة.
ما الذي يمكنك فعله؟
يجب على المريض توثيق تجربته بدقة لتوفير صورة واضحة للفريق المعالج حول طبيعة المعاناة اليومية.
- تدوين قائمة مفصلة بجميع الأدوية والمكملات الغذائية التي تتناولها حالياً، مع توضيح جرعاتها ومدى تأثيرها على الألم.
- تسجيل توقيت ظهور نوبات الآلام الشبحية ومدتها، وما إذا كانت هناك أنشطة معينة تزيد من حدتها أو تخففها.
- كتابة الأسئلة الجوهرية التي تود طرحها، مثل الخيارات العلاجية المتاحة والآثار الجانبية المتوقعة لكل منها.
- اصطحاب أحد أفراد العائلة أو الأصدقاء لدعمك نفسياً والمساعدة في تذكر التعليمات الطبية المعقدة التي سيقدمها الطبيب.
ما الذي تتوقعه من الطبيب؟
سوف يقوم المختص بإجراء فحص شامل يركز على الحالة العصبية والفيزيولوجية لمنطقة البتر وعلاقتها بالدماغ.
- طرح أسئلة دقيقة حول طبيعة الإحساس (حرق، طعن، ضغط) وتكراره على مدار اليوم والليل.
- فحص الجذع يدوياً للبحث عن نقاط الزناد (Trigger Points) التي قد تثير نوبات الآلام الشبحية عند لمسها.
- طلب إجراء فحوصات تصويرية أو تخطيط للأعصاب لاستبعاد وجود مشكلات هيكلية في موقع الجراحة الأصلي.
- مناقشة الأهداف الواقعية للعلاج، وتوضيح أن الهدف غالباً هو إدارة الألم وتحسين جودة الحياة وليس الشفاء التام المفاجئ.
استخدام تطبيقات “مذكرات الألم الرقمية” لتحليل المحفزات بدقة
توفر التكنولوجيا الحديثة أدوات تساعد في تحليل أنماط الآلام الشبحية بطريقة علمية تعتمد على البيانات الضخمة والذكاء الاصطناعي.
- تسمح هذه التطبيقات برسم خرائط حرارية للألم توضح المناطق الأكثر تأثراً في الطرف الوهمي وكيفية تغيرها عبر الزمن.
- ربط شدة الألم بعوامل خارجية مثل جودة النوم، مستويات التوتر، وحتى تقلبات الطقس والضغط الجوي.
- تصدير تقارير دورية شاملة يمكن إرسالها للطبيب عبر البريد الإلكتروني، مما يوفر وقتاً ثميناً خلال جلسة الاستشارة الطبية.
مراحل الشفاء من الآلام الشبحية
لا يحدث التعافي من الآلام الشبحية بين عشية وضحاها، بل يمر عبر مراحل تتطلب الصبر والالتزام بالخطة العلاجية والفيزيائية.
- المرحلة الحادة (الأيام الأولى بعد البتر): التركيز على السيطرة على ألم الجرح ومنع تحسس الجهاز العصبي المركزي من خلال التخدير القوي.
- مرحلة التكيف العصبي المبكر (2-6 أسابيع): يبدأ الدماغ في إعادة تنظيم نفسه، وهنا تبرز أهمية “علاج المرآة” لتقليل تشوش الخريطة الحسية.
- مرحلة الاستقرار الوظيفي (3-6 أشهر): البدء في استخدام الأطراف الاصطناعية، مما يساعد في تزويد الدماغ بمدخلات حسية جديدة تنافس إشارات الآلام الشبحية.
- مرحلة الإدارة المزمنة (ما بعد 6 أشهر): إذا استمر الألم، يتم التركيز على العلاجات الدوائية طويلة الأمد وتقنيات التحفيز العصبي المتقدمة.
- مرحلة الدمج النفسي والاجتماعي: الوصول إلى حالة من القبول والتأقلم، حيث يصبح المريض قادراً على ممارسة حياته رغم وجود بعض الأحاسيس الشبحية المتقطعة.
الأنواع الشائعة للآلام الشبحية
على عكس المعتقد الشائع، لا تقتصر هذه الظاهرة على الأطراف فقط، بل يمكن أن تظهر بعد استئصال أي جزء حيوي من الجسد.
- ألم الأطراف الشبحية: وهو النوع الأكثر شهرة، ويحدث بعد بتر اليدين أو القدمين أو الساقين والذراعين بشكل كامل أو جزئي.
- ألم الثدي الشبحي: تشعر به النساء بعد عمليات استئصال الثدي، ويتجلى في شكل حكة أو حرقان في مكان الثدي المفقود.
- ألم الأسنان الشبحي: إحساس بالألم في موقع سن تم خلعه، وغالباً ما يكون ناتجاً عن اضطراب في العصب ثلاثي التوائم.
- الآلام الحشوية الشبحية: شعور نادر بالألم في أعضاء داخلية تم استئصالها، مثل الزائدة الدودية أو المرارة أو حتى المثانة.
- ألم العين الشبحي: يختبره المرضى بعد عمليات استئصال العين، حيث يشعرون بوجود ضغط أو وجع خلف محجر العين الفارغ.
الآليات العصبية وإعادة تنظيم القشرة الدماغية في الآلام الشبحية
تُعد ظاهرة “إعادة التخطيط القشري” (Cortical Remapping) هي التفسير العلمي الأعمق لنشوء الآلام الشبحية، وهي تكشف عن مدى مرونة الدماغ البشري.
عندما يتوقف الجزء المخصص لليد في القشرة الحسية عن تلقي الإشارات، تبدأ المناطق المجاورة (مثل منطقة الوجه) بالتوسع في هذه المساحة الشاغرة. وبناءً على ذلك، قد يشعر المريض بوجع في “يده المفقودة” عندما يلمس شخص ما وجهه، لأن الدماغ يترجم إشارات الوجه على أنها قادمة من اليد. تؤكد الأبحاث في مجلة حياة الطبية أن شدة هذا التداخل العبي تتناسب طردياً مع شدة الآلام الشبحية التي يختبرها المريض.
تتضمن هذه الآلية أيضاً فقدان التثبيط العصبي؛ ففي الحالة الطبيعية، تقوم الخلايا العصبية بتثبيط الإشارات العشوائية، ولكن بعد البتر، يختل هذا التوازن. يؤدي هذا الخلل إلى “فرط استثارة” الخلايا العصبية، مما يجعلها تطلق نبضات ألم مستمرة وتلقائية، وهي ما نطلق عليه سريرياً الآلام الشبحية. إن فهم هذه العملية هو ما سمح بتطوير تقنيات مثل التحفيز المغناطيسي لتصحيح هذا المسار الخاطئ.
دور الواقع الافتراضي (VR) وعلاج المرآة في تخفيف الألم الوهمي
يمثل دمج التكنولوجيا البصرية ثورة في علاج الآلام الشبحية، حيث يعتمد على مبدأ “التغذية الراجعة البصرية” لتصحيح أخطاء المعالجة الدماغية.
يقوم علاج المرآة بخلق وهم بصري يجعل الدماغ يعتقد أن الطرف المفقود يتحرك بسلاسة ودون ألم، مما يؤدي إلى استرخاء التشنجات الوهمية. أما تقنية الواقع الافتراضي (VR)، فهي تأخذ هذا المفهوم إلى مستوى أعمق من خلال غمر المريض في بيئة رقمية كاملة يتحكم فيها بطرفه الشبحي. تساعد هذه التجربة الغامرة في تقليل حدة الآلام الشبحية عبر تحفيز المرونة العصبية الإيجابية وإعادة تدريب الدماغ على إدراك الأطراف بشكل سليم.
تشير الدراسات السريرية إلى أن المرضى الذين يستخدمون VR لمدة 20 دقيقة يومياً يظهرون انخفاضاً ملحوظاً في وتيرة النوبات. تعمل هذه التقنية على تشتيت انتباه مراكز الألم العليا، وتوفر في الوقت ذاته محفزات بصرية تعوض عن غياب الإشارات الحسية المفقودة. وبذلك، تصبح التكنولوجيا شريكاً أساسياً في تقليل الاعتماد على المسكنات القوية في علاج الآلام الشبحية.
التأثير النفسي والاجتماعي طويل الأمد على مبتوري الأطراف
لا تقتصر آثار الآلام الشبحية على الجانب الجسدي، بل تمتد لتشكل تحدياً نفسياً كبيراً يؤثر على هوية المريض وثقته بنفسه.
يعاني الكثير من المصابين مما يُعرف بـ “اضطراب صورة الجسم”، حيث يشعرون بعدم التكامل الجسدي، ويزيد الألم الشبحي من هذا الشعور بالإحباط. يمكن أن تؤدي هذه الحالة إلى العزلة الاجتماعية، حيث يتجنب المريض التجمعات خوفاً من نظرات الشفقة أو من حدوث نوبة ألم مفاجئة. توضح مدونة حياة الطبية أن الدعم النفسي المتخصص لا يقل أهمية عن العلاج الدوائي للسيطرة على تداعيات الآلام الشبحية.
علاوة على ذلك، قد يتأثر الاستقرار المهني والمادي للمريض نتيجة عدم القدرة على العمل بانتظام بسبب الآلام المستمرة. يتطلب هذا الأمر تدخل أخصائيين اجتماعيين لمساعدة المريض في إعادة التأهيل المهني والاندماج مجدداً في المجتمع. إن التغلب على الآلام الشبحية يتطلب رحلة شمولية تبدأ من الأعصاب وتنتهي باستعادة الدور الاجتماعي الفعال للمريض.
التغذية العصبية: هل يؤثر النظام الغذائي على شدة الآلام الشبحية؟
تبرز الأبحاث الحديثة دوراً محورياً للتغذية في تعديل مستويات الالتهاب العصبي التي قد تؤثر بشكل مباشر على شدة الآلام الشبحية.
- الأحماض الدهنية أوميغا 3: الموجودة في الأسماك والكتان، وتعمل كمضادات التهاب طبيعية تقلل من تهيج النهايات العصبية في الجذع.
- مجموعة فيتامينات B (خاصة B12 و B6): ضرورية لترميم غمد الميالين الذي يحمي الأعصاب، مما يقلل من تسرب الإشارات الكهربائية المسببة للألم.
- المغنيسيوم: يعمل كباسط طبيعي للعضلات والأعصاب، ويساعد في حظر مستقبلات NMDA التي تلعب دوراً في تحفيز الآلام الشبحية.
- مضادات الأكسدة: مثل فيتامين C و E، والتي تحمي الخلايا العصبية من الإجهاد التأكسدي الناتج عن الإصابات والجراحات الكبيرة.
- تجنب السكريات المكررة: حيث تزيد من مستويات الالتهاب العام في الجسم، مما قد يؤدي إلى تفاقم حساسية المريض تجاه الآلام الشبحية.
خرافات شائعة حول الآلام الشبحية
تحيط بـ الآلام الشبحية العديد من المفاهيم الخاطئة التي قد تزيد من معاناة المريض النفسية وتؤخر حصوله على العلاج المناسب.
- خرافة: “الألم ناتج عن خيال المريض فقط”: الحقيقة هي أن الألم ناتج عن نشاط عصبي حقيقي في الدماغ والحبل الشوكي ومثبت بالتصوير الطبي.
- خرافة: “سوف يختفي الألم تماماً بمجرد التئام الجرح”: الحقيقة أن الآلام الشبحية قد تستمر لسنوات لأنها تتعلق بالدماغ وليس فقط بمكان الجرح.
- خرافة: “الأطراف الاصطناعية تزيد من الألم”: الحقيقة أن الطرف الاصطناعي المريح والمنظم جيداً قد يساعد الدماغ في تقليل إشارات الألم الوهمية.
- خرافة: “لا يوجد علاج فعال لهذه الحالة”: الحقيقة أن هناك عشرات الحلول الدوائية والتقنية التي يمكنها السيطرة على الآلام الشبحية بنجاح كبير.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء في الرعاية السريرية، نقدم لك هذه النصائح “الداخلية” التي قد لا تجدها في الكتيبات الطبية التقليدية للتعامل مع الآلام الشبحية.
- تقنية “اللمس المتناقض”: جرب لمس الطرف السليم في نفس المنطقة التي تشعر فيها بالألم في الطرف الشبحي؛ هذا يساعد في تهدئة الدماغ.
- التدفئة أو التبريد للجذع: أحياناً يكون تغيير درجة حرارة نهاية العضو المبتور كافياً لكسر حلقة إشارات الآلام الشبحية المفاجئة.
- الحديث مع الطرف الشبحي: قد يبدو الأمر غريباً، لكن توجيه أوامر ذهبية للاسترخاء للعضو المفقود يساعد بعض المرضى في تقليل التشنج الوهمي.
- انضم لمجموعات الدعم: التحدث مع أشخاص مروا بنفس التجربة يقلل من شعورك بالوحدة ويوفر لك حلولاً عملية جربها آخرون للسيطرة على الآلام الشبحية.
- حافظ على مذكراتك الرقمية: المعرفة هي القوة؛ فمعرفة محفزات ألمك تجعلك قادراً على تجنب النوبات قبل وقوعها بذكاء.
أسئلة شائعة
هل يمكن أن تكون الآلام الشبحية وراثية؟
لا يوجد دليل قاطع على أنها وراثية بالمعنى التقليدي، ولكن الحساسية تجاه الألم المزمن وكيفية تفاعل الجهاز العصبي مع الإصابات قد تختلف بناءً على عوامل جينية تجعل البعض أكثر عرضة للإصابة بـ الآلام الشبحية.
هل يؤثر الطقس البارد على شدة الألم الوهمي؟
نعم، يبلغ الكثير من المرضى عن زيادة حدة الآلام الشبحية خلال الطقس البارد أو عند تغير الضغط الجوي، ويرجع ذلك غالباً إلى تأثير الحرارة على تدفق الدم في الجذع وتحسس النهايات العصبية.
كم تستمر نوبة الألم الشبحية في العادة؟
تختلف المدة بشكل كبير؛ فقد تستمر لنوع من الثواني أو الدقائق، وفي حالات أخرى قد تدوم لساعات. مع العلاج الصحيح، تصبح هذه النوبات أقل تكراراً وأقل حدة بمرور الوقت.
الخاتمة
تظل الآلام الشبحية تذكيراً قوياً بمدى تعقيد الدماغ البشري وقدرته المذهلة على التكيف، حتى وإن كان ذلك التكيف مؤلماً في بعض الأحيان. إن مفتاح السيطرة على هذه الحالة يكمن في التشخيص المبكر، واستخدام مزيج من التكنولوجيا الحديثة والعلاجات الدوائية، والدعم النفسي المستمر. نؤكد في مدونة حياة الطبية أن المعاناة من ألم لا يراه الآخرون لا تعني أبداً أنها غير حقيقية، وأن العلم اليوم يمتلك الأدوات الكافية لإعادة جودة الحياة لكل من يواجه هذا التحدي العصبي الفريد.