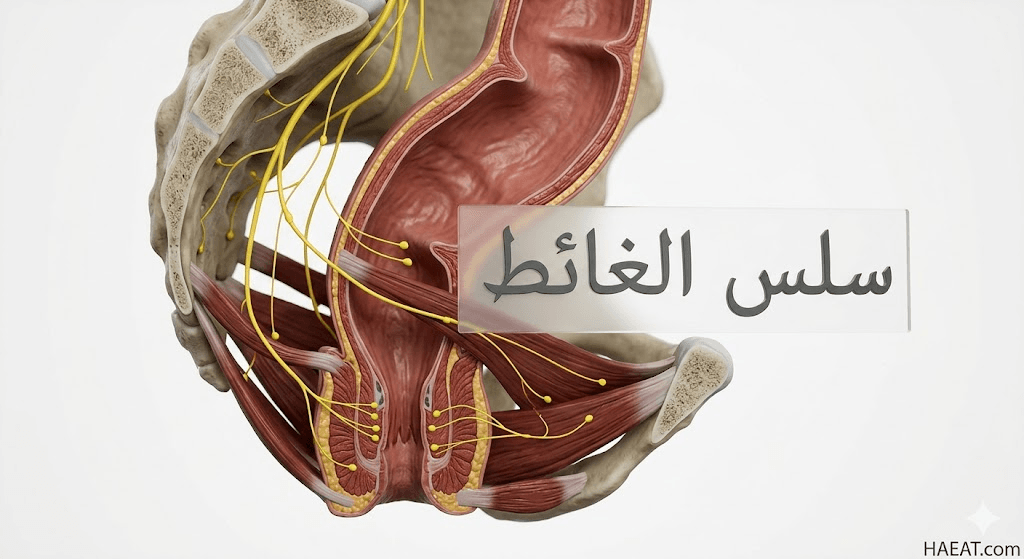
سلس الغائط أو ما يُعرف طبياً بـ (Fecal incontinence) هو حالة طبية معقدة تتجاوز كونها مجرد عرض جسدي، لتصبح تحدياً نفسياً واجتماعياً يتطلب فهماً دقيقاً لآليات التحكم المعوي. تقدم مدونة حياة الطبية في هذا الدليل تشريحاً علمياً لهذه الحالة، متبوعاً بأحدث البروتوكولات العلاجية العالمية المعتمدة لاستعادة السيطرة الكاملة على وظائف الإخراج وتجنب الإحراج الاجتماعي.
ما هو سلس الغائط؟
سلس الغائط هو الفقدان المفاجئ واللاإرادي للقدرة على التحكم في خروج البراز أو الغازات المعوية من المستقيم حتى الوصول إلى الوقت والمكان المناسبين للإخراج. تختلف شدة هذه الحالة سريرياً بين تسرب بسيط للبراز السائل عند بذل مجهود بدني مفاجئ (مثل العطس أو السعال)، وصولاً إلى فقدان السيطرة التام والكامل على محتويات الأمعاء الصلبة والسائلة بشكل متكرر يومياً.
تحدث هذه الحالة عندما تضعف المصرة الشرجية أو تفقد الأعصاب الحسية قدرتها على التمييز بين الغازات والفضلات الصلبة. وبناءً على الدراسات الحديثة، فإن الإصابة بـ سلس الغائط لا تقتصر على فئة عمرية محددة، إلا أنها تزداد شيوعاً لدى النساء وكبار السن نتيجة التغيرات الفسيولوجية والتشريحية المرتبطة بالولادة والشيخوخة.
أعراض سلس الغائط
تتنوع المظاهر السريرية التي تصاحب حالة سلس الغائط بناءً على المسبب الرئيسي ودرجة كفاءة عضلات قاع الحوض، وتتوزع هذه الأعراض لتشمل الجوانب التالية:
- السلس الإلحاحي (Urge Incontinence): وهو الشعور المفاجئ والعنيف بالحاجة إلى التغوط، حيث تنقبض الأمعاء بقوة لا تترك للمريض وقتاً كافياً للوصول إلى المرحاض.
- السلس السلبي (Passive Incontinence): حدوث تسرب برازي عفوي دون أي شعور مسبق بالحاجة إلى الإخراج، وغالباً ما يكتشف المريض ذلك عند رؤية آثار على الملابس الداخلية.
- التسرب البرازي بعد الإخراج: استمرار خروج كميات صغيرة من البراز أو المخاط الشرجى بعد الانتهاء من عملية التبرز الطبيعية بفترة وجيزة.
- عدم القدرة على التحكم في الغازات: خروج الريح بشكل لاإرادي في مواقف محرجة، وهو غالباً ما يكون أول مؤشر على ضعف عضلة المصرة.
- التهابات الجلد الشرجية: ظهور طفح جلدي، حكة مزمنة، أو تقرحات في المنطقة المحيطة بفتحة الشرج نتيجة التعرض المستمر للرطوبة والمواد الكيميائية الموجودة في الفضلات.
- الأعراض النفسية المرتبطة: الشعور بالخجل الشديد، العزلة الاجتماعية، وتطور حالات من الاكتئاب أو القلق المرضي المرتبط بالخوف من وقوع “حوادث” في الأماكن العامة.
أسباب سلس الغائط
يعتمد الحفاظ على القوام المعوي والتحكم في الإخراج على تداخل معقد بين الجهاز العصبي المركزي والعضلات الإرادية واللاإرادية، وتعود الأسباب الأكثر شيوعاً وفقاً لـ موقع حياة الطبي إلى:
- تلف عضلات المصرة الشرجية: غالباً ما يحدث هذا التلف أثناء عمليات الولادة المهبلية الصعبة التي تتطلب استخدام الجفت (Forceps) أو نتيجة إجراء “شق العجان”. كما يمكن أن تتضرر العضلات بسبب جراحات سابقة للبواسير أو الناصور الشرجي.
- الاعتلال العصبي الحسي والحركي: تلف الأعصاب التي تستشعر وجود البراز في المستقيم أو تلك التي ترسل أوامر الانقباض للمصرة. ويشيع ذلك لدى مرضى السكري المزمن، التصلب المتعدد (MS)، أو بعد إصابات الحبل الشوكي والسكتات الدماغية.
- الإمساك المزمن والتأثير الانحشاري: يؤدي تراكم البراز الصلب لفترات طويلة إلى تمدد المستقيم وضعف عضلاته بشكل دائم. في هذه الحالة، يتسرب البراز السائل من الأمعاء العليا حول الكتلة الصلبة المنحشرة، وهو ما يُعرف بـ “الإسهال الكاذب”.
- الإسهال المتكرر: البراز السائل يمارس ضغطاً هيدروليكياً كبيراً على المصرة الشرجية، مما يجعل التحكم فيه أصعب بكثير من البراز المتماسك، خاصة في حالات متلازمة القولون العصبي أو أمراض الأمعاء الالتهابية (IBD).
- فقدان مرونة المستقيم (Loss of Storage Capacity): في الحالة الطبيعية، يتمدد المستقيم لاستيعاب الفضلات؛ لكن التندبات الناتجة عن العلاج الإشعاعي للسرطان أو داء كرون تجعل المستقيم صلباً، مما يؤدي لفيض البراز بسرعة نحو الخارج.
- هبوط المستقيم والقيلة المستقيمية: تدلي المستقيم من مكانه الطبيعي أو اندفاعه نحو جدار المهبل يسبب اختلالاً في الزوايا التشريحية المسؤولة عن منع التسرب، مما يؤدي إلى ظهور سلس الغائط.

متى تزور الطبيب؟
يُعد كسر حاجز الصمت وطلب الاستشارة الطبية الخطوة الأولى والأساسية نحو العلاج، حيث تشير بيانات موقع HAEAT الطبي إلى أن 60% من المصابين يتأخرون في استشارة المختص بسبب الخجل، مما يؤدي لتفاقم الحالة وتعقيد خيارات العلاج المتاحة.
عند البالغين
يجب حجز موعد مع طبيب الجهاز الهضمي أو جراح القولون والمستقيم فوراً إذا أصبح سلس الغائط عائقاً أمام ممارسة الأنشطة الاجتماعية أو المهنية، أو في حال ظهور “العلامات الحمراء” التالية:
- خروج دم مع البراز المتسرب أو نزيف مستقيمي نشط.
- آلام حادة ومستمرة في منطقة البطن أو الحوض لا تستجيب للمسكنات البسيطة.
- تغير مفاجئ وغير مبرر في وتيرة أو قوام الإخراج يستمر لأكثر من ثلاثة أسابيع.
- الشعور بوجود كتلة أو هبوط في منطقة الشرج عند محاولة التبرز.
عند الأطفال
يُطلق على سلس الغائط لدى الأطفال “السلس البرازي الوظيفي” (Encopresis)، ويستوجب التدخل الطبي في الحالات التالية:
- استمرار تلطخ ملابس الطفل بالبراز بعد تجاوز سن الرابعة (سن اكتمال نضج التحكم المعوي).
- تعمد الطفل إخفاء ملابسه المتسخة أو تجنبه الذهاب إلى المرحاض بسبب تجارب سابقة مؤلمة مع الإمساك.
- ظهور سلوكيات انعزالية أو تراجع في الأداء الدراسي ناتج عن التنمر بسبب الروائح الكريهة.
- وجود إمساك شديد يرافقه تسرب برازي سائل لاإرادي (Overflow Incontinence).
التشخيص الرقمي وأنماط الإخراج
في عصر الطب الرقمي، يمكن للمرضى الذين يعانون من سلس الغائط استخدام تطبيقات الهواتف الذكية المتخصصة لتوثيق “مذكرات الأمعاء” (Bowel Diaries). تتيح هذه الأدوات تسجيل أوقات التسرب، أنواع الأطعمة المحفزة، ودرجة قوام البراز. هذا التحليل البياني الرقمي يمنح الطبيب رؤية موضوعية دقيقة تساعد في التمييز بين السلس الناتج عن اضطراب حركي والأخر الناتج عن خلل وظيفي في المصرة، مما يختصر زمن التشخيص ويحدد المسار العلاجي الأمثل بدقة متناهية.
(وفقاً لـ Johns Hopkins Medicine، فإن التوثيق الدقيق لنوبات السلس لـ 14 يوماً متتالية يساعد الطبيب في تحديد نمط الإصابة بنسبة دقة تصل إلى 85%).
عوامل خطر الإصابة بـ سلس الغائط
تتضافر عدة عوامل بيولوجية وبيئية لتجعل بعض الأفراد أكثر عرضة لتطوير حالة سلس الغائط مقارنة بغيرهم، وتتمثل أبرز هذه العوامل فيما يلي:
- العمر المتقدم: تزداد احتمالية الإصابة بعد سن الستين نتيجة الضعف الطبيعي في عضلات قاع الحوض وتراجع كفاءة المصرة الشرجية.
- الجنس (الإناث): تعد النساء أكثر عرضة للإصابة بـ سلس الغائط بنسبة تزيد عن الرجال، وذلك بسبب المضاعفات المرتبطة بالحمل، والولادة المهبلية المتكررة، وانقطاع الطمث الذي يؤثر على قوة الأنسجة العضلية.
- الأمراض العصبية المزمنة: المصابون بمرض ألزهايمر، التصلب المتعدد، أو من تعرضوا لسكتات دماغية يواجهون صعوبة في إدراك إشارات الامتلاء المعوي.
- الإعاقة الجسدية الشديدة: القيود الحركية التي تمنع الوصول السريع إلى المرحاض تزيد من فرص وقوع حوادث التسرب البرازي.
- استئصال المرارة سابقاً: قد يعاني بعض المرضى بعد الجراحة من إسهال مزمن ناتج عن زيادة تدفق الصفراء إلى الأمعاء، مما يحفز ظهور سلس الغائط.
- تاريخ العلاج الإشعاعي: التعرض للإشعاع في منطقة الحوض لعلاج سرطان البروستاتا أو الرحم يسبب تليفاً في جدران المستقيم.
مضاعفات سلس الغائط
لا تتوقف تداعيات سلس الغائط عند الإحراج اللحظي، بل تمتد لتشمل مضاعفات صحية ونفسية تتطلب رعاية طبية مستمرة وفقاً لمعايير بوابة HAEAT الطبية:
- التهاب الجلد التماسي: يؤدي التعرض المستمر للبراز إلى تهيج كيميائي في المنطقة المحيطة بالشرج، مما يسبب تقرحات جلدية صعبة الالتئام.
- العدوى الجرثومية: تزداد مخاطر الإصابة بالتهابات المسالك البولية (UTIs) خاصة عند النساء، نتيجة انتقال البكتيريا من الفضلات إلى المجرى البولي.
- العزلة الاجتماعية والاكتئاب: الخوف المستمر من رائحة البراز أو تسربه يدفع المرضى لتجنب العمل، المناسبات الاجتماعية، والأنشطة البدنية، مما يؤدي لتدهور الصحة النفسية.
- فقدان الكرامة الشخصية: الشعور بالعجز عن التحكم في الوظائف البيولوجية الأساسية يؤثر بعمق على الصورة الذاتية والثقة بالنفس.
الوقاية من سلس الغائط
تعتمد استراتيجيات الوقاية من سلس الغائط على تعزيز صحة الجهاز الهضمي وقوة العضلات الداعمة، ويمكن تحقيق ذلك من خلال:
- تنظيم استهلاك الألياف: تناول 25-30 جراماً من الألياف يومياً يساعد في الحفاظ على قوام براز متماسك وسهل المرور دون ضغط مفرط على المصرة.
- تمارين كيجيل (Kegel Exercises): الالتزام اليومي بتقوية عضلات قاع الحوض يحسن من كفاءة الانقباض الإرادي للمصرة الشرجية.
- شرب السوائل الكافي: الحفاظ على ترطيب الجسم يمنع الإمساك الانحشاري الذي يعد سبباً خفياً خلف نوبات سلس الغائط.
- التدريب على التبرز: محاولة الإخراج في أوقات محددة يومياً (مثلاً بعد الإفطار) يساعد في برمجة الأمعاء على نمط إخراج منتظم.
- علاج الإسهال فوراً: معالجة المسببات الأساسية للإسهال، مثل الحساسية الغذائية أو العدوى، تمنع الضغط المفاجئ على صمامات الشرج.

تشخيص سلس الغائط
يتطلب تشخيص سلس الغائط دقة عالية لتحديد ما إذا كان الخلل عضلياً أم عصبياً، ويشمل البروتوكول التشخيصي في مجلة حياة الطبية ما يلي:
- فحص المستقيم الرقمي (DRE): يقوم الطبيب بتقييم قوة انقباض المصرة الشرجية يدوياً واستبعاد وجود أي كتل أو انحشار برازي.
- قياس الضغط الشرجي (Anal Manometry): اختبار يقيس حساسية المستقيم وقوة الضغوط التي تمارسها العضلات الشرجية أثناء الراحة والانقباض.
- التصوير بالموجات فوق الصوتية الشرجية: يساعد في رؤية بنية العضلات وتحديد أماكن التمزق أو التلف الناتج عن الإصابات السابقة.
- تصوير التبرز (Defecography): فحص بالأشعة السينية أو الرنين المغناطيسي يتم أثناء عملية الإخراج لتقييم مدى كفاءة عضلات الحوض في التخلص من الفضلات.
- تنظير المستقيم أو القولون: لاستبعاد وجود التهابات مزمنة، أورام، أو تندبات قد تكون السبب الكامن وراء سلس الغائط.
علاج سلس الغائط
يهدف علاج سلس الغائط إلى استعادة التوازن بين مرونة المستقيم وقوة المصرة، وتتنوع الخيارات العلاجية لتناسب كل حالة على حدة:
التغييرات في نمط الحياة والعلاجات المنزلية
تعد الخط الدفاعي الأول وتتضمن:
- تعديل النظام الغذائي لاستبعاد المحفزات مثل الكافيين، المحليات الصناعية، والأطعمة الغنية بالدهون.
- استخدام منتجات العناية بالبشرة الواقية (كريمات الزنك) لمنع التسلخات الجلدية.
- استعمال الحشوات الشرجية المؤقتة (Anal Plugs) التي توفر حماية لمن يعانون من تسرب متكرر أثناء ممارسة الرياضة.
العلاجات الدوائية
للبالغين
- مضادات الإسهال: مثل “لوبيراميد” لتقليل سرعة حركة الأمعاء وزيادة تماسك البراز.
- العوامل المالئة (Bulking Agents): مكملات الألياف التي تزيد حجم البراز وتجعله كتلة واحدة يسهل التحكم بها.
- مضادات الكولين: لتقليل الانقباضات المفاجئة للأمعاء في حالات السلس الإلحاحي.
للأطفال
- الملينات اللطيفة: في حالات السلس الناتج عن الإمساك الانحشاري لإفراغ الأمعاء بانتظام.
- الحقن الشرجية الدورية: لضمان إفراغ المستقيم ومنع التسرب العفوي خلال اليوم الدراسي.
تقنية تحفيز العصب العجزي (SNS)
تعتبر هذه التقنية ثورة في علاج سلس الغائط المعند، حيث يتم زرع جهاز صغير “منظم للنبضات” تحت الجلد في منطقة الأرداف. يقوم الجهاز بإرسال نبضات كهربائية خفيفة ومستمرة إلى الأعصاب العجزية التي تتحكم في عضلات الشرج والمستقيم. تساعد هذه النبضات في إعادة برمجة الإشارات العصبية، مما يحسن من قدرة المريض على الإحساس بالامتلاء ويزيد من قوة انقباض المصرة الشرجية بشكل ملحوظ.
التدخلات الجراحية المتقدمة
عند فشل العلاجات التحفظية، يتم اللجوء للجراحة بناءً على طبيعة الخلل:
- رأب المصرة (Sphincteroplasty): تهدف لإعادة ربط العضلات الممزقة (غالباً بعد إصابات الولادة).
- تحويل مسار البراز (Colostomy): خيار أخير يتم فيه توجيه البراز إلى كيس خارجي، ويستخدم في الحالات الشديدة جداً لتحسين جودة الحياة.
- المصرة الاصطناعية: زرع حلقة قابلة للنفخ حول الشرج يتم التحكم بها يدوياً لإغلاق وفتح الممر البرازي.
(وفقاً لـ Cleveland Clinic، فإن 70-80% من المرضى الذين يخضعون لجراحة رأب المصرة يشعرون بتحسن جذري في التحكم بـ سلس الغائط خلال العام الأول).
الطب البديل وسلس الغائط
يمكن لبعض العلاجات التكميلية أن تلعب دوراً مسانداً في تحسين كفاءة الجهاز الهضمي والسيطرة على سلس الغائط، شريطة أن تتم تحت إشراف طبي متخصص:
- الارتجاع البيولوجي (Biofeedback): يعتبر الأداة الأقوى في الطب البديل، حيث يتم استخدام أجهزة استشعار لتدريب المريض على رؤية انقباضات عضلات الحوض على شاشة، مما يساعده في تقوية المصرة الشرجية بدقة.
- الوخز بالإبر الصينية: تشير بعض الدراسات إلى أن استهداف نقاط معينة مرتبطة بالأعصاب العجزية قد يقلل من وتيرة نوبات السلس الإلحاحي ويحسن التروية الدموية لمنطقة الحوض.
- اليوجا وتمارين الاسترخاء: تساعد تقنيات التنفس العميق في تقليل التوتر النفسي الذي يهيج الأمعاء، مما يساهم في تهدئة القولون العصبي المرتبط بـ سلس الغائط.
- المكملات العشبية اللطيفة: استخدام ألياف “السيلليوم” الطبيعية لزيادة حجم البراز وتحسين قوامه، مما يجعله أسهل في التحكم.
الاستعداد لموعدك مع الطبيب
يتطلب الحصول على تشخيص دقيق لـ سلس الغائط تحضيراً مسبقاً يضمن تزويد الطبيب بكافة المعلومات اللازمة:
ما يمكنك فعله
- تدوين قائمة بكافة الأدوية والمكملات الغذائية التي تتناولها حالياً، خاصة الملينات.
- رصد التاريخ الدقيق لبداية الأعراض، وهل ارتبطت بجراحة معينة أو حادثة ولادة.
- الاحتفاظ بـ “مذكرات الأمعاء” لمدة 3-5 أيام قبل الموعد، توضح أوقات الأكل وأوقات وقوع حوادث التسرب.
ما تتوقعه من الطبيب
- طرح أسئلة حول طبيعة التسرب (هل هو براز سائل أم صلب؟).
- الاستفسار عن مدى تأثير سلس الغائط على حالتك النفسية وعلاقاتك الاجتماعية.
- إجراء فحص بدني دقيق لمنطقة الشرج لتقييم قوة العضلات.
تطبيقات التتبع الرقمي و”مذكرات الأمعاء”
تساهم التكنولوجيا الحديثة في تحسين جودة الاستشارة الطبية؛ حيث توفر تطبيقات الهواتف الذكية رسوماً بيانية توضح الارتباط بين أنواع أطعمة محددة ونوبات سلس الغائط. يساعد هذا “التوثيق الرقمي” الطبيب في استبعاد الحساسيات الغذائية كسبب رئيسي للتسرب، مما يوفر وقتاً طويلاً في المسار التشخيصي التقليدي.
مراحل الشفاء من سلس الغائط
التعافي من سلس الغائط ليس عملية فورية، بل هو رحلة تتطلب الصبر والالتزام بالبروتوكول العلاجي:
- المرحلة الأولى (1-4 أسابيع): التركيز على تعديل النظام الغذائي وبدء تمارين كيجيل لتقوية القاعدة العضلية.
- المرحلة الثانية (1-3 أشهر): ملاحظة تحسن في القدرة على تأجيل التبرز وزيادة فترات التحكم الإرادي.
- المرحلة الثالثة (بعد 6 أشهر): في حالات التدخل الجراحي أو تحفيز الأعصاب، يبدأ المريض في استعادة الثقة الكاملة والعودة للأنشطة البدنية دون خوف.
الأنواع الشائعة لـ سلس الغائط
يصنف الأطباء سلس الغائط إلى ثلاثة أنواع رئيسية تختلف في مسبباتها وطرق علاجها:
- السلس الإلحاحي: الرغبة المفاجئة في التبرز دون القدرة على الانتظار، وغالباً ما يرتبط بمشاكل عصبية أو التهابات.
- السلس السلبي: خروج البراز دون شعور المريض، ويحدث غالباً بسبب تلف الأعصاب الحسية في المستقيم.
- التسرب السوي (Seepage): خروج كميات صغيرة من البراز بعد التبرز الطبيعي، ويرتبط عادة بمشاكل في إغلاق المصرة الشرجية تماماً.
نظام “Low-FODMAP” والتحكم المعوي
يعتبر اتباع نظام غذائي منخفض الـ “FODMAP” استراتيجية ثورية في تقليل أعراض سلس الغائط. يعمل هذا النظام على تقليل السكريات التي تتخمر في الأمعاء وتسبب الغازات والإسهال المائي. من خلال تقليل الضغط داخل الأمعاء وتغيير قوام الفضلات إلى حالة أكثر تماسكاً، يصبح من السهل على المصرة الضعيفة الصمود أمام نوبات الدفع المعوي، مما يقلل بشكل جذري من تكرار حوادث التسرب اللاإرادي.
الأبعاد النفسية وإدارة “وصمة الخجل”
يؤدي سلس الغائط إلى صدمة نفسية قد تسبب “رهاب الأماكن العامة”. ولتجاوز هذه الأزمة، يُنصح بما يلي:
- الانضمام لمجموعات الدعم النفسي للتحدث مع أشخاص يعانون من نفس الحالة.
- مراجعة معالج سلوكي معرفي لتعلم تقنيات التعامل مع القلق الناتج عن التسرب.
- كسر العزلة من خلال إخبار المقربين بالحالة الصحية لتقليل الضغط النفسي أثناء التواجد معهم.
الابتكارات التقنية والمصرات الذكية
تتجه الأبحاث المستقبلية نحو تطوير “مصرات شرجية ذكية” تعتمد على الذكاء الاصطناعي لاستشعار الضغط داخل المستقيم وإغلاق الصمام تلقائياً. كما تجرى دراسات واعدة حول استخدام الخلايا الجذعية لإعادة بناء عضلات المصرة التالفة، مما يفتح باب الأمل لعلاج نهائي وجذري لحالات سلس الغائط التي كانت تعتبر سابقاً غير قابلة للشفاء.
إحصائيات الانتشار العالمي
تشير التقارير الطبية الحديثة إلى أن سلس الغائط يصيب ما يقرب من 8% إلى 15% من البالغين المقيمين في المجتمع، وتصل النسبة إلى 50% بين كبار السن في دور الرعاية. تقدر التكاليف الاقتصادية المرتبطة بشراء منتجات الحماية وتغيب العمال عن وظائفهم بمليارات الدولارات سنوياً، مما يجعله قضية صحة عامة تستوجب اهتماماً أكبر من الحكومات والمؤسسات الطبية.
خرافات شائعة حول سلس الغائط
- الخرافة: “سلس الغائط جزء طبيعي من الشيخوخة ولا يمكن علاجه”.
- الحقيقة: رغم زيادة شيوعه مع العمر، إلا أنه ليس طبيعياً وهناك حلول طبية فعالة في أي سن.
- الخرافة: “الجراحة هي الحل الوحيد المتاح”.
- الحقيقة: معظم الحالات تتحسن بشكل كبير عبر تغيير النمط الغذائي وتمارين تقوية العضلات.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء في الرعاية السريرية، نقدم لك هذه “الأسرار” لتعايش أفضل مع سلس الغائط:
- حقيبة الطوارئ: احمل دائماً حقيبة صغيرة تحتوي على ملابس داخلية بديلة، مناديل مبللة، وأكياس بلاستيكية للتخلص من الملابس المتسخة.
- العناية بالجلد: استخدم الفازلين أو الكريمات العازلة قبل الخروج من المنزل لحماية الجلد من آثار التسرب المفاجئ.
- التخطيط المسبق: عند الذهاب لمكان جديد، حدد مواقع المراحم فور وصولك لتقليل القلق النفسي.
أسئلة شائعة
هل يمكن أن يكون سلس الغائط وراثياً؟
لا توجد جينات محددة تسبب الحالة مباشرة، ولكن قد يرتبط الأمر بضعف بنيوي وراثي في أنسجة قاع الحوض.
هل تؤثر الحالة على العلاقة الزوجية؟
نعم، قد تسبب خجلاً، لكن التواصل الصريح مع الشريك واستخدام الحشوات الشرجية المؤقتة يمكن أن يساعد في تجاوز هذه العقبة.
هل ممارسة الرياضة تزيد من التسرب؟
الرياضات العنيفة قد تزيد الضغط، ولكن المشي والسباحة يقويان عضلات الحوض ويحسنان الحالة العامة.
الخاتمة
يظل سلس الغائط تحدياً طبياً يتطلب مزيجاً من الشجاعة الشخصية والخبرة الطبية المتقدمة. من خلال فهم المسببات، والالتزام بالتمارين الرياضية، واستخدام التقنيات الحديثة، يمكن للمرضى العبور من ضيق العزلة إلى سعة الثقة بالنفس. تذكر دائماً أن الصمت هو العدو الأول للعلاج، وأن طلب المساعدة الطبية هو الخطوة الأهم لاستعادة السيطرة على حياتك.