يُعد الزهري الخلقي (Congenital Syphilis) أحد أكثر التحديات الصحية إلحاحاً في طب الأجنة والمواليد، وهو حالة طبية تنتقل فيها العدوى من الأم الحامل إلى جنينها أثناء فترة الحمل أو عند الولادة. تشير التقارير الصادرة عن منظمة الصحة العالمية ومراكز السيطرة على الأمراض والوقاية منها (CDC) إلى تصاعد مقلق في معدلات الإصابة عالمياً، مما يستدعي فهماً عميقاً لآليات الوقاية والعلاج المبكر. في مدونة حياة الطبية، نؤمن أن التوعية القائمة على الدليل العلمي هي خط الدفاع الأول لحماية الأجيال القادمة من مضاعفات صحية يمكن تلافيها بالتشخيص السليم.
ما هو الزهري الخلقي؟
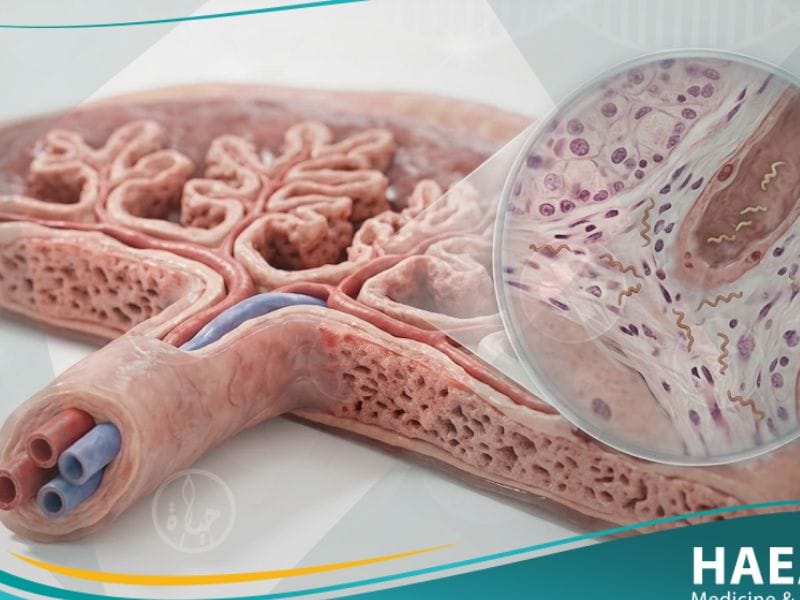
يُعرف الزهري الخلقي بأنه انتقال بكتيريا “اللولبية الشاحبة” (Treponema pallidum) من الأم المصابة إلى طفلك، وهو مرض جهازي يمكن أن يؤدي إلى عواقب وخيمة تشمل الإجهاض التلقائي، أو ولادة جنين ميت، أو إصابة الوليد بمشاكل صحية مزمنة تؤثر على جهازه العصبي والعظمي.
وفقاً لـ (المعهد الوطني للصحة NIH)، فإن هذه العدوى العمودية (من الأم للجنين) تحدث عندما تخترق البكتيريا الحاجز المشيمي في أي وقت خلال الحمل، أو من خلال التلامس المباشر مع الآفات المصابة أثناء عملية الولادة. يوضح موقع حياة الطبي أن الخطورة تكمن في أن العديد من الأمهات قد لا تظهر عليهن أعراض واضحة، مما يجعل الفحص المخبري الدوري ضرورة قصوى لكل امرأة حامل بغض النظر عن تاريخها المرضي.
أعراض الزهري الخلقي
تختلف الأعراض السريرية لـ الزهري الخلقي بناءً على توقيت الإصابة ومدة بقاء البكتيريا في جسم الطفل، وتُقسم طبياً إلى فئتين رئيسيتين:
الأعراض المبكرة لـ الزهري الخلقي (تظهر خلال أول سنتين من العمر):
- الرشح الزهري (Snuffles): وهو التهاب حاد في الأنف يتميز بإفرازات مخاطية كثيفة، وأحياناً دموية، تحتوي على تركيزات عالية من البكتيريا.
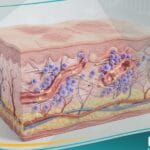
- الآفات الجلدية: ظهور طفح جلدي فقاعي أو بقع حمراء نحاسية، غالباً ما تتركز في كفي اليدين وباطن القدمين.
- تضخم الأعضاء: زيادة غير طبيعية في حجم الكبد والطحال (Hepatosplenomegaly)، مما قد يؤدي إلى يرقان مبكر.
- تغيرات العظام: التهاب سمحاق العظام الطويلة الذي يسبب آلاماً شديدة للرضع، ويؤدي أحياناً إلى “شلل بارو الكاذب” بسبب رفض الطفل تحريك أطرافه المتألمة.
- اضطرابات الدم: فقر دم انحلالي شديد وانخفاض في عدد الصفائح الدموية، مما يزيد من خطر النزيف.
الأعراض المتأخرة (تظهر بعد سن الثانية، وغالباً في سن المراهقة):
- ثلاثية هاتشينسون: وهي علامات كلاسيكية تشمل (الأسنان المثلمة، التهاب القرنية الخلالي المؤدي للعمى، وصمم العصب الثامن).
- الأنف السرجي (Saddle Nose): انهيار جسر الأنف نتيجة تدمير الغضاريف بفعل النشاط البكتيري المزمن.
- سيقان الصابر (Saber Shins): تقوس أمامي حاد في عظمة الساق نتيجة التهاب العظام المزمن.
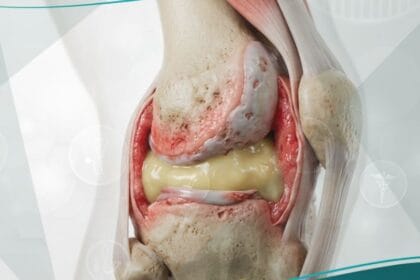
- مفاصل كلاتون: تورم غير مؤلم في المفاصل، غالباً ما يصيب الركبتين بشكل متناظر.
- التشوهات المعرفية: تأخر في النمو الإدراكي وصعوبات تعلم ناتجة عن تأثر الجهاز العصبي المركزي (الزهري العصبي).

أسباب الزهري الخلقي
تتمحور المسببات لـ الزهري الخلقي حول انتقال الكائن الحي الدقيق من الأم إلى الجنين عبر مسارات محددة تتطلب تدخلاً طبياً لقطع سلسلة العدوى:
- بكتيريا اللولبية الشاحبة: هي المسبب الوحيد للمرض، وهي بكتيريا حلزونية الشكل تتميز بقدرتها العالية على اختراق الأنسجة والمشيمة.
- الانتقال عبر المشيمة: يمكن أن تنتقل العدوى في أي مرحلة من مراحل الحمل، ولكن يزداد خطر الانتقال الجنيني مع تقدم عمر الحمل وتفاقم إصابة الأم غير المعالجة.
- العدوى أثناء الولادة: في حالات نادرة، قد يصاب الطفل من خلال التلامس المباشر مع قرح “الشانكر” النشطة في قناة الولادة.
- غياب الرعاية قبل الولادة: يُعتبر عدم إجراء فحص المسح الشامل للزهري في الثلث الأول من الحمل السبب الرئيسي لولادة أطفال مصابين بالزهري الخلقي.
- فشل العلاج أو نقص الجرعات: إصابة الأم وعدم تلقيها بروتوكول البنسلين الكامل قبل شهر على الأقل من الولادة يرفع احتمالية إصابة الجنين بشكل كبير.
متى تزور الطبيب؟
يتطلب التعامل مع حالات العدوى المحتملة بـ الزهري الخلقي حساسية توقيتية عالية لضمان أفضل النتائج السريرية للأم والطفل على حد سواء.
إرشادات خاصة للبالغين (الحوامل)
يجب على المرأة الحامل استشارة أخصائي طب الأجنة فوراً إذا لاحظت وجود أي قرح غير مؤلمة في المنطقة التناسلية أو طفح جلدي غير مبرر. تشير البروتوكولات في موقع HAEAT الطبي إلى ضرورة الخضوع للفحص في الزيارة الأولى لمتابعة الحمل، وإعادة الفحص في الأسبوع 28 وعند الولادة إذا كانت الأم تعيش في مناطق ذات معدلات انتشار مرتفعة أو لديها شركاء متعددين.
علامات التحذير عند الرضع
يجب مراجعة طوارئ الأطفال فوراً إذا ظهرت على الوليد أي من العلامات التالية:
- صعوبة في التنفس مع وجود رشح أنفي مستمر ومزمن (غير مرتبط بالبرد العادي).
- بكاء مستمر عند لمس أطرافه أو تحريكها.
- ظهور طفح جلدي متقشر في مناطق غريبة مثل باطن القدم.
- اصفرار الجلد أو العينين (اليرقان) الذي يظهر في الـ 24 ساعة الأولى بعد الولادة.
متى تلجئين لاستشارة طبية فورية أثناء الحمل؟
تؤكد الدراسات الحديثة في (مجلة لانست الطبية) أن هناك “نافذة ذهبية” للعلاج. يجب طلب تدخل طبي عاجل إذا تبين إصابة الشريك الجنسي بالزهري، حتى لو كانت نتائج فحص الأم سلبية في البداية، حيث قد تكون في “فترة الحضانة”. كما يجب مراجعة الطبيب فوراً عند الشعور بتناقص حركة الجنين في الثلث الثاني أو الثالث من الحمل، حيث قد يشير ذلك إلى ضيق جنيني ناتج عن إصابة جهازية بالعدوى، مما يستدعي بروتوكول علاج مكثف لإنقاذ حياة الجنين قبل فوات الأوان.
عوامل خطر الإصابة بـ الزهري الخلقي
تتعدد العوامل التي تزيد من احتمالية انتقال العدوى إلى الجنين، وهي مرتبطة بشكل وثيق بالظروف الاجتماعية والصحية للأم. توضح مدونة HAEAT الطبية أن تحديد هذه العوامل مبكراً يساهم في تقليل معدلات الإصابة بنسبة تصل إلى 98% في حال التدخل العلاجي الصحيح.
- غياب الرعاية الصحية المنتظمة: يُعد عدم الحصول على فحوصات ما قبل الولادة الكافية هو العامل الأكثر خطورة، حيث تُفقد فرصة الكشف المبكر عن بكتيريا اللولبية الشاحبة.
- تعدد الشركاء الجنسيين: ممارسة الجنس غير المحمي مع شركاء متعددين دون استخدام وسائل حماية يرفع بشكل حاد من احتمالية الإصابة بالزهري الأولي أو الثانوي.
- تعاطي المواد المخدرة: يرتبط إدمان المخدرات، خاصة “الميثامفيتامين” والكوكايين، بزيادة السلوكيات الجنسية الخطرة ونقص الالتزام بجلسات المتابعة الطبية.
- الإصابة بأمراض أخرى منقولة جنسياً: وجود إصابة بمرض نقص المناعة البشرية (HIV) يسهل انتقال بكتيريا الزهري ويزيد من تعقيد الاستجابة المناعية للجسم.
- الحالة الاجتماعية والاقتصادية المنخفضة: الفقر ونقص الوعي الصحي يحدان من قدرة الأم على الوصول إلى مختبرات التحليل المتطورة أو الحصول على جرعات البنسلين المطلوبة.
- العيش في مناطق ذات انتشار وبائي: السكن في مجتمعات تسجل معدلات إصابة عالية بالزهري يزيد من فرص التعرض للعدوى بشكل غير مباشر من خلال الشركاء.
- إهمال علاج الشريك الجنسي: حتى لو عولجت الأم، فإن إعادة العدوى (Reinfection) من الشريك غير المعالج تشكل خطراً مستمراً على الجنين طوال فترة الحمل.
مضاعفات الزهري الخلقي
إذا لم يتم علاج الزهري الخلقي بشكل جذري وفوري، فإن البكتيريا تشن هجوماً منهجياً على أعضاء الجنين، مما يؤدي إلى تلفيات قد تكون غير قابلة للإصلاح.
- وفاة الجنين والولادة المبكرة: يُسبب المرض التهاباً حاداً في المشيمة وتضيقاً في الأوعية الدموية للسرة، مما يؤدي للإجهاض التلقائي أو ولادة جنين ميت (Stillbirth) في حوالي 40% من الحالات غير المعالجة.
- الاستسقاء الجنيني (Hydrops Fetalis): تجمع غير طبيعي للسوائل في تجاويف جسم الجنين، وهو عرض خطير يشير إلى فشل قلبي أو كبدي حاد لدى الوليد.
- الزهري العصبي (Neurosyphilis): غزو البكتيريا للجهاز العصبي المركزي، مما يسبب التهاب السحايا، نوبات الصرع، وتدهوراً في الوظائف العصبية الحركية.
- التشوهات العظمية المستديمة: تؤدي العدوى إلى تدمير مراكز النمو في العظام، مما ينتج عنه قصر القامة، وانحناءات شديدة في الساقين، وبروز في الجبهة (Frontal Bossing).
- فقدان الحواس: تلف العصب السمعي (العصب الثامن) يؤدي لصمم عصبي كامل، بينما يسبب التهاب القرنية ندبات تؤدي إلى العمى التدريجي.
- تلف الكبد والطحال المزمن: قد يتطور التضخم الأولي إلى تليف كبدي واضطرابات في وظائف تخثر الدم، مما يهدد حياة الرضيع في أشهره الأولى.
الوقاية من الزهري الخلقي
تعتمد استراتيجية الوقاية من الزهري الخلقي على نهج استباقي يهدف إلى القضاء على العدوى في جسم الأم قبل أن تصل إلى الجنين، أو على الأقل تقليل الحمل البكتيري إلى مستويات غير ممرضة.
- الفحص المصل الشامل: يجب خضوع جميع الحوامل لاختبارات (VDRL) أو (RPR) في الزيارة الأولى، مع ضرورة تكرارها في المناطق عالية الخطورة.
- العلاج المبكر بالبنسلين: يُعد حقن الأم بـ “بنسلين جي بنزاثين” هو الطريقة الوحيدة المثبتة علمياً لمنع انتقال العدوى للجنين أو علاجه وهو داخل الرحم.
- علاج الشريك الجنسي المتزامن: تمنع هذه الخطوة حدوث عدوى ارتدادية للأم بعد تلقيها العلاج، مما يضمن بيئة حمل آمنة.
- التوعية والممارسات الجنسية الآمنة: استخدام الواقي الذكري يقلل بشكل كبير من احتمالية التعرض الأولي للبكتيريا اللولبية.
- الإبلاغ الصحي الإلزامي: يجب على المؤسسات الطبية إبلاغ الجهات الصحية عن الحالات المكتشفة لتتبع المخالطين وضمان محاصرة بؤر العدوى.
- المتابعة المخبرية بعد العلاج: ضرورة إجراء فحوصات دورية للأم للتأكد من انخفاض عيارات الأجسام المضادة (Titers)، مما يؤكد نجاح البروتوكول العلاجي.
تشخيص الزهري الخلقي
تتطلب عملية تشخيص الزهري الخلقي دقة فائقة لتمييز الأجسام المضادة للأم عن تلك الخاصة بالجنين، وتستخدم مجلة حياة الطبية أحدث المعايير التشخيصية المعتمدة عالمياً.
- الاختبارات المصلية غير اللولبية (Non-treponemal): مثل (RPR) و(VDRL)، وتُستخدم للمسح الأولي ومراقبة فعالية العلاج من خلال قياس تركيز الأجسام المضادة.
- الاختبارات اللولبية التأكيدية (Treponemal): مثل (FTA-ABS) و(TP-PA)، وتُستخدم لتأكيد الإصابة بالبكتيريا اللولبية الشاحبة بشكل محدد وقطعي.
- الفحص المجهري المظلم (Darkfield Microscopy): فحص مباشر لسوائل القرح أو الإفرازات الأنفية للرضيع للبحث عن البكتيريا الحلزونية النشطة تحت المجهر.
- تحليل السائل الدماغي النخاعي (CSF): يُجرى للمواليد المشتبه بإصابتهم لاستبعاد الزهري العصبي، ويشمل البحث عن زيادة الخلايا والبروتين واختبار (VDRL) في السائل.
- الأشعة السينية (X-rays): تصوير العظام الطويلة (مثل الفخذ والساق) للبحث عن علامات التهاب العظام والسمحاق الكلاسيكية المرتبطة بالعدوى.
- الفحوصات العينية والسمعية: تقييم كامل للقرنية وقاع العين واستجابة العصب السمعي للكشف عن الأضرار الحسية المبكرة.
علاج الزهري الخلقي
لا يزال البنسلين هو حجر الزاوية والوحيد الفعال في علاج الزهري الخلقي، حيث لم تُظهر بكتيريا الزهري أي مقاومة تذكر تجاهه منذ اكتشافه، مما يجعله الخيار الأول والأخير.
الرعاية المنزلية ونمط الحياة
بعد تلقي العلاج الطبي المكثف، تتطلب الحالة متابعة منزلية دقيقة تشمل الالتزام بجداول التغذية الغنية لدعم نمو العظام المتضررة، ومراقبة دقيقة لأي طفح جلدي جديد أو رشح أنفي، مع ضرورة إبعاد الرضيع عن أي شخص مصاب بعدوى تنفسية بسبب ضعف جهازه المناعي المؤقت.
العلاجات الدوائية
علاج البالغين (الحوامل)
- المرحلة المبكرة: تُعطى الأم حقنة واحدة من “بنسلين جي بنزاثين” بجرعة 2.4 مليون وحدة دولية عضلماً.
- المرحلة المتأخرة أو غير المعروفة: يتطلب البروتوكول ثلاث جرعات أسبوعية (بإجمالي 7.2 مليون وحدة) لضمان القضاء التام على البكتيريا المستقرة في الأنسجة العميقة.
علاج المواليد والأطفال
- البنسلين المائي البلوري: يُعطى وريدياً بجرعة (50,000 وحدة/كجم) كل 12 ساعة في الأسبوع الأول من الحياة، ثم كل 8 ساعات لمدة إجمالية تصل إلى 10 أيام.
- البنسلين البروكائين: خيار بديل يُعطى عضلياً بجرعة يومية واحدة لمدة 10 أيام، ولكن يُفضل الوريدي في حالات الزهري العصبي لضمان وصول الدواء للسائل النخاعي.
إدارة تفاعل “ياريش-هيركسهايمر” أثناء العلاج
عند بدء العلاج، قد تفرز البكتيريا الميتة سموماً تؤدي لتفاعل “ياريش-هيركسهايمر”، وهو نوبة من الحمى، القشعريرة، وانخفاض ضغط الدم. يتم تدبير هذه الحالة لدى الحوامل والمواليد بالمراقبة اللصيقة، واستخدام خافضات الحرارة، والسوائل الوريدية، وفي حالات نادرة قد يتطلب الأمر استخدام الكورتيكوستيرويدات لتقليل الالتهاب الجهازي الحاد الذي قد يحفز الولادة المبكرة.
بروتوكولات الرعاية التلطيفية والتمريضية للمواليد
يحتاج المواليد المصابون بآفات جلدية رطبة إلى رعاية تمريضية خاصة، حيث تُعتبر هذه الآفات شديدة العدوى. يتضمن البروتوكول عزل تلامسي صارم، استخدام مراهم ملينة لتقليل التقرن، وتوفير بيئة هادئة لتقليل التحفيز الحسي للرضع الذين يعانون من تهيج عصبي ناتج عن التهاب السحايا الزهري.

الطب البديل والزهري الخلقي
من الضروري التأكيد بشكل قطعي على أنه لا يوجد بديل طبيعي أو “طب بديل” يمكنه القضاء على بكتيريا اللولبية الشاحبة المسببة لمرض الزهري الخلقي. البنسلين هو العلاج الوحيد الذي أثبت فاعلية مطلقة، وأي تأخير في تلقيه بحثاً عن علاجات عشبية قد يؤدي إلى عواقب كارثية لا يمكن تلافيها.
ومع ذلك، يمكن استخدام بعض الأساليب التكميلية لدعم الحالة العامة للجنين والأم تحت إشراف طبي كامل:
- الدعم الغذائي لفقر الدم: استخدام الأطعمة الغنية بالحديد وفيتامين ب 12 (بعد استشارة الطبيب) للمساعدة في ترميم كرات الدم الحمراء المتضررة من التحلل البكتيري.
- الكمادات الدافئة اللطيفة: قد تساعد في تخفيف آلام العظام والتهاب المفاصل لدى الرضع المصابين، مما يقلل من بكائهم المستمر.
- الزيوت الطبيعية للجلد: يمكن استخدام الفازلين الطبي أو زيوت خالية من العطور لترطيب الجلد المتقشر بعد القضاء على البكتيريا نشطة، لتعزيز حاجز البشرة.
- العلاج الطبيعي: التدخل المبكر بممارسات العلاج الطبيعي يساعد الأطفال الذين عانوا من تأخر حركي نتيجة التهاب السمحاق أو التشوهات العظمية المبكرة.
- البروبيوتيك: قد يوصى بها للأم والرضيع لتعزيز التوازن البكتيري في الأمعاء بعد تلقي دورات مكثفة من المضادات الحيوية القوية.
- الدعم النفسي والروحي: تقنيات الاسترخاء والتأمل للأمهات لتقليل مستويات التوتر والقلق المرتبطة بالوصمة الاجتماعية للمرض وعلاجه.
الاستعداد لموعدك مع الطبيب
تعتبر التحضيرات المسبقة للموعد الطبي مفتاحاً لضمان التشخيص الدقيق والبدء الفوري في بروتوكول العلاج المنقذ للحياة.
ما يمكنك فعله قبل الموعد
يجب تدوين كافة الأعراض التي تظهر على الأم أو الرضيع، بما في ذلك التغيرات الطفيفة في نمط النوم أو الرضاعة. احرصي على إحضار كافة سجلات فحص الدم التي أُجريت خلال فترة الحمل، ووثيقة نتائج فحص الشريك الجنسي إذا كانت متاحة. تنصح بوابة HAEAT الطبية بضرورة كتابة قائمة بجميع الأدوية والمكملات التي تم تناولها خلال أشهر الحمل التسعة لتجنب أي تداخلات دوائية.
ما الذي تتوقعه من الطبيب
سيقوم الطبيب بإجراء فحص سريري شامل للرضيع، مع التركيز على حجم الكبد والطحال، وفحص ردود الفعل العصبية، ومعاينة قاع العين. سيطرح الطبيب أسئلة حول توقيت ظهور الأعراض الجلدية أو الإفرازات الأنفية، وسيقوم بسحب عينات دم للأم والطفل لإجراء الاختبارات المصلية المقارنة، وقد يطلب عينة من السائل النخاعي إذا اشتبه في إصابة الجهاز العصبي.
دليل الأسئلة الجوهرية للأخصائيين
لضمان خطة علاجية متكاملة، ينبغي طرح الأسئلة التالية: ما هي احتمالية انتقال العدوى إلى الجهاز العصبي في هذه المرحلة؟ كيف سنراقب فعالية البنسلين الوريدي في العشرة أيام القادمة؟ متى نتوقع انخفاض عيارات الأجسام المضادة (Titers) إلى مستويات آمنة؟ هل يحتاج طفلي إلى متابعة مع أخصائي عيون أو سمع بشكل دوري؟ ما هي الاحتياطات التي يجب اتخاذها عند إرضاع الطفل طبيعياً أثناء فترة العلاج؟
مراحل الشفاء من الزهري الخلقي
تتم عملية التعافي من الزهري الخلقي على مراحل دقيقة تتطلب صبراً ومتابعة حثيثة من الطاقم الطبي والأسرة.
- المرحلة الأولى (التطهير البكتيري): خلال أول 24 إلى 48 ساعة من بدء العلاج بالبنسلين، تموت الغالبية العظمى من البكتيريا النشطة، ويتوقف الرضيع عن كونه مصدراً للعدوى التلامسية.
- المرحلة الثانية (اختفاء الأعراض الحادة): تبدأ الآفات الجلدية والرشح الأنفي في التلاشي تدريجياً خلال الأسبوع الأول، ويبدأ الكبد والطحال في العودة لأحجامهما الطبيعية.
- المرحلة الثالثة (الترميم العظمي): يستغرق التئام التهابات العظام والسمحاق عدة أسابيع إلى أشهر، وتظهر صور الأشعة السينية تحسناً ملحوظاً في كثافة العظام.
- المرحلة الرابعة (المتابعة المصلية): يتم فحص دم الرضيع كل 2-3 أشهر للتأكد من انخفاض نسبة الأجسام المضادة؛ ويُعتبر الشفاء مكتملاً عندما تصبح الاختبارات غير اللولبية (RPR/VDRL) سلبية أو مستقرة عند أدنى مستوى.
- المرحلة الخامسة (المراقبة التطورية): تستمر لسنوات لمراقبة أي تأخر في النطق، أو السمع، أو نمو الأسنان، والتدخل المبكر في حال ظهور أي من سمات هاتشينسون المتأخرة.
الأنواع الشائعة للزهري الخلقي
يتم تصنيف حالات الزهري الخلقي بناءً على التوقيت الزمني لظهور الأعراض، مما يساعد الأطباء في تحديد مدى حدة الإصابة والتدخلات المطلوبة.
- الزهري الخلقي المبكر: وهو الذي تظهر أعراضه منذ الولادة وحتى سن السنتين؛ ويتميز بأعراض جهاوية حادة مثل فقر الدم، اليرقان، والتهابات العظام النشطة.
- الزهري الخلقي المتأخر: يظهر بعد سن السنتين، وغالباً ما يُكتشف في سن المراهقة؛ يتميز بتشوهات هيكلية وحسية ناتجة عن ندبات الأنسجة القديمة والتهابات مزمنة بطيئة.
- الزهري الخلقي الكامن: حالات تكون فيها الاختبارات المصلية إيجابية ولكن دون وجود أعراض سريرية واضحة، وهو نوع خطير لأنه قد يتطور فجأة إلى مراحل متأخرة مدمرة.
- الزهري الخلقي العصبي: نوع متخصص يهاجم فيه المرض الدماغ والنخاع الشوكي، ويتطلب بروتوكولات علاجية وريدية مكثفة بجرعات عالية من البنسلين البلوري.
التأثيرات طويلة الأمد للزهري الخلقي غير المعالج
تؤدي الإصابة المزمنة بـ الزهري الخلقي التي لم يتم تشخيصها مبكراً إلى ظهور وصمة “هاتشينسون” الجسدية. تتضمن هذه التأثيرات تشوه القواطع المركزية العلوية (أسنان هاتشينسون) حيث تبدو مسننة ومتباعدة بشكل غير طبيعي. كما يعاني المصابون من التهاب القرنية الخلالي الذي يسبب عتامة تدريجية في الرؤية، بالإضافة إلى فقدان السمع الحسي العصبي الذي يظهر فجأة في سن المدرسة أو المراهقة، مما يتطلب استخدام معينات سمعية أو جراحات متقدمة.
إحصائيات الانتشار العالمي وتحديات الصحة العامة في 2024-2026
شهدت الفترة ما بين 2024 و2026 طفرة مقلقة في حالات الزهري الخلقي عالمياً، حيث سجلت بعض الدول زيادة بنسبة 200% مقارنة بالعقد الماضي. تُعزى هذه الزيادة إلى فجوات في سلاسل توريد البنسلين العالمية، وضعف الوصول إلى الرعاية الصحية في المناطق المهمشة، ونقص الوعي بأهمية الفحص الدوري. تشير التقديرات الحالية إلى أن كل حالة واحدة من الزهري الخلقي تمثل فشلاً في النظام الوقائي الصحي، مما دفع المنظمات الدولية لإطلاق مبادرات “صفر إصابة” لتعزيز الفحص الإلزامي.
النظام الغذائي والدعم التغذوي للأطفال المصابين بتلف الأعضاء
يحتاج الأطفال المتعافون من الزهري الخلقي إلى نظام غذائي خاص لدعم عملية بناء الأنسجة التالفة. التركيز على الكالسيوم وفيتامين د ضروري جداً لتعويض الضرر في سمحاق العظام، كما أن تدعيم الغذاء بالحديد وحمض الفوليك يساعد في علاج فقر الدم الانحلالي المزمن الذي غالباً ما يصاحب العدوى. في حالات تضرر الكبد، يجب ضبط مستويات البروتين والدهون لتجنب إجهاد الوظائف الكبدية وضمان نمو بدني متوازن يقلل من فجوة التأخر النمائي.
التحديات النفسية والاجتماعية للأسر وكيفية تجاوزها
تواجه الأسر ضغوطاً نفسية هائلة عند تشخيص طفلها بـ الزهري الخلقي، حيث تختلط مشاعر الذنب لدى الأم بالخوف من الوصمة الاجتماعية المرتبطة بالأمراض المنقولة جنسياً. يتطلب تجاوز هذه الأزمة توفير استشارات نفسية متخصصة للأبوين لفهم أن المرض حالة طبية قابلة للعلاج، وليست حكماً أخلاقياً. بناء شبكات دعم بين الأسر المتضررة يساهم في تقليل العزلة ويشجع على الالتزام بخطط المتابعة طويلة الأمد للطفل.
خرافات شائعة حول الزهري الخلقي
تنتشر العديد من المفاهيم الخاطئة التي تعيق التشخيص المبكر وتزيد من حدة المرض:
- خرافة: الزهري ينتقل فقط عبر المقاعد العامة للمراحيض. الحقيقة: بكتيريا اللولبية الشاحبة لا تعيش خارج جسم الإنسان، وتنتقل حصراً عبر الاتصال المباشر أو من الأم للجنين.
- خرافة: إذا لم تظهر أعراض على الأم، فالجنين بخير. الحقيقة: الزهري الكامن هو النوع الأكثر غدراً، حيث يدمر الجنين بصمت دون أعراض ظاهرة على الأم.
- خرافة: حقنة واحدة من البنسلين تكفي لعلاج الطفل نهائياً. الحقيقة: يحتاج المواليد إلى دورة علاجية وريدية مدتها 10 أيام متواصلة لضمان القضاء على البكتيريا في الجهاز العصبي.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء في الرعاية السريرية، نقدم هذه النصائح الجوهرية لكل أم وأب:
- قاعدة “الفحص الثلاثي”: اطلبي فحص الزهري الخلقي في الثلث الأول، والثالث، وعند الولادة، حتى لو كانت نتائجك السابقة سلبية.
- الشفافية الكاملة: لا تخفي أي تاريخ مرضي أو شكوك حول إصابة الشريك عن طبيب النساء، فالثواني تفرق في حماية دماغ جنينك.
- الصبر في العلاج: التزمي بجدول المتابعة المصلية للطفل لمدة عامين كاملين بعد الشفاء الظاهري من الزهري الخلقي لضمان عدم حدوث انتكاسة كامنة.
- التوعية الزوجية: اجعلي فحص الأمراض المنقولة جنسياً جزءاً روتينياً من الرعاية الصحية المشتركة لضمان بيئة آمنة لكل حمل مستقبلي.
أسئلة شائعة حول الزهري الخلقي
هل يمكنني إرضاع طفلي طبيعياً إذا كان مصاباً بالزهري الخلقي؟
نعم، الرضاعة الطبيعية مسموحة وآمنة طالما لا توجد قروح نشطة (شانكر) على ثدي الأم. البكتيريا لا تنتقل عبر حليب الثدي، ولكن يجب الحذر من التلامس الجلدي المباشر مع أي آفات نشطة حتى يكتمل علاج الأم والطفل.
هل يشفى الطفل تماماً من الزهري الخلقي؟
نعم، مع العلاج المبكر بالبنسلين، يتم القضاء على العدوى تماماً. ومع ذلك، فإن بعض الأضرار التي حدثت قبل العلاج (مثل تشوهات العظام أو ضعف السمع) قد تكون دائمة، لذا فإن التشخيص المبكر هو الفيصل بين الشفاء التام والإعاقة المزمنة.
ما هي احتمالية تكرار الإصابة بـ الزهري الخلقي في الحمل القادم؟
إذا تم علاج الأم والشريك بشكل كامل وصحيح، ولم يتم التعرض لعدوى جديدة، فإن الحمل القادم يكون آمناً تماماً. الزهري لا يظل كامناً للأبد إذا عولج بالبنسلين بالجرعات الصحيحة.
الخاتمة
يظل الزهري الخلقي تذكيراً قوياً بأهمية الطب الوقائي والرعاية الصحية الشاملة قبل الولادة. من خلال الفحص البسيط والعلاج المتاح، يمكننا حماية آلاف المواليد من معاناة جسدية وعصبية مريرة. إن التزامنا في موقع حياة الطبي هو تقديم المعرفة التي تمكنكِ من اتخاذ القرارات الصحيحة لحماية مستقبلكِ ومستقبل طفلكِ من هذا التحدي الصحي القابل للاحتواء.