تُعد قلة العدلات (Neutropenia) حالة سريرية حرجة تتميز بنقص حاد في نوع معين من خلايا الدم البيضاء المسؤولة عن مكافحة العدوى البكتيرية والفطرية. وبحسب تقديرات المعاهد الوطنية للصحة (NIH)، فإن هذا الاضطراب المناعي يجعل الجسم عرضة لهجمات ميكروبية قد تكون قاتلة إذا لم يتم تشخيصها مبكراً وتدبيرها ببروتوكول طبي صارم.
تعتبر “مدونة حياة الطبية” أن فهم مستويات الخلايا المتعادلة في الدم هو الخطوة الأولى لضمان سلامة المرضى الذين يخضعون لعلاجات كيميائية أو يعانون من اضطرابات وراثية معقدة. إن الحفاظ على توازن هذه الخلايا يمثل حائط الصد الأول ضد مسببات الأمراض التي تتربص بالجهاز المناعي الضعيف في البيئات اليومية المختلفة.
ما هو قلة العدلات؟
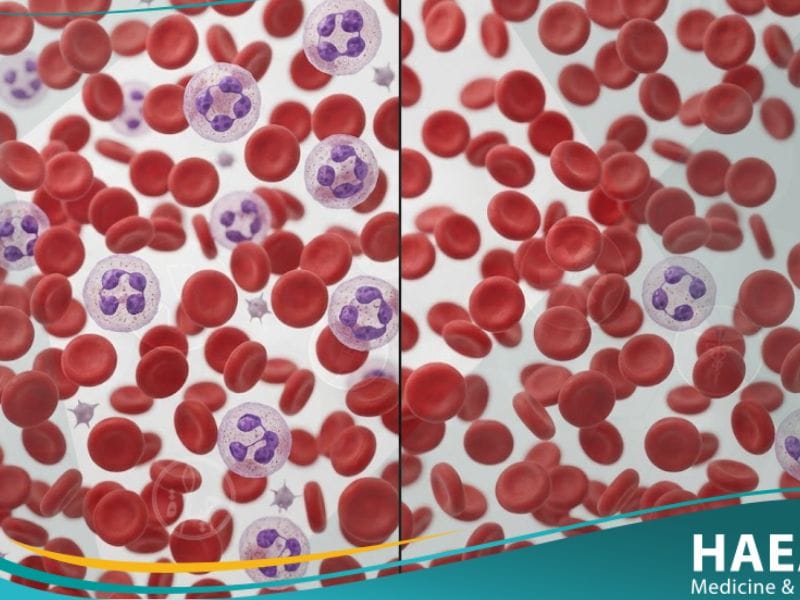
قلة العدلات هي حالة طبية تنشأ عندما ينخفض تعداد الخلايا المتعادلة (Neutrophils) في الدوران الدموي إلى مستويات أقل من 1500 خلية لكل ميكرولتر من الدم. هذه الخلايا يتم إنتاجها في نخاع العظم وتعتبر المستجيب الأول في الجهاز المناعي الفطري، حيث تهرع لموقع الإصابة لابتلاع وتحييد البكتيريا الغازية من خلال عملية “البلعمة”.
يشير “موقع حياة الطبي” إلى أن خطورة الحالة تُصنف طبياً إلى ثلاثة مستويات رئيسية بناءً على التعداد المطلق للعدلات (ANC):
- قلة عدلات خفيفة: عندما يتراوح التعداد بين 1000 إلى 1500 خلية/ميكرولتر.
- قلة عدلات متوسطة: عندما ينخفض التعداد ليكون بين 500 إلى 1000 خلية/ميكرولتر.
- قلة عدلات شديدة: وهي الحالة الأكثر خطورة، حيث يقل التعداد عن 500 خلية/ميكرولتر، مما يرفع احتمالية الإصابة بالعدوى الانتهازية بشكل كبير جداً.

أعراض قلة العدلات
غالباً ما تكون قلة العدلات صامتة في حد ذاتها، ولكن تظهر الأعراض كنتيجة مباشرة للعدوى التي تفشل المناعة في صدها. تكمن الصعوبة السريرية في أن المرضى قد لا يظهرون علامات الالتهاب المعتادة مثل الصديد أو الاحمرار الشديد لأن هذه العلامات تتطلب وجود عدلات نشطة.
تتضمن القائمة الكثيفة لأعراض الإصابة والعدوى المرتبطة بهذه الحالة ما يلي:
- الحمى المفاجئة: ارتفاع درجة الحرارة لأكثر من 38 درجة مئوية (قشعريرة متكررة).
- تقرحات الفم واللثة: ظهور قروح بيضاء مؤلمة داخل الفم أو على اللسان بصورة متكررة.
- التهاب الحلق المستمر: صعوبة في البلع مع ألم مزمن في منطقة البلعوم.
- آلام الجيوب الأنفية: ضغط واحتقان في الوجه لا يستجيب للعلاجات التقليدية.
- العدوى الجلدية: ظهور دمامل أو خراجات صغيرة، أو بطء شديد في التئام الجروح البسيطة.
- التهابات المسالك البولية: شعور بالحرقة عند التبول أو آلام في منطقة الحوض.
- الأعراض التنفسية: سعال جاف أو ضيق في التنفس قد يشير إلى بداية التهاب رئوي.
- آلام الشرج: التهاب أو احمرار في منطقة حول الشرج نتيجة نقص الدفاعات الموضعية.
- التعب العام: إرهاق جسدي شديد ناتج عن محاولة الجسم المستمرة لمقاومة الميكروبات.

أسباب قلة العدلات
تتنوع المسببات التي تؤدي إلى نقص إنتاج الخلايا المتعادلة أو زيادة معدل تدميرها في الجسم. يوضح “موقع HAEAT الطبي” أن الأسباب تنقسم طبياً إلى عوامل مكتسبة وأخرى وراثية، مع ضرورة تحديد السبب بدقة لوضع خطة العلاج المناسبة.
تشمل الأسباب الأكثر شيوعاً والموثقة طبياً ما يلي:
- العلاج الكيميائي والإشعاعي: تعتبر الأدوية السامة للخلايا المستخدمة في علاج السرطان هي السبب الرئيسي، حيث تهاجم الخلايا سريعة الانقسام في نخاع العظم.
- الاضطرابات الجينية: مثل متلازمة “كوستمان” (قلة العدلات الخلقية الشديدة) وقلة العدلات الدورية التي تحدث في دورات زمنية منتظمة.
- العدوى الفيروسية الحادة: تشمل فيروس نقص المناعة البشرية (HIV)، التهاب الكبد الوبائي، وفيروس إبشتاين-بار، والتي قد تثبط وظائف نخاع العظم.
- الأدوية غير السرطانية: بعض المضادات الحيوية (مثل السلفوناميدات)، وأدوية الصرع، وأدوية الغدة الدرقية قد تؤدي كأثر جانبي إلى تدمير المناعة.
- نقص التغذية الحاد: نقص فيتامين B12 أو حمض الفوليك (Folate) يعيق قدرة الجسم على إنتاج خلايا دم بيضاء سليمة.
- أمراض المناعة الذاتية: حيث يقوم الجسم بإنتاج أجسام مضادة تهاجم الخلايا المتعادلة وتدمرها، كما في حالات الذئبة الحمراء والتهاب المفاصل الروماتويدي.
- تليف النخاع العظمي: استبدال نسيج النخاع بأنسجة ليفية نتيجة الإصابة بسرطان الدم (Leukemia) أو سرطان الغدد الليمفاوية.
- تضخم الطحال: حيث يقوم الطحال المتضخم بحجز وتدمير كريات الدم البيضاء قبل أداء وظيفتها.
متى تزور الطبيب؟
تعتبر قلة العدلات حالة طوارئ طبية محتملة، خاصة إذا كان المريض يخضع لعلاجات مثبطة للمناعة. إن التأخير في استشارة المختص قد يؤدي إلى انتشار العدوى في الدم (Sepsis)، وهي حالة تهدد الحياة وتتطلب تدخلات طبية معقدة في العناية المركزة.
عند البالغين
يجب على البالغين الذين تم تشخيصهم سابقاً بنقص المناعة أو الذين تظهر عليهم الأعراض التالية مراجعة الطوارئ فوراً:
- ارتفاع درجة الحرارة إلى 38 درجة مئوية أو أكثر لمدة تزيد عن ساعة.
- حدوث رعشة وارتجاف شديد في الجسم (Rigors).
- ضيق مفاجئ في التنفس أو آلام حادة في الصدر.
- ارتباك ذهني أو دوار شديد قد يشير إلى انخفاض ضغط الدم الانتصابي.
عند الأطفال
الأطفال المصابون بـ قلة العدلات يتطلبون مراقبة أدق نظراً لعدم قدرتهم على التعبير عن الألم بوضوح. يجب التوجه للطبيب في الحالات التالية:
- بكاء مستمر غير مبرر مع رفض كامل للطعام أو الرضاعة.
- خمول غير معتاد أو صعوبة في الاستيقاظ من النوم.
- ظهور طفح جلدي غريب أو بقع حمراء تحت الجلد (حبرات).
- القيء المتكرر أو الإسهال المائي الشديد الذي قد يؤدي للجفاف.
دور الذكاء الاصطناعي في التنبؤ بنوبات قلة العدلات
وفقاً لأحدث الأبحاث المنشورة في (The Lancet)، بدأ الأطباء في استخدام خوارزميات الذكاء الاصطناعي التي تحلل نتائج فحوصات الدم الدورية للمرضى. تقوم هذه التقنيات بالتنبؤ بالموعد الدقيق الذي قد يصل فيه المريض إلى “مرحلة القاع” (Nadir) بعد الجرعة الكيماوية، مما يسمح للأطباء بوصف حقن محفزة للمناعة بشكل استباقي قبل وقوع العدوى الخطيرة.
عوامل خطر الإصابة بـ قلة العدلات
تتداخل مجموعة من العوامل البيئية والبيولوجية لتزيد من احتمالية انخفاض تعداد الخلايا المناعية. وبناءً على ما توضحه “مدونة HAEAT الطبية”، فإن تحديد هذه العوامل يساعد الأطباء في وضع بروتوكولات وقائية مبكرة للمرضى الأكثر عرضة للخطر.
تتضمن أبرز عوامل الخطر ما يلي:
- العمر المتقدم: يعاني كبار السن من تراجع طبيعي في كفاءة نخاع العظم، مما يجعلهم أكثر عرضة لـ قلة العدلات المكتسبة.
- مرضى السرطان: خاصة أولئك الذين يتلقون جرعات مكثفة من العلاج الكيميائي الجهازي أو الإشعاع الموجه للحوض والعظام الكبيرة.
- سوء التغذية الحاد: الأشخاص الذين يعانون من نقص حاد في المعادن والفيتامينات الأساسية (خاصة حمض الفوليك والنياسين).
- الأمراض المزمنة: المصابون بأمراض الكلى المزمنة أو الفشل الكبدي، حيث تضطرب العمليات الحيوية اللازمة لإنتاج كريات الدم.
- الجراحة الكبرى: الخضوع لعمليات جراحية معقدة يتطلب استهلاكاً كبيراً للمناعة، مما قد يؤدي لهبوط مؤقت في تعداد العدلات.
- الاستعداد الوراثي: وجود تاريخ عائلي لاضطرابات الدم أو المناعة الذاتية يزيد من احتمالية الإصابة بالأنواع الخلقية.
- التعرض للمواد الكيميائية: مثل البنزين والمبيدات الحشرية القوية التي قد تسبب سمية مباشرة لنخاع العظم.
- تعاطي الكحول المزمن: حيث يؤدي الإدمان على الكحول إلى تثبيط إنتاج الخلايا في النخاع وتدمير المتاح منها في الدورة الدموية.
مضاعفات قلة العدلات
تعتبر المضاعفات الناتجة عن قلة العدلات هي التحدي الأكبر في الطب الباطني، حيث أن غياب الدفاعات الأولية يفتح الباب أمام ميكروبات كانت تعتبر “صديقة” أو غير ضارة لتتحول إلى مهددات مميتة.
تشتمل قائمة المضاعفات الأكثر خطورة على:
- الصدمة الإنتانية (Septic Shock): وهي حالة طبية طارئة تنهار فيها الدورة الدموية نتيجة انتشار البكتيريا في الدم.
- التهابات الأعضاء الحيوية: مثل التهاب السحايا، التهاب الشغاف (في القلب)، والتهاب الرئة النخرزي.
- العدوى الفطرية الجهازية: مثل داء الرشاشيات (Aspergillosis) الذي يصيب الرئتين ويصعب علاجه في ظل غياب العدلات.
- توقف العلاج الأساسي: غالباً ما يضطر أطباء الأورام لتأجيل جرعات الكيماوي، مما قد يسمح للسرطان بالانتشار مجدداً.
- خراجات الأعضاء الداخلية: تكون خراجات في الكبد أو الطحال تصعب ملاحظتها لغياب علامات الالتهاب التقليدية.
- نزيف اللثة الحاد: نتيجة الالتهابات البكتيرية المزمنة التي تضعف الأوعية الدموية في الأنسجة الرخوة.
- الوفاة المبكرة: في حالات الإصابة بـ قلة العدلات الشديدة (ANC أقل من 100) إذا لم يتم البدء بالمضادات الحيوية الوريدية خلال ساعة واحدة من ظهور الحمى.
الوقاية من قلة العدلات
على الرغم من أن بعض الحالات (مثل الوراثية) لا يمكن منعها، إلا أن “مجلة حياة الطبية” تؤكد أن اتباع بروتوكول صارم للنظافة الشخصية والغذائية يمكن أن يقلل من معدلات دخول المستشفى بنسبة تصل إلى 40%.
تعتمد استراتيجية الوقاية على النقاط التالية:
- غسل اليدين المتكرر: استخدام الصابون المضاد للبكتيريا لمدة لا تقل عن 20 ثانية، خاصة قبل الأكل وبعد استخدام المرافق العامة.
- تجنب الزحام: الابتعاد عن الأماكن المغلقة المزدحمة خلال مواسم الإنفلونزا والأمراض التنفسية.
- النظافة الفموية: استخدام فرشاة أسنان ناعمة جداً وخيط طبي برفق لتجنب جرح اللثة الذي قد يكون مدخلاً للبكتيريا.
- تجنب اللحوم النيئة: الالتزام بطهي اللحوم والأسماك والبيض بشكل كامل (درجة نضج تامة).
- غسل الخضار والفواكه: نقعها في محاليل مطهرة مخصصة أو تقشيرها لضمان خلوها من الميكروبات التربية.
- العناية بالحيوانات الأليفة: تجنب تنظيف صناديق فضلات القطط أو ملامسة الحيوانات الضالة خلال فترة نقص المناعة.
- ارتداء الكمامات: استخدام كمامات عالية الكفاءة (N95) عند التواجد في المستشفيات أو مناطق بها أعمال بناء وأتربة.
- التطعيمات الوقائية: التأكد من أخذ لقاحات الإنفلونزا والمكورات الرئوية، ولكن تحت إشراف الطبيب لتجنب اللقاحات “الحية”.

تشخيص قلة العدلات
يعتمد التشخيص الدقيق لـ قلة العدلات على رحلة مخبرية تبدأ بفحص روتيني وتنتهي أحياناً بدراسات جينية معقدة. وفقاً لبروتوكولات “كليفلاند كلينك“، يجب تكرار الفحوصات للتأكد من أن النقص ليس عارضاً نتيجة عدوى عابرة.
تشمل الخطوات التشخيصية:
- تعداد الدم الكامل (CBC): هو الاختبار الأول الذي يكشف عن عدد كريات الدم البيضاء وتوزيعها المئوي.
- مسحة الدم المحيطية: فحص عينة دم تحت المجهر لرؤية شكل الخلايا والتأكد من عدم وجود تشوهات في نضجها.
- خزعة نخاع العظم: سحب عينة من سائل وأنسجة النخاع (عادة من عظمة الحوض) لفحص “مصنع الدم” مباشرة.
- اختبارات الأجسام المضادة: للكشف عما إذا كان الجسم يهاجم خلاياه المتعادلة (في حالات المناعة الذاتية).
- الفحوصات الجينية: تُطلب للأطفال لتشخيص المتلازمات الوراثية مثل متلازمة “شواخمان-دايموند”.
- الأشعة المقطعية (CT Scan): للبحث عن أي بؤر خفية للعدوى في الصدر أو البطن قد تكون سبباً في استهلاك العدلات.
علاج قلة العدلات
يهدف العلاج في “بوابة HAEAT الطبية” إلى معالجة السبب الكامن أولاً، ثم تعزيز قدرة الجسم على إنتاج الخلايا بشكل سريع لتجنب الكوارث الإنتانية.
تغييرات نمط الحياة والمنزل
- البيئة المعقمة: الحفاظ على نظافة المنزل واستخدام أجهزة تنقية الهواء لتقليل الجراثيم المحمولة جواً.
- الترطيب المستمر: شرب كميات كافية من المياه المفلترة للحفاظ على سلامة الأغشية المخاطية.
- الراحة التامة: تجنب المجهود البدني الشاق الذي قد يؤدي لإصابات أو نزيف داخلي بسيط.
العلاجات الدوائية والطبية
يعتبر استخدام العوامل المحفزة للمستعمرات (G-CSF) هو الثورة الحقيقية في علاج قلة العدلات، حيث تعمل هذه الأدوية على تحفيز نخاع العظم لإنتاج العدلات بمعدلات متسارعة.
بروتوكول البالغين
- حقن الفلغراستيم (Filgrastim): تُعطى تحت الجلد يومياً لرفع تعداد العدلات بعد العلاج الكيميائي.
- المضادات الحيوية الوقائية: مثل “الفلوروكينولونات” التي تُعطى للمرضى الذين يتوقع وصولهم لمستويات شديدة من النقص.
- الكورتيكوستيرويدات: تُستخدم إذا كان السبب هو اضطراب في الجهاز المناعي الذاتي.
بروتوكول الأطفال
- المراقبة السريرية اللصيقة: غالباً ما يتم حجز الأطفال في غرف عزل إيجابية الضغط لمنع دخول الهواء الملوث.
- الغلوبولين المناعي الوريدي (IVIG): لتعزيز قدرة الجسم العامة على مقاومة الفيروسات والبكتيريا.
- تعديل الجرعات الدوائية: يتم بحذر شديد بناءً على وزن الطفل ومعدل نموه.
العلاجات الجينية والبيولوجية الناشئة
تشير الأبحاث الحالية في “جامعة جونز هوبكنز” إلى نجاحات أولية في استخدام “تعديل الجينات” لعلاج قلة العدلات الخلقية، حيث يتم تصحيح الخلل الجيني في الخلايا الجذعية للمريض وإعادة زرعها مرة أخرى.
تقنيات نقل خلايا الدم والغلوبولين المناعي
في الحالات القصوى التي لا تستجيب للمحفزات، قد يلجأ الأطباء إلى “نقل العدلات” (Granulocyte transfusion) من متبرعين أصحاء، وهي تقنية معقدة تُستخدم لإنقاذ حياة المرضى الذين يعانون من عدوى فطرية أو بكتيرية لا يمكن السيطرة عليها.
الطب البديل وقلة العدلات
على الرغم من عدم وجود بديل طبيعي للعلاجات الدوائية المحفزة للنخاع، إلا أن بعض الممارسات التكميلية قد تدعم الحالة العامة للمريض. يجب استشارة الطبيب قبل البدء بأي مكمل لتجنب التفاعلات الدوائية الخطرة.
- المكملات الغذائية المدروسة: تناول الأوميغا 3 والزنك وفيتامين د لدعم سلامة الأغشية المخاطية، وليس لزيادة عدد الخلايا مباشرة.
- عشبة القنفذية (Echinacea): يمنع استخدامها تماماً لمرضى نقص المناعة لأنها قد تسبب فرط تحفيز غير مدروس للجهاز المناعي.
- تقنيات تقليل التوتر: مثل التأمل واليوجا الخفيفة لخفض مستويات الكورتيزول، مما يحسن من بيئة عمل نخاع العظم.
- العلاج بالإبر الصينية: قد تساعد في تقليل الغثيان الناتج عن العلاج الكيميائي، لكنها تحمل خطر العدوى إذا لم تكن الإبر معقمة تماماً.
- الأعشاب الطاردة للسموم: مثل الشاي الأخضر (باعتدال)، مع ضرورة التأكد من جودة المصدر لمنع التلوث البكتيري أو الفطري.
الاستعداد لموعدك مع الطبيب
يتطلب التحضير الجيد للموعد الطبي في حالات قلة العدلات تنظيماً دقيقاً للسجلات الصحية، حيث أن التفاصيل الصغيرة قد تغير مسار الخطة العلاجية بشكل جذري.
ما يمكنك فعله قبل الموعد
- تدوين سجل الحرارة: تسجيل قراءات درجة الحرارة مرتين يومياً في جدول زمني واضح ومحدد.
- قائمة الأدوية: إحضار جميع العبوات الدوائية، بما في ذلك المكملات العشبية والفيتامينات التي تتناولها بدون وصفة.
- رصد الأعراض الجانبية: ملاحظة أي تغيرات في الجلد، تقرحات الفم، أو تغير في نمط التبول أو الإخراج.
ما الذي تتوقعه من الطبيب المختص
- الفحص البدني الدقيق: فحص العقد الليمفاوية، الطحال، والبحث عن أي علامات التهاب في الجلد أو الحلق.
- طلب تحاليل فورية: إجراء فحص CBC طارئ لتقييم الحالة اللحظية لـ قلة العدلات.
- الاستفسار عن التاريخ العائلي: البحث عن وجود حالات مشابهة من اضطرابات الدم لدى الأقارب من الدرجة الأولى.
استخدام التطبيقات الطبية لتنظيم سجلات المناعة
أصبح بإمكان المرضى الآن استخدام تطبيقات متخصصة (مثل Symptom Tracker) لربط بيانات الساعات الذكية (مثل معدل ضربات القلب ودرجة حرارة الجلد) بسجلات المختبر، مما يوفر للطبيب رؤية شاملة حول استجابة الجسم المناعية بين المواعيد الرسمية.
مراحل الشفاء من قلة العدلات
تعتمد سرعة التعافي من قلة العدلات على المسبب الرئيسي؛ فبينما يكون الشفاء سريعاً في الحالات الناتجة عن عدوى فيروسية، قد يستغرق شهوراً في حالات أخرى.
- مرحلة التوقف (Nadir): وهي النقطة الأدنى في تعداد الخلايا وتحدث عادة بعد 7-14 يوماً من العلاج الكيميائي.
- مرحلة الاستجابة للنخاع: يبدأ نخاع العظم في إرسال خلايا “شابة” (Bands) إلى الدم، وهي علامة إيجابية على بدء التعافي.
- مرحلة الاستقرار: عودة التعداد المطلق للعدلات (ANC) إلى ما فوق 1500 خلية/ميكرولتر بشكل مستدام.
- مرحلة الحماية الطويلة: تستمر المناعة في تحسين كفاءة وظائف الخلايا (وليس فقط عددها) لمواجهة التهديدات المستقبلية.
الأنواع الشائعة لـ قلة العدلات
يساعد تصنيف قلة العدلات في تحديد البروتوكول العلاجي؛ حيث تختلف احتياجات مريض النقص الدوري عن مريض النقص الناجم عن الأدوية.
- قلة العدلات الدورية (Cyclic Neutropenia): حالة وراثية نادرة ينخفض فيها عدد الخلايا كل 21 يوماً تقريباً وتستمر لعدة أيام.
- قلة العدلات المناعية الذاتية: يقوم الجسم بتصنيع أجسام مضادة تدمر العدلات، وغالباً ما تصيب الأطفال الصغار وتختفي تلقائياً.
- قلة العدلات الخلقية الشديدة: (متلازمة كوستمان) وهي نقص دائم وشديد منذ الولادة يتطلب علاجاً مدى الحياة.
- قلة العدلات الناجمة عن الدواء: استجابة عكسية لبعض الأدوية تؤدي لتوقف مفاجئ في إنتاج الخلايا في النخاع.
الإحصائيات العالمية ومعدلات الانتشار لقلة العدلات
تُشير البيانات الوبائية العالمية إلى أن قلة العدلات تصيب حوالي 1 من كل 100,000 شخص في النوع الخلقي، بينما ترتفع النسبة لتصل إلى 50% لدى مرضى السرطان الذين يتلقون علاجات مكثفة. (وفقاً لمنظمة الصحة العالمية، فإن التباينات العرقية تلعب دوراً، حيث يوجد نوع حميد يُعرف بـ “قلة العدلات العرقية” ينتشر بين المنحدرين من أصول أفريقية ولا يشكل خطراً صحياً).
النظام الغذائي منخفض الميكروبات لمرضى قلة العدلات
يُعد “النظام الغذائي للمناعة المنخفضة” (Neutropenic Diet) ركيزة أساسية لمنع دخول البكتيريا من الجهاز الهضمي إلى مجرى الدم.
- الفاكهة ذات القشرة السميكة: يُسمح بالموز والبرتقال والبطيخ بعد غسل القشرة جيداً، ويُمنع التوت والفراولة لصعوبة تعقيمها.
- اللحوم المطبوخة جيداً: الالتزام بدرجات حرارة داخلية تقتل البكتيريا (Well-done)، وتجنب اللحوم الباردة (Lunched) تماماً.
- الألبان المبسترة: استخدام الألبان والأجبان المغلفة والمبسترة فقط، والابتعاد عن الأجبان “المعتقة” أو التي تحتوي على عفن مفيد (مثل الريكفورد).
- المكسرات المعلبة: يفضل تناول المكسرات المحمصة والمعلبة بدلاً من تلك التي تُباع مكشوفة في الأسواق لتقليل خطر العفن الفطري.
التأثير النفسي والاجتماعي للتعايش مع قلة العدلات المزمنة
تؤدي العزلة الإجبارية والخوف المستمر من العدوى إلى ضغوط نفسية هائلة على المريض وعائلته، مما قد يؤدي للاكتئاب السريري. إن توفير الدعم النفسي المتخصص والمشاركة في مجموعات الدعم الافتراضية يساعد المرضى على تقبل القيود الحياتية المؤقتة وتطوير آليات تكيف إيجابية.
التوقعات المستقبلية والابتكارات في علاج قلة العدلات
يشهد المجال الطبي تطوراً متسارعاً يَعِدُ بتغيير جذري في حياة المصابين بـ قلة العدلات المزمنة أو الشديدة.
- العلاج الجيني بـ CRISPR: أبحاث واعدة لتصحيح الطفرات في خلايا النخاع لدى مرضى النقص الخلقي.
- بدائل الأدرينالين الاصطناعية: أدوية جديدة قادرة على “حشد” العدلات المخزنة في جدران الأوعية الدموية ودفعها للدوران.
- الاستشعار الحيوي القابل للارتداء: تطوير شرائح توضع تحت الجلد تعطي تنبيهاً فورياً عند انخفاض تعداد الخلايا دون الحاجة لسحب دم.
خرافات شائعة حول قلة العدلات
- الخرافة: تناول الكبدة واللحوم الحمراء يرفع عدد العدلات فوراً.
- الحقيقة: التغذية تدعم الإنتاج، لكنها لا تعالج نقصاً ناتجاً عن خلل جيني أو علاج كيميائي؛ فالعلاج يتطلب محفزات طبية.
- الخرافة:قلة العدلات تعني الإصابة بسرطان الدم دائماً.
- الحقيقة: هي مجرد عرض أو أثر جانبي في أغلب الحالات، وليست تشخيصاً بالسرطان في حد ذاتها.
- الخرافة: المصاب لا يمكنه الخروج من المنزل أبداً.
- الحقيقة: يمكن الخروج مع اتخاذ تدابير الوقاية (الكمامة، غسل اليدين، تجنب الزحام) بناءً على مستويات المناعة الحالية.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء في الرعاية السريرية، نقدم لك هذه “أسرار الراحة” للتعايش مع نقص المناعة:
- استخدم موازين الحرارة الرقمية: فهي أدق من الزئبقية، واحتفظ بواحد احتياطي دائماً في حقيبتك.
- استبدل ليفة الاستحمام: ليف الاستحمام بيئة خصبة للبكتيريا؛ استخدم مناشف نظيفة تُغسل بعد كل استعمال.
- ترطيب الأنف: جفاف الأنف يؤدي لتشققات مجهرية تدخل منها البكتيريا؛ استخدم مرهم “فازلين” أو بخاخات ملحية بانتظام.
- تجنب “تقليم” الأظافر بعنف: أي جرح صغير عند منبت الظفر قد يتحول لاتهاب خلوي خطير في ظل قلة العدلات.
أسئلة شائعة
هل يمكنني ممارسة الرياضة أثناء نقص المناعة؟
نعم، ولكن يُفضل التمارين المنزلية أو المشي في أماكن مفتوحة غير مزدحمة، وتجنب الصالات الرياضية العامة (الجيم) تماماً لتلوث الأجهزة.
هل السفر بالطائرة آمن؟
السفر يرفع خطر العدوى بسبب تدوير الهواء المحدود؛ يجب ارتداء كمامة N95 طوال الرحلة واستشارة الطبيب قبل حجز التذكرة.
متى يمكنني العودة لأخذ اللقاحات الروتينية؟
عادة بعد استقرار تعداد العدلات (ANC) فوق 1000 لمدة ثلاثة أشهر، ومع ذلك، تظل اللقاحات الحية (مثل الحصبة) محظورة لفترات أطول.
الخاتمة
تظل قلة العدلات تحدياً طبياً يتطلب تضافر الجهود بين المريض والطبيب والبيئة المحيطة لضمان عبور مراحل الخطر بسلام. إن الالتزام بالبروتوكولات الوقائية وفهم طبيعة هذا الاضطراب المناعي هو السلاح الأقوى لتقليل المضاعفات والعودة لممارسة الحياة الطبيعية في أقرب وقت ممكن.