يُعد فقد غاما غلوبولين الدم (Agammaglobulinemia) اضطراباً مناعياً وراثياً نادراً يتسم بغياب شبه كامل للأجسام المضادة، مما يترك الجسم عاجزاً عن مقاومة الميكروبات. تهدف مدونة حياة الطبية من خلال هذا الدليل الشامل إلى تسليط الضوء على هذه الحالة المعقدة وتوفير مسار علاجي واضح للمرضى وذويهم.
تظهر هذه الحالة عادةً في مرحلة الطفولة المبكرة، حيث يعاني المصابون من عدوى بكتيرية متكررة وشديدة بسبب فشل النخاع العظمي في إنتاج خلايا بائية ناضجة. يتطلب التعامل مع هذا الخلل المناعي فهماً عميقاً للآليات الجينية والبروتوكولات الوقائية الحديثة لضمان حياة مستقرة.
ما هو فقد غاما غلوبولين الدم؟
فقد غاما غلوبولين الدم هو مرض مناعي أولي يتميز بنقص حاد جداً في مستويات الغلوبولينات المناعية في الدم، نتيجة فشل تطور الخلايا اللمفاوية البائية. وفقاً لبيانات المعهد الوطني للصحة (NIH)، فإن هذا الاضطراب يمنع الجسم من تكوين الأجسام المضادة الضرورية لتحييد البكتيريا والفيروسات.
يوضح موقع حياة الطبي أن النسخة الأكثر شيوعاً من هذا المرض هي المرتبطة بالكروموسوم X (متلازمة بروتون)، والتي تصيب الذكور بشكل حصري تقريباً. في هذه الحالة، تظل الخلايا البائية في مرحلة بدائية غير قادرة على إفراز الأجسام المضادة من فئات IgG وIgA وIgM.
تؤدي هذه الفجوة المناعية إلى جعل المريض عرضة للإصابة المتكررة بالتهابات الجهاز التنفسي والهضمي، مما يتطلب تعويضاً خارجياً مستمراً للبروتينات المناعية المفقودة. يشكل التشخيص الدقيق حجر الزاوية في حماية الأعضاء الحيوية من التلف الدائم الناتج عن العدوى المزمنة.
أعراض فقد غاما غلوبولين الدم
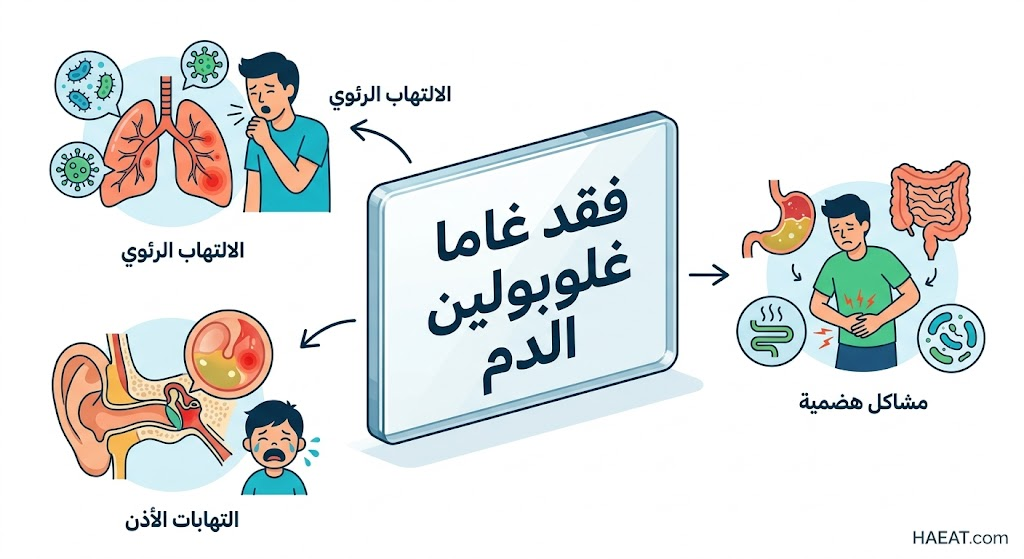
تظهر أعراض فقد غاما غلوبولين الدم عادة بعد بلوغ الطفل ستة أشهر من العمر، وهي الفترة التي يبدأ فيها تلاشي الأجسام المضادة المكتسبة من الأم. تتلخص العلامات السريرية في نمط من العدوى المتكررة والمقاومة للعلاجات التقليدية، وتشمل ما يلي:
- عدوى الجهاز التنفسي المتكررة:
- الإصابة المتكررة بالتهاب الرئة البكتيري الذي قد يؤدي إلى توسع القصبات.
- نوبات مزمنة من التهاب الجيوب الأنفية الحاد التي لا تستجيب للمضادات الحيوية العادية.
- التهابات الأذن الوسطى المتكررة (Otitis Media) التي قد تسبب فقدان السمع إذا لم تُعالج.
- اضطرابات الجهاز الهضمي:
- الإسهال المزمن الناتج عن طفيليات مثل “الجيارديا” التي يصعب على الجسم التخلص منها.
- متلازمات سوء الامتصاص التي تؤدي إلى تأخر النمو البدني لدى الأطفال المصابين.
- التهابات الجلد والأنسجة الرخوة:
- ظهور دمامل وخراجات جلدية متكررة ناتجة عن المكورات العنقودية.
- التهاب الخلوي (Cellulitis) الذي ينتشر بسرعة في الأطراف.
- إصابات الأجهزة الأخرى:
- التهاب المفاصل القيحي (Septic Arthritis) الذي يسبب تورماً وألماً شديداً في المفاصل الكبيرة.
- التهاب السحايا البكتيري، وهو حالة طارئة تهدد الحياة وتتطلب تدخلاً فورياً.
- التهاب ملتحمة العين المزمن والتهابات المسالك البولية غير المبررة.
أسباب فقد غاما غلوبولين الدم
تعود أسباب فقد غاما غلوبولين الدم بشكل رئيسي إلى طفرات جينية محددة تعيق المسار الطبيعي لتطور الجهاز المناعي، وتحديداً نضوج الخلايا البائية. يشير موقع HAEAT الطبي إلى أن الخلل الجزيئي يمنع تحول الخلايا البائية البدائية إلى خلايا بلازمية قادرة على إنتاج الغلوبولينات.
تتنوع الأنماط الوراثية المسببة لهذا الاضطراب وفقاً للآتي:
- وراثة مرتبطة بالكروموسوم X (مرض بروتون):
- تحدث بسبب طفرة في جين (BTK) المسؤول عن إنتاج إنزيم “تيروزين كيناز بروتون”.
- هذا الإنزيم حيوي لنقل الإشارات داخل الخلايا البائية لضمان نضجها؛ وبدونه يتوقف التطور تماماً.
- تنتقل هذه الطفرة من الأم (الحاملة للمرض) إلى أبنائها الذكور بنسبة 50% لكل حمل.
- وراثة جسدية متنحية:
- تحدث في حالات نادرة وتصيب الذكور والإناث على حد سواء.
- تنتج عن طفرات في جينات أخرى مثل (μ heavy chain) أو (λ5) أو (Igα).
- تتطلب هذه الحالة وجود نسختين من الجين المعيب (واحدة من كل والد) لظهور المرض.
- الفشل في تمايز الخلايا:
- تؤدي الطفرات إلى “حبس” الخلايا البائية في النخاع العظمي قبل وصولها إلى الدم المحيطي.
- ينتج عن ذلك غياب تام للأجسام المضادة الواقية في الدورة الدموية والأغشية المخاطية.
متى تزور الطبيب؟
يعد التوقيت عاملاً حاسماً في إدارة فقد غاما غلوبولين الدم، حيث أن التأخير في التشخيص قد يؤدي إلى أضرار لا يمكن إصلاحها في الرئتين أو الأعضاء الحيوية الأخرى. يجب استشارة أخصائي أمراض المناعة فور ملاحظة نمط غير طبيعي من الإصابات المرضية.
عند البالغين
رغم أن المرض يكتشف غالباً في الطفولة، إلا أن بعض الأنواع الأقل شيوعاً قد تظهر في سن متأخرة. يجب طلب المشورة الطبية إذا عانى البالغ من التهاب رئوي مرتين أو أكثر في السنة، أو إذا كانت المضادات الحيوية الوريدية هي الوسيلة الوحيدة للسيطرة على العدوى البسيطة، أو عند وجود تاريخ عائلي من الوفيات المبكرة بسبب الالتهابات.
عند الأطفال والرضع
تؤكد مدونة HAEAT الطبية ضرورة الانتباه للرضع الذين تتكرر لديهم التهابات الأذن (أكثر من 8 مرات سنوياً) أو الذين يعانون من ضعف في زيادة الوزن (فشل النمو). كما يجب القلق إذا احتاج الطفل لأكثر من دورتين من المضادات الحيوية القوية في غضون شهرين دون تحسن ملحوظ.
أهمية الاستشارة الوراثية للعائلات
تنصح البروتوكولات الحديثة بزيارة طبيب الوراثة في حال وجود إصابة مؤكدة بمرض فقد غاما غلوبولين الدم في العائلة. تساعد هذه الاستشارة في تحديد فرص انتقال الجين للأجيال القادمة، وتوفر خيارات الفحص قبل الانغراس (PGD) للأزواج الراغبين في إنجاب أطفال غير حاملين للطفرة، مما يمثل وقاية استباقية فعالة.
عوامل خطر الإصابة بـ فقد غاما غلوبولين الدم
تعتمد عوامل الخطر المرتبطة بمرض فقد غاما غلوبولين الدم بشكل أساسي على المحددات الجينية والوراثية، حيث لا تلعب العوامل البيئية دوراً في نشأة المرض نفسه بل في شدة أعراضه. توضح مجلة حياة الطبية أن فهم هذه العوامل يساعد في الاكتشاف المبكر للحالات المشابهة في العائلة الواحدة.
تتلخص أبرز عوامل الخطر في النقاط التالية:
- الجنس (الذكورة): يُعد الذكور هم الفئة الأكثر عرضة للإصابة بالنوع الشائع (مرض بروتون) نتيجة ارتباط الطفرة بالكروموسوم X؛ حيث يمتلك الذكور كروموسوماً واحداً من نوع X.
- التاريخ العائلي: وجود أخ أو خال أو قريب من جهة الأم مصاب بنقص المناعة يزيد من احتمالية وجود الطفرة الجينية لدى الأم الناقلة، مما يرفع خطر الإصابة في المواليد الجدد.
- الزيجات الأقارب: في المجتمعات التي تكثر فيها زواج الأقارب، تزداد احتمالية ظهور الأنواع “الجسدية المتنحية” من المرض، والتي قد تصيب الإناث والذكور على حد سواء.
- الطفرات الجينية الجديدة: في حالات نادرة (حوالي 15-20%)، قد لا يكون هناك تاريخ عائلي، وتحدث الإصابة نتيجة طفرة جينية عفوية (De Novo Mutation) أثناء التكوين الجنيني.
مضاعفات فقد غاما غلوبولين الدم
تنتج مضاعفات فقد غاما غلوبولين الدم عن تكرار نوبات العدوى الشديدة التي تترك أثاراً هيكلية ووظيفية دائمة في أعضاء الجسم. وفقاً لتقارير كليفلاند كلينك، فإن الإدارة غير المنضبطة للمرض قد تؤدي إلى تدهور جودة الحياة وتقصير العمر الافتراضي.
تشمل قائمة المضاعفات الأكثر شيوعاً وخطورة ما يلي:
- توسع القصبات الهوائية (Bronchiectasis): تلف دائم في جدران المسالك الهوائية نتيجة الالتهابات الرئوية المتكررة، مما يؤدي إلى تراكم البلغم المزمن وصعوبة التنفس.
- فشل الجهاز التنفسي المزمن: تندب أنسجة الرئة (التليف) مما يقلل من قدرة الجسم على تبادل الأكسجين بفعالية.
- أمراض المناعة الذاتية: من المفارقات أن مرضى نقص المناعة قد يطورون حالات تهاجم فيها الخلايا المناعية أنسجة الجسم، مثل فقر الدم الانحلالي أو التهاب المفاصل الروماتويدي.
- زيادة خطر الأورام اللمفاوية: يكون المرضى أكثر عرضة لتطور أنواع معينة من السرطانات، وخاصة “الليمفوما”، نتيجة عدم الاستقرار في الجهاز اللمفاوي.
- التهابات الكبد الفيروسية المزمنة: صعوبة بالغة في التخلص من الفيروسات المعوية التي قد تهاجم الجهاز العصبي أو الكبد وتسبب تليفاً كبدياً.
- تأخر النمو المعرفي والبدني: خاصة لدى الأطفال الذين يعانون من سوء امتصاص مزمن وعدوى دماغية طفيفة ومستمرة.
الوقاية من فقد غاما غلوبولين الدم
بما أن فقد غاما غلوبولين الدم اضطراب وراثي، فإن الوقاية بمعناها التقليدي لا تمنع وقوع المرض، ولكنها تهدف إلى منع حدوث العدوى القاتلة وحماية الأعضاء من التلف. تشدد بوابة HAEAT الطبية على أن الوقاية السريرية والبيئية هي خط الدفاع الأول للمريض.
تتضمن استراتيجيات الوقاية الفعالة ما يلي:
- تجنب اللقاحات الحية: يُحظر تماماً إعطاء المصابين لقاحات تحتوي على فيروسات حية موهنة (مثل شلل الأطفال الفموي، الحصبة، والنكاف)، لأنها قد تسبب المرض الفعلي للمريض.
- النظافة الشخصية الصارمة: غسل اليدين المتكرر واستخدام المعقمات، وتجنب الزحام أو مخالطة الأشخاص المصابين بأمراض تنفسية.
- معالجة المياه: التأكد من غلي مياه الشرب أو استخدام فلاتر عالية الدقة لمنع الإصابة بطفيل “الجيارديا” المعوي.
- الفحص الوراثي المبكر: إجراء فحوصات للمواليد الجدد في العائلات التي لديها تاريخ إصابة معروف للبدء بالعلاج قبل حدوث أول نوبة عدوى.
- العناية بالأسنان: المتابعة الدورية مع طبيب الأسنان لمنع حدوث خراجات فموية قد تنتقل بكتيريتها إلى مجرى الدم.
تشخيص فقد غاما غلوبولين الدم
يعتمد تشخيص فقد غاما غلوبولين الدم على تقييم شامل للتاريخ المرضي مع فحوصات مخبرية دقيقة لقياس كفاءة الجهاز المناعي. يتم التشخيص النهائي عادةً من خلال التأكد من غياب الخلايا البائية الناضجة وانخفاض مستويات البروتينات المناعية بشكل حاد.
تتمثل الخطوات التشخيصية القياسية فيما يلي:
- اختبار الغلوبولينات المناعية الكمي: قياس مستويات IgG وIgA وIgM في الدم؛ حيث تكون النتائج عادة قريبة من الصفر في حالات فقد غاما غلوبولين الدم.
- قياس التدفق الخلوي (Flow Cytometry): الاختبار الأدق الذي يبحث عن وجود خلايا CD19+ (الخلايا البائية) في الدم؛ وغيابها بنسبة أقل من 1-2% يعد مؤشراً قوياً للمرض.
- تحديد الاستجابة للقاحات: يتم حقن المريض بلقاحات معينة (مثل التيتانوس) وقياس مدى قدرته على إنتاج أجسام مضادة؛ حيث يفشل مرضى نقص المناعة في تكوين أي استجابة.
- الاختبار الجيني الجزيئي: الكشف عن الطفرات في جين BTK أو الجينات الأخرى ذات الصلة لتأكيد نوع المرض وتحديد نمط الوراثة.
- فحوصات التصوير: مثل الأشعة المقطعية للصدر والجيوب الأنفية لتقييم مدى الضرر الناتج عن الالتهابات السابقة (مثل توسع القصبات).
علاج مرض فقد غاما غلوبولين الدم
يهدف علاج فقد غاما غلوبولين الدم إلى تعويض النقص الحاد في الأجسام المضادة وتوفير حماية سلبية للمريض ضد الميكروبات. لا يوجد علاج نهائي للمرض حالياً سوى زراعة النخاع (في حالات نادرة جداً)، لذا يركز البروتوكول الحالي على الاستمرارية والأمان.
نمط الحياة والرعاية المنزلية
يجب على المريض اتباع نظام حياة وقائي يشمل ممارسة الرياضة الخفيفة لتعزيز وظائف الرئة، والالتزام بجدول صارم لتناول الأدوية. تلعب التوعية الأسرية دوراً كبيراً في مراقبة العلامات الأولى للعدوى، مثل الارتفاع الطفيف في درجة الحرارة، للتدخل الطبي المبكر.
الأدوية والعلاجات البيولوجية
تعتمد الركيزة الأساسية للعلاج على “العلاج التعويضي بالغلوبولين المناعي”، وهو مستخلص من بلازما آلاف المتبرعين الأصحاء يحتوي على مجموعة واسعة من الأجسام المضادة.
بروتوكول البالغين
يتلقى البالغون عادةً حقن الغلوبولين المناعي وريدياً (IVIG) بجرعات تتراوح بين 400 إلى 600 ملجم/كجم من وزن الجسم كل 3 إلى 4 أسابيع. يهدف العلاج إلى الحفاظ على مستوى ثابت من IgG في الدم (Trough level) فوق 500-800 ملجم/ديسيلتر لمنع العدوى.
بروتوكول الأطفال
يتم ضبط الجرعات بدقة مع نمو الطفل وتغير وزنه، مع التركيز على تقليل الآثار الجانبية للحقن مثل الصداع أو الرعشة. يُفضل في كثير من الأحيان توزيع الجرعات بشكل أكثر تكراراً لضمان استقرار مستويات المناعة وتجنب “فترة الضعف” قبل الجرعة التالية.
العلاج التعويضي بالغلوبولين المناعي تحت الجلد (SCIG)
يمثل هذا الخيار طفرة في تحسين جودة حياة المرضى؛ حيث يتم حقن الأجسام المضادة تحت الجلد بشكل أسبوعي باستخدام مضخة صغيرة. يتميز هذا الأسلوب بإمكانية إجرائه في المنزل، وتوفير مستويات مناعية أكثر استقراراً في الدم، وتقليل الآثار الجانبية الجهازية مقارنة بالحقن الوريدي.
دور المضادات الحيوية الوقائية طويلة الأمد
في حالات معينة، قد يصف الأطباء جرعات منخفضة من المضادات الحيوية بصفة يومية أو أسبوعية (مثل “أزيثروميسين”) للوقاية من الالتهابات الرئوية المزمنة. يساعد هذا البروتوكول في حماية الرئتين المصابة بـ “توسع القصبات” من تفاقم الحالة، ويقلل من عدد مرات دخول المستشفى بشكل ملحوظ.

الطب البديل وفقد غاما غلوبولين الدم
يجب توضيح حقيقة علمية قاطعة وهي أن الطب البديل أو التكميلي لا يمكنه بأي حال من الأحوال أن يحل محل العلاج التعويضي بالغلوبولين المناعي لمرضى فقد غاما غلوبولين الدم. غياب الأجسام المضادة هو خلل هيكلي جيني لا يمكن للأعشاب أو المكملات الغذائية تصحيحه، لكن بعض الممارسات قد تدعم الصحة العامة بحذر.
تتضمن ضوابط التعامل مع الطب التكميلي ما يلي:
- تجنب الأعشاب المحفزة للمناعة: أعشاب مثل “الإيكينيسيا” قد لا تعطي نتائج مفيدة بل قد تسبب ضغطاً غير مبرر على الجهاز المناعي المختل أصلاً.
- المكملات الغذائية تحت الإشراف: يمكن لفيتامين د والزنك دعم سلامة الأغشية المخاطية، ولكن يجب معايرة الجرعات بدقة لتجنب التداخل مع الأدوية الأساسية.
- تجنب البروبيوتيك العشوائي: قد تشكل بعض أنواع البكتيريا النافعة خطراً على مرضى نقص المناعة الشديد إذا لم تكن من سلالات معينة وتحت رقابة طبية.
- تقنيات تقليل التوتر: مثل اليوجا والتنفس العميق، وهي مفيدة لتحسين الحالة النفسية وتقليل مستويات الكورتيزول التي قد تضعف ما تبقى من دفاعات الجسم.
الاستعداد لموعدك مع الطبيب
نظراً لتعقيد حالة فقد غاما غلوبولين الدم، فإن التحضير الجيد للموعد الطبي يضمن الحصول على أقصى فائدة من الاستشارة وتقليل نسبة الخطأ في التشخيص أو تعديل الخطة العلاجية.
ما الذي يمكنك فعله؟
- تدوين قائمة بجميع الالتهابات التي حدثت منذ الموعد الأخير، مع تواريخها ومدة استمرارها ونوع المضادات الحيوية التي استُخدمت.
- إحضار نتائج فحوصات الدم الأخيرة، وخاصة مستويات IgG ونتائج قياس التدفق الخلوي (Flow Cytometry).
- تسجيل أي آثار جانبية ظهرت بعد آخر جلسة حقن وريدي أو تحت الجلد، مثل الصداع النصفي أو الحكة الجلدية.
ما الذي تتوقعه من الطبيب؟
سيقوم الطبيب بمراجعة الوزن (خاصة عند الأطفال) للتأكد من ملاءمة جرعة الغلوبولين، وفحص الرئتين والجيوب الأنفية بدقة، وقد يطلب تصويراً دورياً للتأكد من عدم تطور “توسع القصبات الهوائية”.
إدارة القلق المصاحب للفحوصات الدورية
يمثل “رهاب الإبر” والقلق من نتائج الفحوصات تحدياً كبيراً؛ لذا يُنصح باستخدام كريمات التخدير الموضعي قبل الحقن، وإشراك اختصاصي دعم نفسي لمساعدة الأطفال على فهم طبيعة حالتهم دون خوف، مما يعزز الالتزام بالعلاج طويل الأمد.
مراحل الشفاء والتعايش مع فقد غاما غلوبولين الدم
لا يمكن الحديث عن “شفاء” تام من مرض فقد غاما غلوبولين الدم بالمعنى التقليدي، بل هو “تحكم شامل” يهدف إلى منع التدهور. تمر رحلة التعايش مع المرض بعدة مراحل مفصلية:
- مرحلة الاستقرار الابتدائي: تبدأ بعد التشخيص وبدء العلاج التعويضي، حيث يلاحظ المريض انخفاضاً مفاجئاً في معدل الإصابة بالعدوى الحادة.
- مرحلة معايرة الجرعات: تستغرق عدة أشهر للوصول إلى المستوى الأمثل من الأجسام المضادة في الدم الذي يحمي المريض دون تسبب في آثار جانبية مفرطة.
- مرحلة المراقبة الدورية: تشمل فحوصات وظائف الرئة السنوية وفحوصات الدم الروتينية للتأكد من عدم وجود مضاعفات صامتة.
- مرحلة الاستقلالية (للمراهقين والبالغين): الانتقال من الحقن الوريدي في المستشفى إلى الحقن المنزلي تحت الجلد، مما يمنح المريض حرية أكبر في السفر والعمل.
الأنواع الشائعة لمرض فقد غاما غلوبولين الدم
تتنوع أشكال نقص المناعة هذا بناءً على الخلل الجيني المسبب، ومن أبرز هذه الأنواع:
- فقد غاما غلوبولين الدم المرتبط بالكروموسوم X (XLA): وهو الأكثر شيوعاً بنسبة 85%، ويصيب الذكور نتيجة طفرة جين BTK.
- فقد غاما غلوبولين الدم الجسدي المتنحي: يظهر في العائلات التي لديها طفرات في جينات (IGHM) أو (BLNK)، ويصيب الجنسين.
- نقص المناعة الشائع المتغير (CVID): يشبه فقد غاما غلوبولين الدم ولكنه يظهر في سن متأخرة (المراهقة أو البلوغ) وتكون مستويات الخلايا البائية موجودة ولكنها غير فعالة.
- فقد غاما غلوبولين الدم الانتقالي لدى الرضع: حالة مؤقتة يتأخر فيها إنتاج الأجسام المضادة لدى الرضيع ولكنها تتحسن تلقائياً مع مرور الوقت.
الإحصائيات العالمية ومعدلات الانتشار
يُصنف فقد غاما غلوبولين الدم كمرض نادر جداً؛ حيث تُقدر الإحصائيات العالمية أن معدل الإصابة بنوع XLA يتراوح بين 1 من كل 100,000 إلى 1 من كل 200,000 مولود ذكر حي. تظهر الأبحاث المنشورة في مجلة (The Lancet) أن هناك تفاوتاً في معدلات التشخيص بين الدول المتقدمة والنامية، حيث يلعب الوعي الطبي وتوفر الفحوصات الجينية دوراً في دقة الإحصاء. في مناطق الشرق الأوسط، ترتفع نسبة الأنواع “الجسدية المتنحية” بشكل ملحوظ مقارنة بالمعدلات العالمية نتيجة عوامل الوراثة المرتبطة بالقرابة.
التأثير النفسي والاجتماعي وبروتوكول الدعم
العيش مع نقص المناعة الدائم يفرض ضغوطاً نفسية هائلة، بدءاً من “قلق العدوى” المستمر وصولاً إلى الشعور بالاختلاف عن الأقران. يميل الأطفال المصابون بمرض فقد غاما غلوبولين الدم إلى الانعزال لتجنب الأمراض، مما قد يؤثر على تطورهم الاجتماعي. يتضمن بروتوكول الدعم النفسي الحديث ضرورة دمج المريض في مجموعات دعم متخصصة (Support Groups)، وتدريب المعلمين في المدارس على كيفية التعامل مع الحالة دون وصم المريض، مع التأكيد على أن المصاب يمكنه ممارسة حياة طبيعية ومنتجة شرط الالتزام بالعلاج.
مستقبل العلاج الجيني والآفاق البحثية
يتجه العلم الحديث نحو “العلاج الشافي” بدلاً من “العلاج التعويضي”. تُجرى حالياً أبحاث متقدمة باستخدام تقنية (CRISPR/Cas9) لتعديل جين BTK المعيب في الخلايا الجذعية للمريض وإعادة زراعتها. وفقاً لدراسات أولية في (JAMA)، أظهرت هذه التقنية نتائج واعدة في النماذج الحيوانية والمختبرية، مما يفتح الباب أمام إمكانية استعادة الجسم لقدرته الطبيعية على إنتاج الغلوبولينات المناعية في المستقبل القريب، وهو ما سيغير مسار حياة مرضى فقد غاما غلوبولين الدم للأبد.
بروتوكول التغذية والمكملات لمرضى نقص المناعة
التغذية السليمة هي حائط الصد الثاني بعد الأجسام المضادة. يجب أن يركز مريض فقد غاما غلوبولين الدم على الأطعمة الغنية بمضادات الأكسدة لتقليل الالتهابات الجهازية. يُنصح باتباع حمية “البحر المتوسط” لغناها بأوميجا 3 التي تدعم صحة الأغشية المخاطية في الرئتين والأمعاء. كما يجب الحذر الشديد من الأطعمة النيئة (مثل السوشي أو البيض غير المطبوخ جيداً) لاحتمالية احتوائها على بكتيريا قد لا يستطيع الجهاز المناعي الضعيف التعامل معها، مع ضرورة الحفاظ على رطوبة الجسم العالية لتقليل لزوجة الإفرازات الشعبية.
خرافات شائعة حول فقد غاما غلوبولين الدم
تنتشر العديد من المعلومات المغلوطة التي قد تؤدي إلى قرارات طبية خاطئة، ومن أبرزها:
- خرافة: المرض معدٍ ويمكن انتقاله بالمخالطة.
- الحقيقة: هو اضطراب وراثي جيني غير معدٍ تماماً.
- خرافة: اللقاحات هي التي سببت نقص المناعة للطفل.
- الحقيقة: المرض موجود منذ الولادة بسبب طفرة جينية، واللقاحات قد تظهر المرض ولا تسببه.
- خرافة: يمكن الشفاء منه بتناول العسل والحبة السوداء.
- الحقيقة: هذه مكملات مفيدة للصحة العامة لكنها لا تستطيع إنتاج الأجسام المضادة المفقودة.
- خرافة: لا يمكن للمريض ممارسة الرياضة.
- الحقيقة: الرياضة ضرورية جداً لصحة الرئتين، ولكن يجب تجنب الرياضات العنيفة التي تسبب جروحاً ملوثة.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء في المحتوى الطبي السريري، نقدم هذه النصائح الجوهرية للتعايش مع فقد غاما غلوبولين الدم:
- كن خبير نفسك: تعلم كيفية قراءة نتائج تحاليل IgG الخاصة بك واعرف مستواك “القاعي” المثالي الذي تشعر عنده بأفضل حال.
- التدفق الخلوي هو الفيصل: لا تقبل بتشخيص يعتمد فقط على مستوى الأجسام المضادة؛ اطلب دائماً اختبار قياس الخلايا البائية للتأكد من النوع.
- العناية بالرئة ليست رفاهية: استخدم أجهزة تمارين التنفس (Incentive Spirometry) يومياً حتى لو كنت تشعر بخير؛ الحفاظ على سعة الرئة هو سر العمر المديد.
- التوثيق المدرسي: تأكد من وجود خطة صحية (IEP) في مدرسة طفلك تسمح له بغسل يديه بشكل متكرر وتخطره فور ظهور حالات مرضية في الفصل.
- سرعة البدء بالمضاد: لا تنتظر “تحسن الحالة” عند ظهور أعراض برد؛ ابدأ المضاد الحيوي الموصوف من طبيبك فوراً لمنع تحول العدوى البسيطة إلى التهاب رئوي.
أسئلة شائعة
هل يمكن لمريضة حاملة للجين إنجاب أطفال أصحاء؟
نعم، هناك احتمالية 50% لإنجاب ذكر سليم أو أنثى غير حاملة للجين. تتوفر الآن تقنيات الفحص الوراثي للأجنة قبل الغرس لضمان إنجاب طفل سليم تماماً.
هل يؤثر المرض على العمر الافتراضي؟
مع العلاج الحديث بالغلوبولين المناعي (IVIG/SCIG) والتشخيص المبكر، يمكن للمرضى العيش لأعمار طبيعية والوصول إلى سن الشيخوخة بإنتاجية كاملة.
ما هي أفضل أنواع الرياضة لهؤلاء المرضى؟
السباحة في مسابح معالجة جيداً بالكلور، والمشي السريع، وركوب الدراجات؛ حيث تعزز هذه الرياضات كفاءة الجهاز التنفسي دون تعريض الجلد لإصابات بالغة.
هل يجب على المريض أخذ لقاح كورونا أو الإنفلونزا؟
يُنصح بأخذ اللقاحات “غير الحية” (مثل لقاحات الشلل العضلي أو الإنفلونزا الميتة)؛ ورغم أن الاستجابة قد تكون ضعيفة، إلا أن الخلايا التائية قد توفر بعض الحماية الإضافية.
الخاتمة
يظل مرض فقد غاما غلوبولين الدم تحدياً طبياً يتطلب صموداً وانضباطاً من المريض وفهمه العميق لآليات جسده. بفضل التطورات الهائلة في العلاجات البيولوجية والآفاق الواعدة للعلاج الجيني، لم يعد هذا الاضطراب حكماً بالعزلة، بل أصبح حالة مزمنة يمكن إدارتها بكفاءة عالية. تذكر دائماً أن التشخيص المبكر والالتزام الصارم بالبروتوكول العلاجي هما المفتاح لحياة ملؤها الصحة والإنجاز.