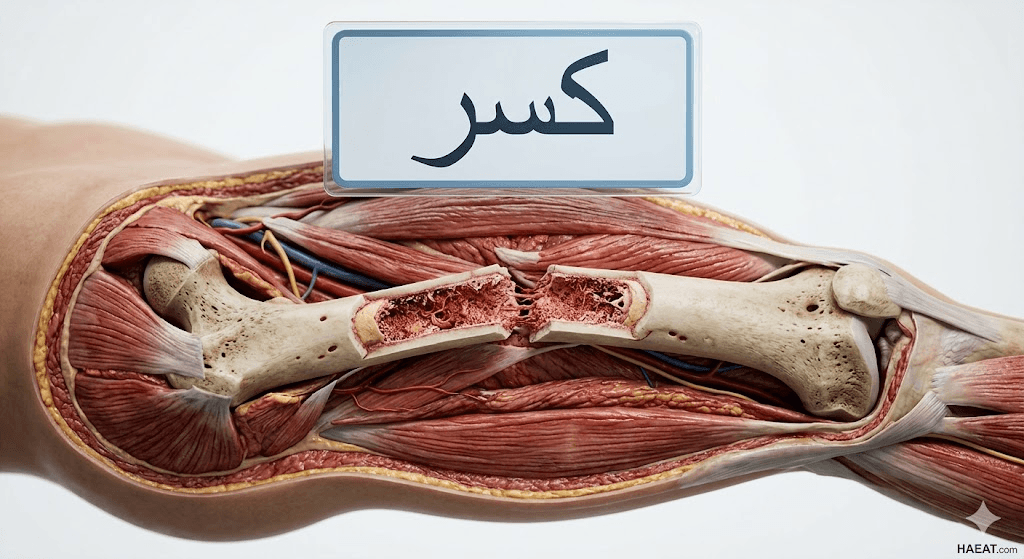
يُعد كسر العظام (Fracture) حالة طبية طارئة تحدث نتيجة تعرض النسيج العظمي لضغط ميكانيكي يتجاوز قدرته على الامتصاص، مما يؤدي لانقطاع استمراريته التشريحية. تلتزم مدونة حياة الطبية بتقديم أحدث البروتوكولات العلاجية المعتمدة لضمان استعادة الوظائف الحركية بكفاءة عالية وتقليل مخاطر المضاعفات طويلة الأمد التي قد تنتج عن التشخيص الخاطئ.
ما هو كسر العظام؟
يُعرف كسر العظام طبياً بأنه اضطراب في البنية الهيكلية للعظم يؤدي إلى انفصاله إلى جزئين أو أكثر نتيجة صدمة أو إجهاد متكرر.
تتنوع طبيعة هذه الإصابة بين الشروخ البسيطة والكسور المركبة التي تخترق الجلد، حيث تعتمد سرعة الالتئام على التروية الدموية وموقع الإصابة بدقة. يشير الباحثون في موقع حياة الطبي إلى أن العظام تمتلك قدرة فريدة على التجدد دون ترك ندبات نسيجية إذا تم توفير التثبيت الميكانيكي والبيئة البيولوجية المناسبة
أعراض كسر العظام
تختلف العلامات السريرية المرافقة للإصابة بـ كسر في الهيكل العظمي بناءً على شدة القوة المؤثرة، لكنها تشترك في مجموعة من المؤشرات الفيزيولوجية التي يستجيب بها الجسم فور حدوث الضرر النسيجي.
تتضمن قائمة الأعراض الأكثر شيوعاً ما يلي:
- الألم الحاد والمفاجئ: يشعر المصاب بألم طاعن يزداد سوءاً عند محاولة تحريك العضو المصاب أو الضغط عليه.
- التورم والوذمة: يحدث نتيجة تمزق الأوعية الدموية المحيطة بالعظم وتسرب السوائل النسيجية إلى المنطقة المصابة.
- الكدمات وتغير لون الجلد: يظهر احمرار أو ازرقاق ناتج عن النزيف الداخلي تحت الجلد في موضع الإصابة.
- التشوّه الظاهري: ملاحظة انحناء غير طبيعي في العضو أو قصر في طول الطرف مقارنة بالطرف السليم.
- فقدان الوظيفة الحركية: عدم القدرة على حمل الأوزان أو استخدام الطرف المصاب في المهام اليومية البسيطة.
- سماع صوت فرقعة: غالباً ما يصف المرضى سماع صوت “طقطقة” أو “فرقعة” لحظة وقوع الحادث المسبب للإصابة.
- الخدر والتنميل: في حال تأثرت الأعصاب القريبة من منطقة كسر العظم، قد يشعر المريض بوخز أو فقدان للإحساس.
- برودة الأطراف: قد تشير إلى تضرر الشرايين الرئيسية وانقطاع التروية الدموية، وهي حالة تستدعي تدخلاً جراحياً فورياً.
- البروز العظمي: في حالات الكسور المفتوحة، قد تظهر شظايا العظم بوضوح من خلال تمزقات الجلد.
أسباب كسر العظام
تتعدد المسببات التي تؤدي إلى وقوع كسر في البنية العظمية، وتصنف طبياً إلى عوامل خارجية ميكانيكية وعوامل داخلية تتعلق بجودة الكتلة العظمية.
وفقاً لتقارير المعهد الوطني للصحة (NIH)، يمكن تقسيم المسببات إلى الفئات التالية:
- الإصابات الرضوضية الحادة: وتشمل حوادث السيارات، السقوط من مرتفعات، والإصابات الرياضية العنيفة التي تولد طاقة تفوق قدرة العظم على التحمل.
- الكسور الإجهادية: تنتج عن تكرار الضغوط الصغيرة على العظم لفترات طويلة، وهي شائعة لدى الرياضيين والعدائين.
- هشاشة العظام (Osteoporosis): مرض يؤدي لتآكل الكثافة المعدنية للعظام، مما يجعلها عرضة للتحطم حتى مع الحركات البسيطة.
- الأورام العظمية: سواء كانت أولية أو ثانوية (نقائل)، فإنها تضعف النسيج العظمي وتسبب ما يعرف بالكسور المرضية.
- العدوى والالتهابات: تؤدي التهابات العظام (Osteomyelitis) إلى نخر النسيج وإضعاف قوته الهيكلية بشكل تدريجي.
- سوء التغذية الحاد: نقص مستويات الكالسيوم وفيتامين D يقلل من مرونة العظام ويزيد من هشاشتها أمام الصدمات.
- العوامل الوراثية: مثل مرض “تكون العظم الناقص” الذي يجعل العظام قابلة للكسر بسهولة فائقة منذ الولادة.

متى تزور الطبيب؟
يجب عدم التهاون مع أي إصابة يشتبه في كونها كسر عظمي، لأن التأخير في التثبيت قد يؤدي إلى التحام العظم بوضعية خاطئة أو انقطاع التروية الدموية.
تتطلب الحالات التالية تقييماً طبياً فورياً في غرف الطوارئ لضمان السلامة الهيكلية.
حالات البالغين التي تستدعي الطوارئ
يجب على البالغين طلب الرعاية الطبية الفورية إذا ظهرت عليهم العلامات التالية بعد التعرض لإصابة:
- وجود جرح مفتوح يظهر من خلاله النسيج العظمي أو نزيف حاد لا يتوقف بالضغط المباشر.
- تغير لون أطراف الأصابع إلى الأزرق أو الشحوب الشديد مع برودة ملمس الجلد في الطرف المصاب.
- الشعور بآلام لا يمكن السيطرة عليها حتى بعد تناول المسكنات التقليدية المتاحة.
- فقدان النبض في منطقة ما بعد الإصابة، مما يشير إلى انسداد وعائي محتمل.
- الإحساس بعدم الاستقرار في المفصل أو وجود حركة غير طبيعية في منتصف عظمة طويلة.
علامات الكسر الخفية عند الأطفال
يختلف الجهاز الهيكلي للأطفال بمرونته العالية، لكن حدوث كسر لديهم قد يكون صامتاً أو غير واضح المعالم، مما يستوجب مراقبة دقيقة للعلامات التالية:
- رفض الطفل المفاجئ لاستخدام طرف معين أو العرج أثناء المشي دون سبب واضح.
- البكاء المستمر عند لمس منطقة محددة من الجسم أو عند تغيير الملابس.
- ظهور تورم بسيط مع سخونة في الجلد فوق موضع الألم المشتبه به.
- وجود تشوه طفيف قد يظنه الأهل مجرد تورم ناتج عن كدمة عادية.
- تغير في السلوك العام للطفل مثل الخمول أو فقدان الشهية المرتبط بالألم الحركي.
خوارزميات الفرز الطبي الذكي وتقييم استعجالية الكسر
في العصر الحديث، بدأت المستشفيات المتقدمة في دمج أنظمة الذكاء الاصطناعي لفرز حالات الـ كسر العظمي بناءً على خطورة الإصابة. تعتمد هذه الخوارزميات على تحليل المؤشرات الحيوية والصور الشعاعية الأولية لتحديد المرضى الذين يحتاجون إلى تدخل جراحي عاجل (خلال ساعات) مقابل الحالات التي يمكن برمجتها لاحقاً.
تساهم هذه التقنيات في تقليل وقت الانتظار في غرف الطوارئ بنسبة تصل إلى 40%، حيث تقوم بتنبيه جراحي العظام فوراً عند رصد إصابات تهدد الأطراف مثل متلازمة الحجرات (Compartment Syndrome). يساعد هذا النظام في تقييم مدى استعجالية الحالة بدقة تفوق التقييم البشري السريع في الأوقات المزدحمة.
عوامل خطر الإصابة بـ كسر العظام
تتضافر مجموعة من العوامل الحيوية والبيئية لتزيد من احتمالية حدوث كسر في الجهاز الهيكلي، حيث تؤثر هذه العوامل بشكل مباشر على مرونة العظام وقدرتها على امتصاص الصدمات.
تشمل أبرز عوامل الخطر ما يلي:
- التقدم في العمر: تضعف كثافة العظام طبيعياً مع التقدم في السن، خاصة بعد سن الخمسين، مما يجعل العظام أكثر هشاشة.
- الجنس (الإناث): تُعد النساء أكثر عرضة للإصابة نتيجة التغيرات الهرمونية بعد انقطاع الطمث التي تؤدي لفقدان الكتلة العظمية.
- نقص التغذية: غياب الكالسيوم وفيتامين D من النظام الغذائي يضعف مصفوفة العظام المعدنية بشكل كبير.
- نمط الحياة الخامل: قلة النشاط البدني وتجنب تمارين المقاومة يؤدي إلى ضمور الأنسجة العظمية وضعفها.
- التدخين واستهلاك الكحول: تؤثر هذه العادات سلباً على امتصاص الكالسيوم وتعرقل عمل الخلايا البانية للعظام.
- الأدوية المزمنة: الاستخدام طويل الأمد للكورتيكوستيرويدات ومضادات الاختلاج يمكن أن يؤدي إلى ترقق العظام.
- الأمراض الجهازية: مثل السكري من النوع الأول، أمراض الغدة الدرقية، واضطرابات الجهاز الهضمي التي تعيق الامتصاص.
- التاريخ العائلي: تلعب الوراثة دوراً في تحديد قوة الهيكل العظمي ومعدل تجدد الأنسجة.
- الرياضات العنيفة: تزيد المشاركة في رياضات التلامس مثل كرة القدم أو التسلق من فرص وقوع حوادث تؤدي إلى تحطم العظام.
مضاعفات كسر العظام
قد يترتب على وقوع كسر عظمي مجموعة من التحديات الصحية التي تتجاوز مجرد إصابة العظم نفسه، لتشمل الأنسجة اللينة والأجهزة الحيوية المحيطة.
وفقاً لتقارير كليفلاند كلينك، تشمل المضاعفات المحتملة ما يلي:
- متلازمة الحجرات (Compartment Syndrome): زيادة الضغط داخل العضلات مما يهدد بتلف الأعصاب والأوعية الدموية.
- الانصمام الدهني: تسرب جزيئات الدهون من نخاع العظم المكسور إلى مجرى الدم، مما قد يسبب انسداداً رئوياً.
- الالتهابات العظمية: خاصة في الإصابات المفتوحة حيث تصبح البيئة مهيأة لنمو البكتيريا داخل النسيج العظمي.
- عدم الالتئام أو الالتحام المعيب: فشل العظم في العودة لشكلة الأصلي أو التحامه بوضعية مشوهة تعيق الحركة.
- النخر اللاوعائي (Avascular Necrosis): موت الأنسجة العظمية نتيجة انقطاع التروية الدموية عن منطقة الإصابة.
- تلف الأعصاب الدائم: قد تؤدي شظايا العظم الحادة إلى قطع أو هرس الأعصاب المحيطة، مما يسبب فقدان الإحساس أو الحركة.
- التهاب المفاصل التالي للصدمة: حدوث تآكل مبكر في الغضاريف إذا امتد التحطم إلى داخل سطح المفصل.
الوقاية من كسر العظام
تعتمد استراتيجية الوقاية من وقوع أي كسر مستقبلي على تعزيز القوة الهيكلية وتحسين التوازن الحركي لتقليل فرص السقوط والارتطام.
تتلخص بروتوكولات الوقاية في النقاط التالية:
- الالتزام بنظام غذائي غني بالكالسيوم: تناول الألبان، الأجبان، والخضروات الورقية لتدعيم البنية المعدنية للعظام.
- التعرض الكافي لأشعة الشمس: لضمان تصنيع فيتامين D الضروري لترسيب المعادن داخل المصفوفة العظمية.
- ممارسة تمارين الحمل: مثل المشي السريع ورفع الأثقال الخفيفة التي تحفز الخلايا العظمية على التجدد.
- تأمين البيئة المنزلية: إزالة السجاد المنزلق وتحسين الإضاءة لتقليل مخاطر التعثر لدى كبار السن.
- ارتداء معدات الحماية: استخدام الخوذات وواقيات المفاصل أثناء ممارسة الأنشطة الرياضية الخطرة.
- الفحص الدوري لكثافة العظام: إجراء اختبار (DEXA) بانتظام لاكتشاف بوادر الهشاشة مبكراً وعلاجها.
- الإقلاع عن التدخين: لتحسين الدورة الدموية الطرفية وسرعة استجابة العظام لعمليات الترميم الطبيعية.
تشخيص كسر العظام
يتطلب التشخيص الدقيق لـ كسر العظام استخدام تقنيات تصويرية متقدمة لتحديد نوع الانفصال وموقعه الدقيق بالنسبة للأنسجة الحيوية المجاورة.
تستخدم الفرق الطبية في موقع HAEAT الطبي الوسائل التالية:
- الأشعة السينية (X-ray): الأداة الأولى والأكثر شيوعاً لتأكيد وجود الانفصال العظمي وتحديد نمطه.
- الأشعة المقطعية (CT Scan): توفر صوراً ثلاثية الأبعاد دقيقة جداً للكسور المعقدة أو التي تقع في مناطق تداخل العظام مثل الحوض.
- الرنين المغناطيسي (MRI): يُستخدم للكشف عن الكسور الإجهادية البسيطة وتحديد مدى تضرر الأربطة والأوتار المحيطة.
- المسح الذري للعظام: تقنية نووية تستخدم مادة مشعة للكشف عن مناطق النشاط العظمي غير الطبيعي الناتجة عن شروخ دقيقة.
- الفحص السريري الدقيق: تقييم النبض، الإحساس، والقدرة الحركية لاستبعاد وجود إصابات وعائية أو عصبية مرافقة.
علاج كسر العظام
يهدف علاج أي كسر عظمي إلى إعادة المحاذاة التشريحية الصحيحة وتثبيت العظم للسماح لعملية الالتئام الطبيعية بالحدوث دون معوقات.
تعديلات نمط الحياة والعناية المنزلية بالجبيرة
تؤكد مدونة HAEAT الطبية أن العناية المنزلية لا تقل أهمية عن التدخل الجراحي، حيث يجب اتباع ما يلي:
- الحفاظ على الجبيرة جافة تماماً لتجنب تهيج الجلد أو ضعف بنية التثبيت.
- رفع الطرف المصاب فوق مستوى القلب لتقليل التورم والضغط النسيجي خلال الأيام الأولى.
- تجنب وضع أي أجسام غريبة داخل الجبيرة لمحاولة تخفيف الحكة، منعاً لحدوث تقرحات أو عدوى.
العلاج الدوائي وإدارة الألم
تُستخدم الأدوية للسيطرة على الألم الحاد ومنع الالتهابات المرافقة للإصابة العظمية.
الجرعات الدوائية الآمنة للبالغين
يتم وصف مضادات الالتهاب غير الستيرويدية (NSAIDs) مثل الإيبوبروفين بجرعات محسوبة، مع إمكانية استخدام المسكنات الأفيونية لفترة قصيرة جداً في حالات الكسور المتعددة، وتحت إشراف طبي صارم لتجنب الاعتماد الدوائي.
المحاذير الدوائية الخاصة بالأطفال
يُمنع استخدام الأسبرين للأطفال لتجنب متلازمة راي، ويُكتفى غالباً بالباراسيتامول بجرعات دقيقة تعتمد على الوزن، مع مراقبة أي رد فعل تحسسي أو اضطرابات هضمية قد تنتج عن العلاج.
العلاج بالنبضات الكهرومغناطيسية والموجات التصادمية
أثبتت الدراسات الحديثة أن تطبيق حقول كهرومغناطيسية نبضية (PEMF) على منطقة كسر العظام يحفز الخلايا الجذعية العظمية ويزيد من إنتاج عوامل النمو. يُستخدم هذا البروتوكول التقني بشكل خاص في حالات “عدم الالتحام” لتسريع تكوين الكالوس العظمي (الجسر العظمي الجديد) دون الحاجة لتدخل جراحي ثانٍ.
المحاكاة الرقمية لنتائج الجراحة قبل إجرائها
يستخدم الجراحون الآن برمجيات الذكاء الاصطناعي لإنشاء نموذج افتراضي للمنطقة المصابة بـ كسر معقد. تسمح هذه المحاكاة للطبيب بتجربة زوايا مختلفة لتثبيت الشريحة والمسامير واختيار القياسات الأمثل قبل دخول غرفة العمليات، مما يقلل من وقت الجراحة ويزيد من دقة إعادة بناء المفصل المتضرر.

الطب البديل لـ كسر العظام
يُقصد بالطب البديل هنا العلاجات التكميلية التي تدعم العمليات الحيوية داخل الجسم لتسريع بناء النسيج العظمي، ولا يمكن اعتبارها بديلاً عن التثبيت الطبي لأي كسر في العظام.
تتضمن العلاجات التكميلية المدعومة علمياً ما يلي:
- المكملات العشبية (السيليكا): نبات ذيل الحصان غني بالسيليكا الطبيعية التي تساعد في تكوين الكولاجين الضروري لمرونة العظم.
- العلاج بالوخز بالإبر: يُستخدم بشكل رئيسي لإدارة الألم المزمن المصاحب للإصابة وتحسين التروية الدموية الطرفية.
- عشبة “القومفري” (Cymphytum): تُعرف تاريخياً بقدرتها على تسريع التئام النسج، لكن يجب استخدامها موضعياً فقط وبحذر شديد.
- تقنيات التأمل والتنفس: تساعد في تقليل مستويات الكورتيزول (هرمون الإجهاد) الذي قد يعيق عمليات البناء الحيوي.
- العلاج المائي: البدء بالتمارين المائية في مراحل متقدمة من الشفاء لتقليل الوزن الواقع على منطقة الإصابة أثناء استعادة الحركة.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع أي كسر عظمي تخطيطاً دقيقاً للمتابعات الطبية لضمان تقييم مدى تقدم الالتحام بشكل صحيح وتفادي أي انحراف في المحاذاة.
ما يجب عليك فعله
- قم بتدوين التاريخ الدقيق لوقوع الإصابة والآلية التي حدث بها الارتطام.
- سجل قائمة بجميع الأدوية والمكملات التي تتناولها حالياً، خاصة تلك التي تؤثر على كثافة العظام.
- اطلب نسخة رقمية من صور الأشعة (CD) للاحتفاظ بها كمرجع لمقارنة مراحل الشفاء.
ماذا تتوقع من الطبيب
سيقوم الطبيب بإجراء فحص حركي واختبارات للأعصاب للتأكد من عدم وجود ضغط نسيجي. قد يسألك عن طبيعة الألم (هل هو نابض، حاد، أم خدر؟) لتقييم سلامة الأوعية الدموية القريبة من منطقة كسر العظم.
استخدام التوائم الرقمية (Digital Twins) لشرح خطة العلاج
في المراكز الطبية المتطورة، يتم إنشاء “توأم رقمي” للهيكل العظمي الخاص بك. يقوم هذا النظام بمحاكاة الضغوط الميكانيكية التي ستتعرض لها العظام عند البدء بالمشي أو تحريك الطرف، مما يساعدك على رؤية كيف سيتصرف العظم المكسور تحت ضغوط مختلفة، مما يزيد من التزامك بخطة النشاط البدني الموصوفة.
مراحل الشفاء من كسر العظام
تمر عملية التئام العظام بثلاث مراحل فيزيولوجية معقدة تتداخل زمنياً لإعادة بناء النسيج المفقود.
تتلخص هذه المراحل في الآتي:
- مرحلة الالتهاب (أيام 1-5): تتكون جلطة دموية حول منطقة الـ كسر وتتدفق خلايا الدم البيضاء لتنظيف الحطام الخلوي.
- مرحلة تكوين الكالوس (أسابيع 2-6): يبدأ الجسم في بناء جسر من الغضاريف والعظام الرخوة لربط طرفي العظم ببعضهما.
- مرحلة إعادة التشكيل (شهور إلى سنوات): يتم استبدال العظم الرخو بعظم صلب (Lamellar bone) ويستعيد العظم شكله وقوته الأصلية تدريجياً.
الأنواع الشائعة لـ كسر العظام
تختلف تسمية الإصابة بناءً على نمط الانفصال واتجاه القوة المؤثرة، مما يحدد بروتوكول التثبيت المتبع.
- الكسر المستعرض: حيث يكون خط الانفصال عمودياً على محور العظمة الطويل.
- الكسر المائل: يحدث بزاوية مائلة وغالباً ما يكون غير مستقر ويتطلب تثبيتاً دقيقاً.
- الكسر الحلزوني: ينتج عن قوة دورانية (التواء) ويشيع في إصابات التزلج والرياضة.
- الكسر الأخضر (Greenstick): انحناء العظم وانكساره من جهة واحدة فقط، وهو شائع جداً لدى الأطفال.
- الكسر المفتت: تحطم العظم إلى ثلاث شظايا أو أكثر، وغالباً ما ينتج عن حوادث عالية الطاقة.
- الكسر الانضغاطي: يحدث في فقرات الظهر نتيجة الضغط الرأسي، وهو مرتبط بهشاشة العظام.
التغذية العلاجية ودور المعادن النادرة في تسريع التئام الكسر
لا يقتصر التعافي على الكالسيوم فقط؛ بل يحتاج الجسم إلى “معادن نادرة” مثل الزنك والنحاس والمنغنيز التي تعمل كعوامل مساعدة للإنزيمات المسؤولة عن بناء بروتين الكولاجين. إن استهلاك كميات كافية من البروتين عالي الجودة يضمن توفير اللبنات الأساسية للمصفوفة العظمية، بينما يلعب فيتامين C دوراً محورياً في ربط خيوط الأنسجة ببعضها لزيادة متانة العظم الملتئم.
الإحصائيات العالمية وتوقعات انتشار كسور العظام بحلول 2030
تشير التوقعات العالمية إلى زيادة بنسبة 310% في حالات كسر الورك لدى الرجال و240% لدى النساء بحلول عام 2050 نتيجة الشيخوخة السكانية. هذه الأرقام تضع ضغطاً هائلاً على أنظمة الرعاية الصحية، مما يستدعي تبني استراتيجيات وقائية مبكرة تبدأ من مرحلة الطفولة لبناء “بنك عظمي” قوي يقاوم تحديات التقدم في السن.
التأثير النفسي والاجتماعي للإصابات الهيكلية طويلة الأمد
يمكن أن يؤدي حدوث كسر مفاجئ إلى فقدان الاستقلالية الحركية، مما يسبب أعراض الاكتئاب والقلق لدى المصاب. إن العزلة الاجتماعية الناتجة عن عدم القدرة على التنقل تتطلب دعماً نفسياً موازياً للعلاج الفيزيائي، حيث أثبتت الدراسات أن الحالة المزاجية المستقرة تسرع من معدلات الالتئام البيولوجي من خلال تحسين جودة النوم والشهية.
مستقبل جراحة العظام: الطباعة ثلاثية الأبعاد والمواد الحيوية الذكية
يتجه الطب نحو استخدام طابعات ثلاثية الأبعاد لإنتاج “سقالات” عظمية مخصصة لكل مريض. هذه السقالات المصنوعة من مواد حيوية (Bio-materials) تُزرع في مكان الـ كسر المفقود وتحفز خلايا المريض على النمو داخلها، ثم تذوب تدريجياً بعد أن يحل محلها عظم طبيعي، مما يلغي الحاجة لعمليات ترقيع العظام التقليدية المؤلمة.
خرافات شائعة حول كسر العظام
- خرافة: العظم المكسور يلتئم ليصبح أقوى من العظم الأصلي. (الحقيقة: يعود لقوته الأصلية لكنه لا يتفوق عليها).
- خرافة: إذا استطعت تحريك العضو، فهو ليس مكسوراً. (الحقيقة: العديد من الكسور تسمح بالحركة لكنها تسبب ضرراً داخلياً).
- خرافة: الجبيرة هي العلاج الوحيد. (الحقيقة: الجبيرة مجرد وسيلة تثبيت، والجسم هو من يقوم بعملية العلاج الذاتي).
نصائح ذهبية من “مجلة حياة الطبية” 💡
- لا تحاول “فحص” قوة العظم: تجنب الضغط على منطقة الإصابة لتجربة مدى الألم، فهذا قد يحرك الشظايا ويؤذي الأعصاب.
- قاعدة (RICE): الراحة، الثلج، الضغط، والرفع هي الإسعاف الأولي الذهبي قبل الوصول للمستشفى.
- راقب أصابعك: إذا تغير لون أظافرك تحت الجبيرة إلى الأبيض أو الأزرق، توجه للطوارئ فوراً دون انتظار.
أسئلة شائعة
كم من الوقت يستغرق العظم ليلتحم تماماً؟
يستغرق الالتحام الأولي (تكون الكالوس) من 6 إلى 8 أسابيع، ولكن العظم يحتاج لعام كامل لاستعادة كامل صلابته الميكانيكية.
هل يمكنني الاستحمام مع وجود الجبيرة؟
لا، الرطوبة تدمر الجبيرة الجبسية وتسبب تعفن الجلد. استخدم أكياساً بلاستيكية مخصصة محكمة الغلق إذا كانت الجبيرة غير مضادة للماء.
متى يمكنني العودة لممارسة الرياضة؟
يجب الانتظار حتى يؤكد الطبيب وجود “التحام صلب” عبر الأشعة، وعادة ما يبدأ ذلك بتمارين إعادة تأهيل خفيفة بعد 3 أشهر.
الخاتمة
يمثل كسر العظام تحدياً جسدياً ونفسياً، إلا أن الالتزام بالبروتوكولات الطبية الحديثة، بدءاً من التثبيت الصحيح وصولاً إلى التغذية الداعمة، يضمن عودة آمنة للحياة الطبيعية. تذكر أن العظام هي العمارة الحية لجسمك، والاستثمار في صحتها هو استثمار في مستقبلك الحركي.