يُعد التهاب العظم والنقي (Osteomyelitis) من الحالات الطبية المعقدة التي تتطلب تدخلاً علاجياً دقيقاً ومكثفاً لضمان حماية الأنسجة العظمية من التلف الدائم.
تشير التقارير الصادرة عن موقع حياة الطبي إلى أن هذه العدوى البكتيرية أو الفطرية يمكن أن تصيب العظام عبر مجرى الدم أو الأنسجة المجاورة.
تتطلب هذه الحالة وعياً كاملاً بالأعراض السريرية، حيث أن التأخر في التشخيص قد يؤدي إلى مضاعفات خطيرة تؤثر على الحركة والجودة العامة للحياة.
ما هو التهاب العظم والنقي؟
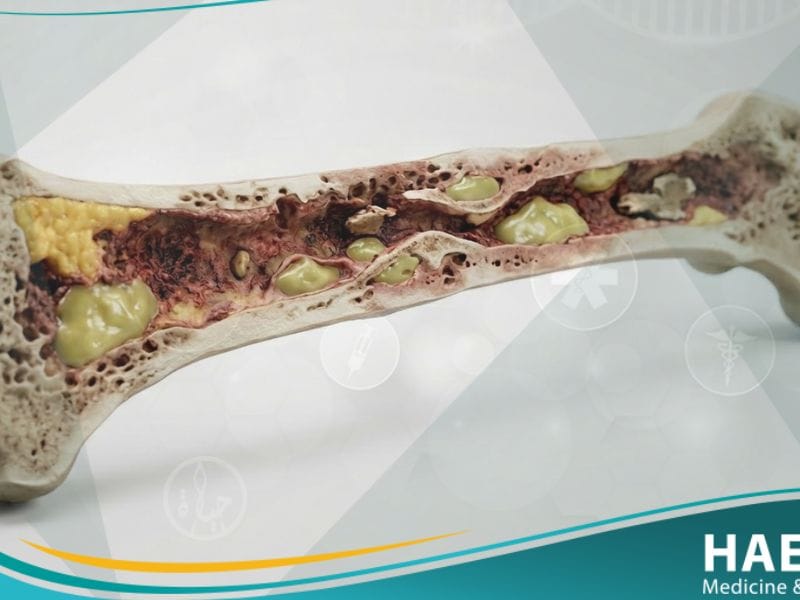
التهاب العظم والنقي هو حالة التهابية تصيب النخاع العظمي والقشرة المحيطة به، وغالباً ما تنتج عن غزو ميكروبي مباشر أو غير مباشر للعظم.
تحدث هذه الإصابة عندما تصل الجراثيم، وخاصة بكتيريا المكورات العنقودية الذهبية، إلى الأنسجة العظمية العميقة، مما يسبب تراكم القيح وتوقف التروية الدموية عن أجزاء من العظم.
توضح الدراسات في مدونة حياة الطبية أن هذا الاضطراب قد يظهر بشكل حاد ومفاجئ أو يتطور إلى حالة مزمنة تستمر لسنوات إذا لم يتم استئصال مصدر العدوى.
وفقاً لـ المعهد الوطني للصحة (NIH)، فإن العظام الطويلة في الساقين والذراعين هي الأكثر عرضة للإصابة لدى الأطفال، بينما يميل البالغون للإصابة في عظام العمود الفقري.
تعتمد شدة الإصابة على الحالة المناعية للمريض، وسرعة البدء في بروتوكول المضادات الحيوية الوريدية المكثف، بالإضافة إلى مدى كفاءة الدورة الدموية المحيطية في منطقة الإصابة.
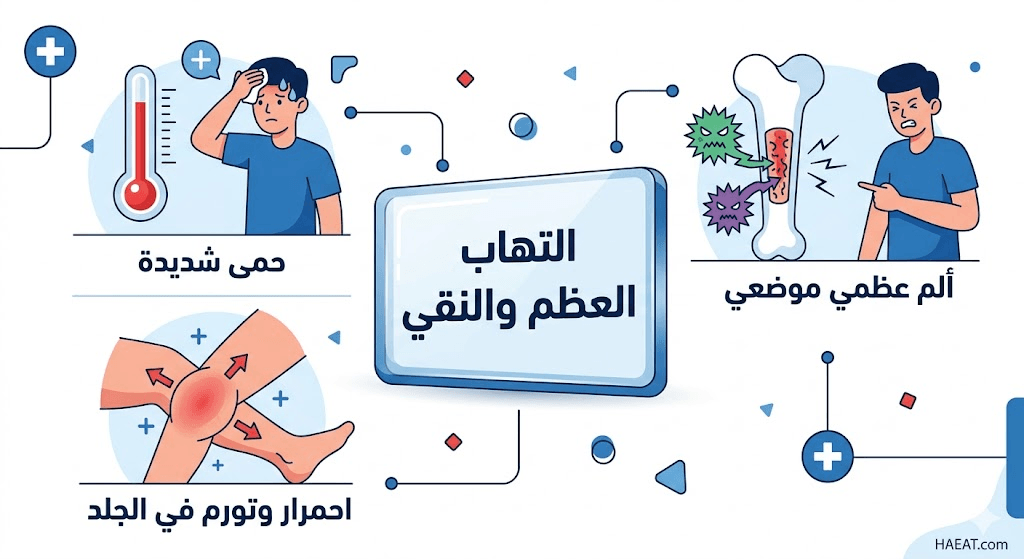
أعراض التهاب العظم والنقي
تتنوع المظاهر السريرية المرتبطة بـ التهاب العظم والنقي بناءً على الفئة العمرية ومكان الإصابة، وتشمل القائمة التالية أبرز العلامات التي يجب مراقبتها بدقة:
- الألم الموضعي الحاد: الشعور بألم نابض ومستمر في العظمة المصابة، ويزداد هذا الألم بشكل ملحوظ عند محاولة تحريك الطرف أو الضغط عليه.
- التورم والاحمرار الهيكلي: ملاحظة انتفاخ واضح في الأنسجة الرخوة المحيطة بالعظم المصاب، مع تلون الجلد باللون الأحمر الساخن نتيجة الالتهاب النشط.
- الحمى والقشعريرة: ارتفاع درجة حرارة الجسم بشكل مفاجئ، وهو ما يشير إلى أن العدوى بدأت تأخذ طابعاً جهازياً يؤثر على كامل الجسم.
- خروج إفرازات قيحية: في الحالات المتقدمة أو المزمنة، قد يتكون نفق (ناسور) يمتد من العظم إلى سطح الجلد، حيث يتم تصريف الصديد من خلاله.
- محدودية الحركة: فقدان القدرة على استخدام العضو المصاب بشكل طبيعي، مما يؤدي إلى العرج في حالات إصابة عظام الساق أو صعوبة الإمساك بالأشياء.
- التعب العام والإرهاق: الشعور بخمول مستمر وعدم القدرة على ممارسة الأنشطة اليومية، وهو عرض شائع في حالات العدوى العظمية تحت الحادة.
- التعرق الليلي: نوبات من التعرق الشديد أثناء النوم، وغالباً ما ترتبط هذه الظاهرة بالتهابات فقرات الظهر الناتجة عن مسببات بكتيرية معينة.
- تغير لون الجلد فوق العظمة: قد يميل لون الجلد إلى الداكن أو يظهر بمظهر لامع ومشدود نتيجة الضغط الداخلي الناجم عن التهاب النخاع.
أسباب التهاب العظم والنقي
تتعدد المسارات التي تسلكها الميكروبات للوصول إلى الهيكل العظمي، ويصنف خبراء موقع HAEAT الطبي المسببات الرئيسية ضمن الفئات التشريحية والسريرية التالية:
- الانتشار عبر مجرى الدم (Hematogenous Spread): انتقال البكتيريا من بؤرة عدوى أخرى في الجسم، مثل التهاب المسالك البولية أو الالتهاب الرئوي، وصولاً إلى العظام عبر الدورة الدموية.
- العدوى المباشرة بعد الصدمات: الإصابة بكسور مضاعفة (مفتوحة) حيث تبرز العظمة خارج الجلد، مما يسمح للبكتيريا الموجودة في البيئة المحيطة باستعمار النسيج العظمي فوراً.
- المضاعفات الجراحية: قد يحدث التلوث أثناء عمليات تركيب الشرائح والمسامير أو جراحات استبدال المفاصل، حيث تجد الميكروبات بيئة خصبة للنمو على الأجسام الغريبة.
- قرح الفراش والسكري: المرضى الذين يعانون من قرح مزمنة (خاصة في القدم السكرية) يكونون عرضة لانتقال العدوى من الجلد إلى العظام القريبة عبر الأنسجة الرخوة.
- استخدام الأدوية الوريدية: يزيد الحقن غير المعقم من فرص دخول مسببات الأمراض إلى الدم، ومن ثم استقرارها في مناطق العظام ذات التروية الضعيفة.
- العدوى الفطرية النادرة: في حالات نقص المناعة الشديد، يمكن للفطريات أن تهاجم النسيج العظمي، وهو نوع من الالتهابات يصعب علاجه بالطرق التقليدية.
- بكتيريا المكورات العنقودية (Staphylococcus): هي المسؤول الأول عن أغلب الحالات، لقدرتها العالية على الالتصاق بمصفوفة العظام وتكوين أغشية حيوية (Biofilms) تحميها من الجهاز المناعي.
- نقص التروية الدموية: الأمراض التي تضعف تدفق الدم (مثل فقر الدم المنجلي) تجعل العظام أقل قدرة على مقاومة البكتيريا التي قد تصل إليها بشكل عرضي.
متى تزور الطبيب؟
يجب عدم التهاون مع أي ألم عظمي يصاحبه ارتفاع في درجة الحرارة، حيث أن الاكتشاف المبكر لـ التهاب العظم والنقي يقلل من احتمالية الحاجة لعمليات بتر أو جراحات معقدة.
العلامات التحذيرية لدى البالغين
بالنسبة للبالغين، تظهر الحاجة الملحة لزيارة جراح العظام عند ملاحظة ألم مستمر لا يستجيب للمسكنات البسيطة، خاصة إذا كان المريض يعاني من تاريخ مرضي للسكري أو ضعف الدورة الدموية. تشير مجلة حياة الطبية إلى ضرورة مراقبة أي تغير في شكل الجلد أو ظهور تورم مفاجئ فوق منطقة سبق تعرضها لكسر أو عملية جراحية، حتى لو مر عليها سنوات طويلة.
مراقبة الأعراض لدى الأطفال والرضع
يتطلب التشخيص لدى الأطفال حساسية عالية، حيث قد لا يتمكن الرضيع من التعبير عن الألم. يجب مراقبة “العرج المفاجئ” أو رفض الطفل لتحريك ذراعه أو ساقه (الشلل الكاذب). الحمى غير المبررة مع بكاء شديد عند لمس مفصل أو عظمة معينة هي مؤشرات قوية تستدعي التوجه الفوري لغرفة الطوارئ لاستبعاد وجود إنتان عظمي حاد.
التحضير للاستشارة الافتراضية
في ظل تطور الخدمات الصحية، يمكن البدء باستشارة افتراضية لتقييم الحالة الأولية. يوصى بتجهيز صور واضحة لمنطقة التورم، وسجل دقيق لدرجات الحرارة خلال آخر 48 ساعة، بالإضافة إلى قائمة بكافة الأدوية الحالية. يساعد هذا التوثيق الرقمي الطبيب في تحديد مدى حاجتك للفحص السريري المباشر أو إجراء فحوصات الأشعة العاجلة.
عوامل خطر الإصابة بـ التهاب العظم والنقي
تتداخل مجموعة من الظروف الصحية والبيئية لتزيد من احتمالية حدوث التهاب العظم والنقي، حيث تركز مدونة HAEAT الطبية على أن ضعف التروية الدموية والجهاز المناعي هما المحركان الأساسيان لهذه المخاطر.
تتضمن الفئات الأكثر عرضة للإصابة ما يلي:
- الإصابة بداء السكري: يؤدي ارتفاع سكر الدم المزمن إلى تدمير الأوعية الدموية الدقيقة، مما يمنع الخلايا المناعية من الوصول إلى بؤر العدوى في القدمين بشكل خاص.
- أمراض الشرايين الطرفية (PAD): أي تضيق في الشرايين يقلل من تدفق الدم المحمل بالأكسجين والمغذيات إلى العظام، مما يجعلها بيئة خصبة لنمو الميكروبات.
- وجود غرسات طبية: تعمل الشرائح والمسامير والمفاصل الصناعية كسطح مثالي لتكون “الغشاء الحيوي البكتيري”، وهو طبقة واقية تمنع المضادات الحيوية من القضاء على البكتيريا.
- إصابات الحوادث والكسور المفتوحة: التعرض لكسر يخترق الجلد يكسر الحاجز الدفاعي الأول للجسم، مما يتيح دخول بكتيريا التربة أو الجلد مباشرة إلى العظم.
- تعاطي المخدرات بالحقن: استخدام حقن غير معقمة يؤدي إلى إدخال مسببات الأمراض مباشرة إلى مجرى الدم، والتي تستقر غالباً في عظام الفقرات.
- الفشل الكلوي وغسيل الكلى: تزداد فرص الإصابة بـ التهاب العظم والنقي لدى مرضى الغسيل الكلوي بسبب تكرار استخدام القساطر الوريدية التي قد تمثل بوابة لدخول العدوى.
- استخدام الأدوية المثبطة للمناعة: المرضى الذين يتناولون الكورتيزون لفترات طويلة أو العلاجات الكيماوية لديهم استجابة دفاعية أضعف تجاه الغزو البكتيري العظمي.
- فقر الدم المنجلي: يتسبب هذا الاضطراب الوراثي في انسدادات دقيقة داخل الأوعية العظمية، مما يخلق مناطق من النخر (موت الأنسجة) يسهل التهابها بكتيرياً.
مضاعفات التهاب العظم والنقي
إذا لم يتم احتواء العدوى في مراحلها الأولى، فإن التهاب العظم والنقي قد يخلف آثاراً مدمرة طويلة الأمد تتجاوز النسيج العظمي لتشمل الأجهزة الحيوية الأخرى.
تؤكد بوابة HAEAT الطبية أن المضاعفات التالية تتطلب رقابة طبية صارمة:
- موت العظام (Osteonecrosis): تؤدي العدوى إلى زيادة الضغط داخل العظم، مما يقطع الإمداد الدموي ويؤدي لموت أجزاء عظمية تسمى “الُشظايا” (Sequestrum).
- التهاب المفاصل الإنتاني: يمكن أن ينتقل الالتهاب من العظم إلى المفصل القريب (مثل الركبة أو الورك)، مما يسبب تآكلاً سريعاً في الغضاريف وفقدان وظيفة المفصل.
- ضعف النمو لدى الأطفال: إذا أصابت العدوى “صفائح النمو” في نهايات العظام الطويلة، فقد تؤدي إلى توقف نمو الطرف المصاب أو حدوث تشوهات هيكلية دائمة.
- سرطان الجلد (قرحة مارجولين): في حالات الالتهاب المزمن الذي يصاحبه ناسور جلدي لسنوات، تزداد احتمالية تحول الخلايا المحيطة بالفتحة إلى سرطان خلايا حرشفية.
- الإنتان الدموي (Sepsis): قد تنتقل البكتيريا من العظم إلى الدورة الدموية، مما يسبب حالة طبية طارئة تهدد الحياة نتيجة فشل الأعضاء المتعدد.
- تكون الخراجات العميقة: تجمع الصديد داخل نخاع العظم أو في العضلات المحيطة، مما يتطلب تدخلات جراحية متكررة للتصريف والتنظيف.
الوقاية من التهاب العظم والنقي
تعتمد استراتيجية الحماية من التهاب العظم والنقي على الإدارة الاستباقية للجروح والحفاظ على كفاءة الدورة الدموية، خاصة لدى المرضى الذين يعانون من أمراض مزمنة.
تشمل أهم الخطوات الوقائية ما يلي:
- التطهير الفوري للجروح: غسل الخدوش والجروح العميقة بالماء والصابون واستخدام المطهرات الطبية فور وقوع الإصابة لمنع التلوث البكتيري.
- السيطرة الصارمة على السكري: الحفاظ على مستويات السكر ضمن النطاق الطبيعي لضمان قدرة الجسم على التئام الجروح ومنع تطور قرح القدم السكرية.
- العناية بالقدمين: الفحص اليومي للقدمين بحثاً عن أي جروح أو بثور أو احمرار، وتجنب المشي حافياً لتقليل فرص الإصابة الجسدية غير المحسوسة.
- الإقلاع عن التدخين: يساهم التدخين في تضيق الأوعية الدموية وإعاقة وصول الأكسجين للأنسجة العظمية، مما يبطئ عمليات الشفاء ويزيد فرص العدوى.
- اتباع بروتوكولات الجراحة المعقمة: التأكد من تلقي المضادات الحيوية الوقائية قبل إجراء عمليات العظام والمفاصل وفقاً لتوصيات الجراح.
- التغذية الداعمة للمناعة: تناول وجبات غنية بالبروتين وفيتامين C وD لتعزيز كثافة العظام وقدرة الأنسجة الرخوة على الالتئام السريع.
تشخيص التهاب العظم والنقي
يعد الوصول إلى تشخيص دقيق لـ التهاب العظم والنقي عملية تكاملية تجمع بين الفحص السريري، التحاليل المخبرية، وتقنيات التصوير المتقدمة لتحديد مدى انتشار العدوى.
وفقاً لـ كليفلاند كلينك (Cleveland Clinic)، تشمل البروتوكولات التشخيصية المعتمدة ما يلي:
- فحوصات الدم: قياس معدل ترسيب الكريات الحمراء (ESR) والبروتين التفاعلي C (CRP)، حيث ترتفع هذه المؤشرات بشكل ملحوظ عند وجود التهاب عظمي نشط.
- الأشعة السينية (X-ray): غالباً ما تكون طبيعية في الأيام الأولى، لكنها تظهر تغيرات هيكلية ونخراً عظمياً بعد مرور أسبوعين إلى ثلاثة أسابيع من بدء الإصابة.
- التصوير بالرنين المغناطيسي (MRI): هو المعيار الذهبي (Gold Standard) لقدرته الفائقة على اكتشاف الوذمة العظمية وتجمعات القيح في مراحل مبكرة جداً.
- التصوير المقطعي المحوسب (CT): يستخدم لتحديد وجود الشظايا العظمية الميتة (Sequestra) التي قد لا تظهر بوضوح في الرنين المغناطيسي.
- خزعة العظم (Bone Biopsy): الإجراء الأكثر دقة، حيث يتم أخذ عينة من العظم المصاب لتحديد نوع البكتيريا بدقة واختبار حساسيتها للمضادات الحيوية.
- مسح العظام بالنظائر المشعة: حقن كمية ضئيلة من المادة المشعة التي تتجمع في مناطق النشاط الأيضي العالي، مما يساعد في رصد بؤر الالتهاب المتعددة.
علاج التهاب العظم والنقي
يتطلب علاج التهاب العظم والنقي نهجاً هجومياً يهدف إلى القضاء التام على الميكروبات مع الحفاظ على استقرار الهيكل العظمي ومنع حدوث إعاقة دائمة.
تعديلات نمط الحياة والدعم المنزلي
يجب على المريض الالتزام بالراحة التامة للعضو المصاب واستخدام الجبائر أو الأحذية الطبية المخصصة لتخفيف الضغط. كما يوصى برفع الطرف المصاب لتقليل التورم وتحسين العائد الوريدي، مع ضرورة الالتزام التام بجدول الغيارات على الجروح الجراحية باستخدام تقنيات معقمة.
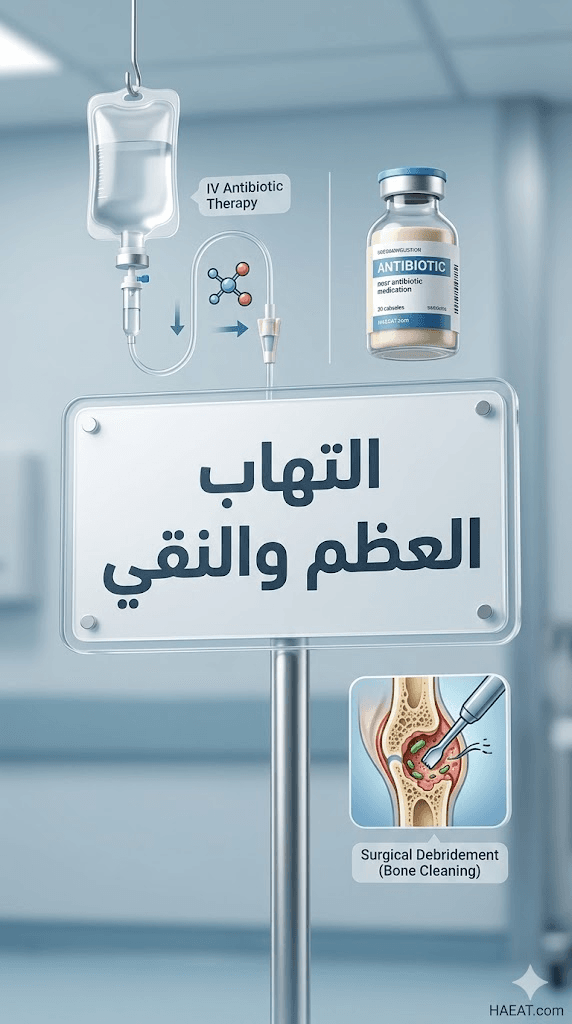
البروتوكول الدوائي (المضادات الحيوية)
يعتبر العلاج الدوائي هو الركيزة الأساسية، حيث يتم البدء غالباً بمضادات حيوية واسعة النطاق عبر الوريد قبل الانتقال إلى الأدوية الموجهة بناءً على نتائج الخزعة.
الجرعات والمدة للبالغين
بالنسبة للبالغين، يستمر العلاج الوريدي عادةً لمدة تتراوح بين 4 إلى 6 أسابيع. قد يضطر المريض لاستخدام قسطرة وريدية مركزية محيطية (PICC line) لتلقي العلاج في المنزل، مع إجراء فحوصات دم أسبوعية لمراقبة وظائف الكبد والكلى.
الاعتبارات الخاصة بطب الأطفال
في حالات الأطفال، يتميز العظم بقدرة أعلى على التعافي، لذا قد يتم التحويل إلى المضادات الحيوية الفموية في وقت أبكر (بعد أسبوعين من العلاج الوريدي) شريطة استقرار الحالة السريرية وانخفاض مؤشرات الالتهاب في الدم.
بروتوكول العلاج بالأكسجين عالي الضغط (HBOT)
يعتبر هذا العلاج خياراً تكميلياً فعالاً، حيث يتم وضع المريض في غرفة ضغط خاصة لزيادة تركيز الأكسجين في الدم. يساعد ذلك في تنشيط الخلايا البانية للعظم وتحفيز كريات الدم البيضاء على قتل البكتيريا اللاهوائية التي قد تكون مختبئة داخل الأنسجة الميتة.
التدخلات الجراحية وإعادة بناء العظام
في كثير من الأحيان، لا تكفي الأدوية وحدها، ويتدخل الجراح لإجراء “تنضير” (Debridement) لإزالة العظام والأنسجة الميتة. في حالات العيوب العظمية الكبيرة، قد يتم اللجوء لزراعة عظام طبيعية أو صناعية، أو استخدام تقنيات تطويل العظام لسد الفجوات الناتجة عن استئصال الأجزاء المصابة.
الطب البديل والتهاب العظم والنقي
يُشدد الخبراء على أن العلاجات التكميلية لا يمكن أن تكون بديلاً عن المضادات الحيوية في علاج التهاب العظم والنقي، بل تُستخدم لتعزيز الاستجابة المناعية وتخفيف الآثار الجانبية للأدوية القوية.
تتضمن خيارات الدعم التكميلي ما يلي:
- الكركمين (Curcumin): يحتوي الكركم على خصائص قوية مضادة للالتهابات تساعد في تقليل التورم الموضعي، لكن يجب استشارة الطبيب لتجنب تعارضه مع مسيلات الدم.
- البروبيوتيك (Probiotics): ضرورية جداً لتعويض البكتيريا النافعة التي تدمرها المضادات الحيوية الوريدية طويلة الأمد، مما يمنع حدوث اضطرابات هضمية حادة.
- مكملات فيتامين D والكالسيوم: تعمل كركيزة أساسية لإعادة بناء النسيج العظمي الذي تضرر بفعل العدوى، حيث تسرع من تكوين “العظم الجديد” حول منطقة الإصابة.
- الثوم المركز: يُعرف بخصائصه الطبيعية المضادة للميكروبات، ويُعتقد أنه يساعد في تقوية الخطوط الدفاعية للجسم ضد بكتيريا المكورات العنقودية.
- عسل المانوكا: يُستخدم موضعياً في بعض حالات الجروح المفتوحة المصاحبة للالتهاب لقدرته العالية على سحب السوائل الزائدة وقتل الجراثيم السطحية.
- تقنيات الوخز بالإبر: تُستخدم بشكل أساسي لإدارة الألم المزمن الناتج عن الإصابات القديمة في العظام، مما يقلل من الاعتماد الكلي على المسكنات الأفيونية.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع التهاب العظم والنقي تحضيراً دقيقاً للاجتماع مع الفريق الطبي، لضمان تغطية كافة جوانب الحالة السريرية ووضع خطة علاجية شاملة.
ما الذي يجب عليك فعله؟
ابدأ بتدوين جدول زمني دقيق لبداية ظهور الألم، وتطور درجات الحرارة، وأي إصابات أو عمليات جراحية سابقة في المنطقة المصابة. قم بإعداد قائمة بكافة الأدوية والمكملات الغذائية التي تتناولها حالياً، مع إحضار نسخ ورقية أو رقمية من كافة صور الأشعة (رنين، مقطعية) التي أجريتها سابقاً لتجنب تكرار الفحوصات غير الضروري.
ما الذي تتوقعه من طبيبك؟
سيقوم الطبيب بإجراء فحص فيزيائي دقيق لتقييم مدى التورم، ودرجة حرارة الجلد، ومدى حركة المفصل المجاور. توقع أن يطرح الطبيب أسئلة حول وجود تاريخ مرضي للسكري، أو التدخين، أو أي أعراض جهازية مثل فقدان الوزن غير المبرر أو التعرق الليلي الذي قد يشير إلى عدوى مزمنة.
الأسئلة الجوهرية التي يجب طرحها على جراح العظام
من الضروري سؤال الطبيب عن الخطة في حال فشل الجولة الأولى من المضادات الحيوية، وما هي نسبة احتمالية الحاجة لتدخل جراحي لتنظيف العظم. استفسر أيضاً عن الآثار الجانبية المتوقعة للقسطرة الوريدية (PICC line) وكيفية العناية بها في المنزل، وما هي المعايير التي سيتم بناءً عليها تحديد موعد الشفاء التام.
مراحل الشفاء من التهاب العظم والنقي
تمر عملية التعافي من عدوى العظام بمسار زمني طويل يتطلب صبراً والتزاماً بروتوكولياً صارماً، حيث يتم تقسيمها إلى ثلاث مراحل أساسية:
- مرحلة السيطرة الحادة (الأسبوع 1-2): التركيز على خفض الحمل البكتيري عبر المضادات الحيوية الوريدية المكثفة، حيث يبدأ الألم والتورم في التراجع تدريجياً.
- مرحلة التنظيف وإعادة البناء (الأسبوع 3-6): يبدأ الجسم في التخلص من الأنسجة الميتة، وفي حال خضوع المريض للجراحة، تبدأ الأنسجة الرخوة في الالتئام فوق العظم.
- مرحلة التصلب والترميم (شهر 2-6): تبدأ الخلايا البانية للعظم في تكوين نسيج عظمي جديد (Involucrum) ليحل محل الأجزاء المفقودة، وهي المرحلة الأطول التي تتطلب دعماً غذائياً وفيزيائياً.
- مرحلة الاستعادة الوظيفية: العودة التدريجية للحركة وتحميل الوزن على الطرف المصاب تحت إشراف أخصائي العلاج الطبيعي لضمان عدم حدوث كسر إجهادي.
الأنواع الشائعة لالتهاب العظم والنقي
تُصنف حالات التهاب العظم والنقي بناءً على مدة الإصابة وطريقة الوصول للعظم، وهو تصنيف جوهري لتحديد نوع العلاج:
- الالتهاب الحاد: يظهر فجأة خلال أيام من الإصابة أو العدوى الدموية، ويستجيب عادة بشكل جيد جداً للمضادات الحيوية إذا تم البدء بها فوراً.
- الالتهاب تحت الحاد: يتميز بظهور أعراض خفيفة ومستمرة لأسابيع، وغالباً ما يرتبط بوجود بكتيريا منخفضة الضراوة أو ضعف جزئي في المناعة.
- الالتهاب المزمن: هو النوع الأصعب، حيث تستقر البكتيريا داخل أجزاء عظمية ميتة تفتقر للتروية الدموية، مما يجعل وصول المضادات الحيوية إليها مستحيلاً دون جراحة.
- التهاب العظام الفقاري: نوع خاص يصيب فقرات الظهر، وغالباً ما يكون ناتجاً عن انتشار العدوى عبر مجرى الدم من المسالك البولية أو الصدر.
التأثير النفسي والاجتماعي للتعايش مع التهاب العظم والنقي المزمن
لا تقتصر آثار التهاب العظم والنقي على الجانب الجسدي فقط، بل تمتد لتشكل عبئاً نفسياً ثقيلاً على المريض نتيجة طول فترة العلاج والخوف المستمر من فقدان الطرف. يعاني الكثير من المرضى من نوبات قلق مرتبطة بالعزلة الاجتماعية الناتجة عن محدودية الحركة، أو الشعور بالوصمة في حال وجود ناسور جلدي ذو رائحة منفرة، مما يستدعي دمج الدعم النفسي كجزء لا يتجزأ من الخطة العلاجية الشاملة لتعزيز إرادة الشفاء.
التغذية العلاجية ودورها في تسريع التئام الأنسجة العظمية
تعتبر التغذية الوقود المحرك لعمليات الإصلاح الخلوي في حالات العدوى العظمية، حيث يجب التركيز على عناصر محددة لتحفيز التعافي:
- البروتينات عالية الجودة: ضرورية لبناء المصفوفة العظمية وترميم الأنسجة الرخوة المحيطة بالعظم المصاب.
- الزنك والنحاس: معادن نادرة تعمل كعوامل مساعدة للإنزيمات المسؤولة عن تكوين الكولاجين العظمي.
- فيتامين C: يلعب دوراً محورياً في تقوية الجدران الخلوية ومنع انتشار العدوى للأنسجة المجاورة.
- أحماض أوميغا-3: تساعد في تقليل الالتهاب الجهازي وتحسين مرونة الأوعية الدموية الدقيقة التي تغذي العظم.
التطورات الحديثة في تقنيات الجراحة المجهرية لعلاج نخر العظام
شهد علاج حالات التهاب العظم والنقي المتقدمة ثورة بفضل الجراحة المجهرية، حيث أصبح بإمكان الجراحين نقل قطع عظمية حية مع أوعيتها الدموية من منطقة سليمة (مثل عظمة الشظية) وزراعتها في المنطقة المصابة. تضمن هذه التقنية، المعروفة باسم “السديلة العظمية الحرة”، توفير تروية دم فورية ومضادات حيوية طبيعية للمنطقة التي كانت ميتة سابقاً، مما يرفع نسب الشفاء ويقلل بشكل كبير من احتمالات بتر الأطراف في الحالات المعقدة.
كيفية قراءة وتفسير تقارير الأشعة التشخيصية لالتهاب العظام
فهم المصطلحات الواردة في تقرير الأشعة يساعد المريض على إدراك خطورة حالته، وإليك أهم المصطلحات التي قد تظهر في تقريرك:
- Sequestrum (الشظية): تعني وجود قطعة عظمية ميتة انفصلت عن العظم السليم وهي بؤرة للعدوى.
- Involucrum (الغلاف العظمي): يشير إلى نمو عظم جديد يحاول الجسم من خلاله إحاطة المنطقة المصابة.
- Bone Marrow Edema (وذمة النخاع): تعبير عن وجود التهاب وسوائل داخل العظم، وتظهر بوضوح في الرنين المغناطيسي.
- Cloaca (المذرق): فتحة في الغلاف العظمي الجديد تسمح بخروج الصديد من الداخل إلى الأنسجة الرخوة.
خرافات شائعة حول التهاب العظم والنقي
تنتشر الكثير من المعلومات المغلوطة التي قد تؤدي لتفاقم حالة المرضى، ومن أبرزها:
- الخرافة: المضادات الحيوية لمدة أسبوع كافية للعلاج. الحقيقة: العظام أنسجة صلبة والتروية فيها بطيئة، لذا يتطلب العلاج عادة 4-6 أسابيع على الأقل.
- الخرافة: التهاب العظام يصيب كبار السن فقط. الحقيقة: الأطفال هم الفئة الأكثر عرضة للنوع الحاد نتيجة نشاط الدورة الدموية في عظامهم الطويلة.
- الخرافة: لا يمكن الشفاء من التهاب العظام المزمن. الحقيقة: مع التقنيات الجراحية الحديثة والمضادات الموجهة، يمكن تحقيق الشفاء التام في أغلب الحالات.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بناءً على خبراتنا السريرية، نقدم لك هذه التوصيات الجوهرية:
- الالتزام الصارم: لا توقف المضاد الحيوي بمجرد اختفاء الألم؛ فالبكتيريا العظمية ذكية وقد تدخل في طور السكون لتعود بشكل أشرس.
- حماية القسطرة: إذا كنت تعالج في المنزل عبر PICC line، حافظ على نظافة المنطقة المحيطة بها وجفافها تماماً لمنع دخول عدوى ثانوية للدم.
- الفحص الذاتي: استمر في مراقبة منطقة الإصابة لسنوات بعد الشفاء؛ فأي احمرار مفاجئ قد يعني عودة النشاط البكتيري الخامل.
أسئلة شائعة
هل التهاب العظم والنقي معدي؟
لا، العدوى لا تنتقل من شخص لآخر عبر التلامس، فهي بكتيريا تستقر داخل الأنسجة العميقة للمريض نفسه.
ما هي نسبة الشفاء من هذه الحالة؟
تصل نسبة الشفاء في الحالات الحادة إلى أكثر من 90% مع العلاج الصحيح، بينما تتطلب الحالات المزمنة مجهوداً أكبر لكنها تظل قابلة للشفاء.
هل يؤدي التهاب العظام دائماً إلى البتر؟
بالتأكيد لا؛ البتر هو الخيار الأخير وال نادر جداً، ولا يتم اللجوء إليه إلا في حال تهديد العدوى لحياة المريض بالكامل وفشل كافة الحلول الجراحية والدوائية.
الخاتمة
يظل التهاب العظم والنقي تحدياً طبياً كبيراً، لكن الوعي المبكر والالتزام بالبروتوكولات العلاجية الحديثة هما المفتاح لحماية هيكلك العظمي. تذكر أن الصبر في رحلة العلاج الطويلة هو استثمار في قدرتك على المشي والحركة بحرية في المستقبل. نحن في “بوابة HAEAT الطبية” نتمنى لك دوام الصحة والعافية.