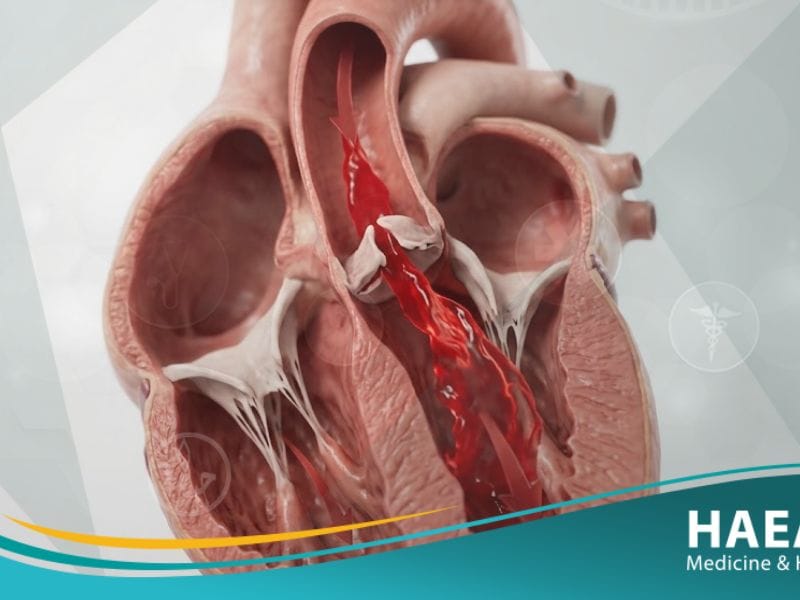
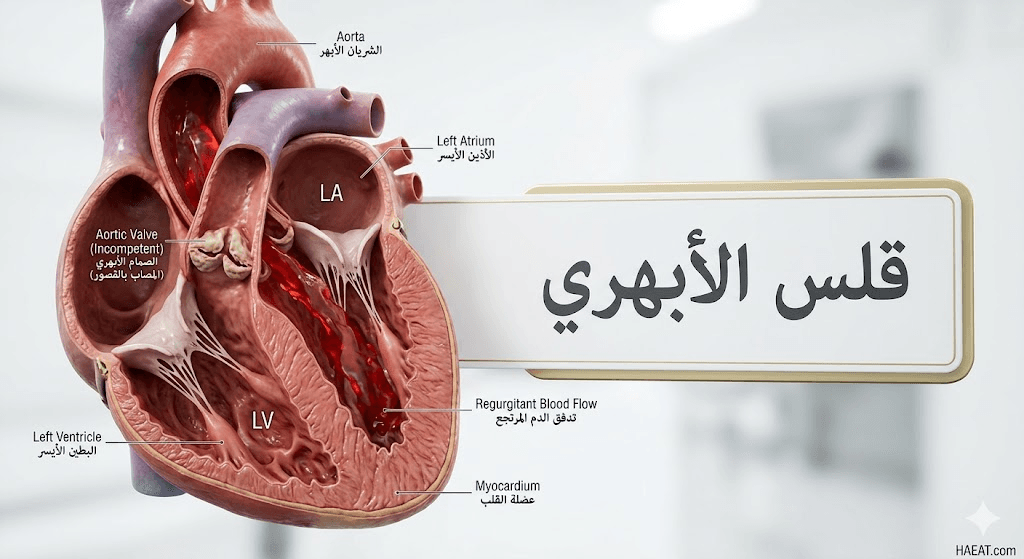
يعتبر قلس الأبهري (Aortic regurgitation) اضطراباً في صمامات القلب يحدث عندما لا ينغلق الصمام الأبهري بإحكام، مما يسمح للدم بالتسرب عكسياً من الشريان الأورطي إلى البطين الأيسر. تؤدي هذه الحالة إلى إجهاد عضلة القلب نتيجة اضطرارها لضخ كميات أكبر من الدم لتلبية احتياجات الجسم، مما قد يسبب مضاعفات خطيرة إذا لم يتم تشخيصها مبكراً.
ما هو قلس الأبهري؟
يُعرف قلس الأبهري بأنه قصور وظيفي يصيب الصمام الواقع بين البطين الأيسر والشريان الأبهر، وهو المسؤول عن منع عودة الدم إلى القلب بعد ضخه. تشير مدونة حياة الطبية إلى أن هذا الخلل الميكانيكي يؤدي إلى “تحميل زائد” من حيث الحجم والضغط على حجرة القلب الرئيسية، مما يسبب تضخمها بمرور الوقت.
تحدث هذه الحالة بنمطين؛ حاد يتطلب تدخلاً جراحياً فورياً، أو مزمن يتطور ببطء على مدى عقود دون أعراض ظاهرة في البداية. تعتمد خطورة قلس الأبهري على كمية الدم المرتجع ومدى قدرة عضلة القلب على التكيف مع هذا التدفق غير الطبيعي قبل حدوث الفشل القلبي.
وفقاً لتقارير Cleveland Clinic، فإن التغيرات الهيكلية في وريقات الصمام أو توسع جذر الأبهر هي المحركات الأساسية لهذا الاضطراب الوظيفي المعقد. يُعد فهم الآلية الحيوية لهذا المرض الخطوة الأولى في مسيرة العلاج الناجحة، حيث يتطلب الأمر مراقبة دقيقة لمعدلات القذف القلبي وحجم البطين.
أعراض قلس الأبهري
تتفاوت العلامات السريرية التي تظهر على المريض بناءً على شدة الارتجاع وسرعة تطوره، حيث يوضح موقع حياة الطبي أن الأعراض قد تظل كامنة لسنوات في الحالات المزمنة. تشمل القائمة التالية أبرز الأعراض التي يجب مراقبتها بدقة:
- ضيق التنفس (Dyspnea): يظهر بشكل أساسي عند ممارسة مجهود بدني أو عند الاستلقاء بشكل مسطح نتيجة احتقان الرئة.
- الإرهاق الشديد والتعب: شعور مستمر بالضعف العام خاصة أثناء الأنشطة الروتينية البسيطة بسبب نقص التروية الأكسجينية.
- خفقان القلب (Palpitations): الإحساس بنبضات قلب قوية، سريعة، أو غير منتظمة نتيجة تضخم البطين ومحاولته التعويض.
- آلام الصدر (Angina): شعور بضغط أو ثقل في منطقة الصدر، ويزداد هذا العرض غالباً أثناء ممارسة التمارين الرياضية.
- تورم الكاحلين والقدمين (Edema): علامة متقدمة تشير إلى بدء تأثر كفاءة القلب في إدارة السوائل داخل الجسم.
- النبض المندفع (Water-hammer pulse): نبض قوي جداً يتبعه هبوط مفاجئ، وهو علامة كلاسيكية يتم كشفها عبر الفحص السريري.
- الدوار أو الإغماء: يحدث غالباً عند تغيير الوضعية المفاجئ أو نتيجة انخفاض ضغط الدم الانبساطي بشكل حاد.
- السعال الليلي: نوبات من السعال الجاف التي تزداد سوءاً عند النوم، وهي مرتبطة بارتجاع السوائل نحو الرئتين.

أسباب قلس الأبهري
تتنوع المسببات التي تؤدي إلى حدوث قلس الأبهري، وتتراوح بين عيوب خلقية منذ الولادة وأمراض مكتسبة تتطور لاحقاً، ويوضح موقع HAEAT الطبي أهم هذه الأسباب:
- عيب الصمام ثنائي الشرف (Bicuspid Aortic Valve): حالة خلقية يمتلك فيها الصمام وريقتين فقط بدلاً من ثلاث، مما يسرع تلفه.
- الحمى الروماتيزمية: من أكثر الأسباب شيوعاً في الدول النامية، حيث تؤدي الالتهابات الناتجة عن بكتيريا الحلق إلى تندب الصمام.
- التهاب الشغاف العدوائي (Infective Endocarditis): عدوى بكتيرية تصيب صمامات القلب مباشرة وتؤدي إلى تآكلها أو ثقبها بشكل حاد.
- تمدد الأوعية الدموية الأبهري: توسع جذر الشريان الأبهر يسحب وريقات الصمام بعيداً عن بعضها، مما يمنع انغلاقها التام.
- ارتفاع ضغط الدم المزمن: الإجهاد المستمر على جدران الشريان الأبهر يؤدي بمرور الوقت إلى تشوه الصمام وحدوث الارتجاع.
- أمراض النسيج الضام: مثل متلازمة مارفان (Marfan Syndrome) التي تسبب ضعفاً في بنية الأنسجة الداعمة للقلب والشرايين.
- إصابات الصدر الصادمة: الحوادث القوية قد تسبب تمزقاً مفاجئاً في الصمام أو الشريان الأورطي الصاعد.
- الأمراض المناعية: مثل التهاب الفقار المقسط أو الذئبة الحمامية التي قد تهاجم أنسجة القلب وتسبب الالتهاب المزمن.
- الزهري (Syphilis): على الرغم من ندرته حالياً، إلا أن المراحل المتقدمة من المرض قد تهاجم جذر الأبهر وتدمره.
متى تزور الطبيب؟
يتطلب تشخيص قلس الأبهري توقيتاً دقيقاً لمنع حدوث ضرر لا رجعة فيه لعضلة القلب، لذا تؤكد مدونة HAEAT الطبية على ضرورة استشارة الأخصائي فور ظهور علامات غير مفسرة.
العلامات التحذيرية عند البالغين
يجب على البالغين عدم تجاهل الإرهاق غير المعتاد أو ضيق التنفس الذي يحد من الأنشطة اليومية. إذا شعرت بنبضات قوية في الرقبة أو الرأس، أو إذا لاحظت انخفاضاً مفاجئاً في قدرتك على تحمل التمارين التي كنت تؤديها بسهولة، فإن الفحص القلبي يصبح ضرورة قصوى. تشير الدراسات في The Lancet إلى أن التدخل المبكر قبل ظهور أعراض الفشل القلبي الصريحة يحسن معدلات البقاء على قيد الحياة بشكل جذري.
مؤشرات الخطر عند الأطفال وحديثي الولادة
في حالة الأطفال، قد تظهر الأعراض بشكل مختلف؛ مثل ضعف النمو، أو التعب السريع أثناء الرضاعة، أو التعرق المفرط عند المجهود البسيط. غالباً ما يتم اكتشاف قلس الأبهري لدى الأطفال عبر سماع “نفخة قلبية” (Murmur) خلال الفحص الروتيني، لذا يجب متابعة أي صوت غير طبيعي يكتشفه طبيب الأطفال فوراً عبر تخطيط صدى القلب.
التقييم الذاتي الرقمي: مراقبة نبضات القلب
في عصر التكنولوجيا الحديثة، يمكن للساعات الذكية وأجهزة التتبع القابلة للارتداء أن تكون خط الدفاع الأول. إذا لاحظت ساعة ذكية وجود اضطراب في ريتم القلب أو زيادة ملحوظة في معدل ضربات القلب أثناء الراحة (Tachycardia)، فقد يكون ذلك مؤشراً أولياً على قلس الأبهري. يُنصح بتوثيق هذه البيانات الرقمية ومشاركتها مع الطبيب، حيث تساعد في رسم صورة دقيقة لتطور الحالة بعيداً عن عيادة الفحص.
عوامل خطر الإصابة بـ قلس الأبهري
تتعدد العوامل التي تزيد من احتمالية تدهور صحة الصمامات، حيث تشير مجلة حياة الطبية إلى أن بعض الفئات تكون أكثر عرضة للإصابة بهذا الاضطراب الميكانيكي. فهم هذه العوامل يساعد في الكشف المبكر والوقاية من التدهور الوظيفي للقلب.
- التقدم في السن: تؤدي الشيخوخة الطبيعية إلى تنكس أنسجة الصمام وتراكم الكالسيوم، مما يقلل من مرونة الوريقات ويسبب التسرب.
- التاريخ العائلي: وجود إصابات سابقة بأمراض صمامات القلب أو تمدد الأوعية الدموية يزيد من احتمالية الإصابة بـ قلس الأبهري وراثياً.
- ارتفاع ضغط الدم غير المنضبط: الإجهاد الهيدروليكي المستمر يوسع حلقة الصمام ويمنع انغلاقه التام بمرور الوقت.
- العيوب الخلقية: مثل الصمام ثنائي الشرف، والذي يعد من أبرز العوامل المهيئة للفشل المبكر للصمام الأبهري.
- العدوى السابقة: الإصابة بالحمى الروماتيزمية في الطفولة تترك ندبات دائمة تجعل الصمام عرضة للقصور في مرحلة البلوغ.
- تعاطي التبغ: يزيد التدخين من خطر التصلب العصيدي وتلف الأوعية الدموية المحيطة بالقلب، مما يؤثر على سلامة الصمام الأبهري.
- الأمراض الوراثية للنسيج الضام: مثل متلازمة إهلرز-دانلوس، التي تضعف البنية المجهرية للصمامات والشرايين الكبرى.
مضاعفات قلس الأبهري
إذا تُرِك قلس الأبهري دون إدارة طبية مناسبة، فإنه قد يؤدي إلى سلسلة من التغيرات الهيكلية الخطيرة في عضلة القلب. توضح بوابة HAEAT الطبية أن الإهمال في المتابعة قد يسبب أضراراً مستديمة يصعب تداركها لاحقاً.
- فشل القلب الاحتقاني: عدم قدرة القلب على ضخ كمية كافية من الدم للأعضاء بسبب التضخم المفرط وضعف العضلة.
- عدم انتظام ضربات القلب (Arrhythmia): خاصة الرجفان الأذيني، الذي ينجم عن تمدد حجرات القلب واضطراب الإشارات الكهربائية.
- التهاب الشغاف: تزيد اضطرابات تدفق الدم من خطر التصاق البكتيريا بالصمام التالف، مما يسبب عدوى تهدد الحياة.
- الموت المفاجئ: في الحالات الشديدة جداً، قد يتوقف القلب فجأة نتيجة اختلال التوازن الأكسجيني أو اضطراب الريتم الحاد.
- الوذمة الرئوية: تراكم السوائل في الرئتين نتيجة الضغط العكسي، مما يسبب ضيق تنفس حاد يتطلب طوارئ طبية.
- تلف الكبد والكلى: نتيجة نقص التروية المزمن والاحتقان الوريدي الناتج عن ضعف الجانب الأيسر من القلب.
الوقاية من قلس الأبهري
رغم أن بعض المسببات وراثية، إلا أن هناك إجراءات وقائية جوهرية تساهم في حماية الصمامات من التلف السريع. يركز الخبراء على ضرورة اتباع نهج استباقي للحفاظ على كفاءة الدورة الدموية ومنع ظهور قلس الأبهري.
- العلاج المبكر لالتهاب الحلق: استخدام المضادات الحيوية المناسبة لعدوى بكتيريا “المكورات العقدية” يمنع تطور الحمى الروماتيزمية.
- السيطرة الصارمة على ضغط الدم: الحفاظ على مستويات ضغط الدم ضمن النطاق الطبيعي يقلل من الإجهاد الميكانيكي على الصمام.
- العناية بنظافة الفم والأسنان: ترتبط صحة اللثة بسلامة صمامات القلب، حيث تمنع دخول البكتيريا إلى مجرى الدم.
- الفحوصات الدورية: إجراء فحص دوري بالمنظار الصوتي للقلب لمن لديهم عيوب خلقية بسيطة لمراقبة أي تطور في الحالة.
- تجنب المنشطات: بعض الأدوية أو المواد المنبهة القوية قد تزيد من سرعة ضربات القلب والضغط على الصمام المعتل.
التشخيص
يعتمد تشخيص قلس الأبهري على دمج الفحص السريري مع التقنيات التصويرية المتقدمة لتقييم شدة التسرب وحجم البطين الأيسر. يهدف التشخيص الدقيق إلى تحديد الوقت الأمثل للتدخل الجراحي قبل حدوث فشل عضلة القلب.
- تخطيط صدى القلب (Echocardiogram): الأداة الأساسية التي تستخدم الموجات فوق الصوتية لتصوير حركة الصمام وقياس حجم الدم المرتجع.
- تخطيط صدى القلب عبر المريء (TEE): يوفر صوراً أكثر تفصيلاً للصمام في الحالات المعقدة أو قبل التخطيط للجراحة.
- التصوير بالرنين المغناطيسي للقلب (Cardiac MRI): يعتبر المعيار الذهبي لقياس أحجام البطين بدقة وحساب كسر القذف.
- قسطرة القلب: إجراء تداخلي لقياس الضغوط داخل حجرات القلب والتأكد من سلامة الشرايين التاجية قبل الإصلاح الجراحي.
- اختبار الجهد البدني: يستخدم لتقييم كيفية استجابة القلب للمجهود وتحديد ما إذا كانت الأعراض تظهر تحت الضغط.
- تخطيط كهرباء القلب (ECG): للكشف عن علامات تضخم البطين الأيسر أو أي اضطرابات في نظم القلب الناتجة عن القصور.
العلاج
يتدرج علاج قلس الأبهري من المراقبة النشطة إلى التدخلات الجراحية المعقدة، وذلك بناءً على التصنيف السريري للحالة ومدى تأثر الوظيفة الانقباضية للقلب.
تغييرات نمط الحياة والتدابير المنزلية
تركز الرعاية المنزلية على تقليل الحمل على القلب؛ ويشمل ذلك تقليل تناول الصوديوم لمنع احتباس السوائل، والالتزام بتمارين هوائية خفيفة يحددها الطبيب. يجب على المرضى تجنب رفع الأثقال أو التمارين التنافسية العنيفة التي تسبب ارتفاعاً مفاجئاً في ضغط الدم، مما قد يفاقم قلس الأبهري بشكل حاد.
العلاج الدوائي
بروتوكول البالغين
يستهدف العلاج الدوائي للبالغين خفض الضغط الشرياني لتقليل كمية الدم التي تعود للبطين. تُستخدم مثبطات الإنزيم المحول للأنجيوتنسين (ACE inhibitors) أو حاصرات مستقبلات الأنجيوتنسين بانتظام. كما قد يصف الأطباء مدرات البول لتقليل الاحتقان الرئوي وحاصرات بيتا في حالات معينة للسيطرة على معدل ضربات القلب.
بروتوكول الأطفال
في الأطفال، يتم التركيز على دعم النمو ومنع فشل القلب عبر جرعات دقيقة من المدرات ومقويات عضلة القلب (مثل الديجوكسين في حالات محدودة). يتم تخصيص العلاج بناءً على الوزن والعمر، مع مراقبة وثيقة لمنع حدوث تسمم دوائي وتعديل الجرعات مع نمو الطفل المستمر.
التوقيت الذهبي للجراحة عبر الذكاء الاصطناعي
تستخدم المراكز المتقدمة الآن خوارزميات الذكاء الاصطناعي لتحليل بيانات الرنين المغناطيسي وتوقع اللحظة الدقيقة التي سيبدأ فيها القلب بالفشل. يساعد هذا “التوقيت الذهبي” في إجراء جراحة استبدال أو إصلاح الصمام في الوقت المثالي، مما يضمن تعافياً كاملاً لعضلة القلب وتجنب الضرر الدائم الذي قد يحدث نتيجة التأخير التقليدي.
هندسة الأنسجة والعلاج الجيني
تجري الأبحاث حالياً على تطوير صمامات حيوية تنمو مع المريض باستخدام هندسة الأنسجة، وهو ما سيمثل ثورة لمرضى قلس الأبهري الأطفال. بالإضافة إلى ذلك، يُستكشف العلاج الجيني لتقوية مصفوفة البروتين في وريقات الصمام لمنع تدهورها لدى الأشخاص المصابين بمتلازمات وراثية مثل “مارفان”.

الطب البديل ودوره في دعم صحة القلب
على الرغم من أن قلس الأبهري يتطلب علاجاً طبياً أو جراحياً جذرياً، إلا أن بعض الممارسات التكميلية قد تساعد في تحسين كفاءة القلب العامة وتقليل الإجهاد التأكسدي. تشير الأبحاث إلى أن هذه الوسائل لا تُغني عن الجراحة ولكنها تُحسن جودة الحياة.
- مساعد الإنزيم Q10: تشير بعض الدراسات إلى دوره في تحسين إنتاج الطاقة داخل الخلايا العضلية للقلب المجهد نتيجة الارتجاع.
- المغنيسيوم: يساعد في الحفاظ على استقرار إشارات القلب الكهربائية وتقليل خطر الإصابة بالرجفان الناتج عن تضخم الحجرات.
- أحماض أوميغا 3 الدهنية: تساهم في تقليل الالتهابات الجهازية وتحسين مرونة الأوعية الدموية المحيطة بالشريان الأبهر.
- عشبة الزعرور (Hawthorn): تُستخدم في الطب التقليدي لدعم قوة انقباض العضلة، لكن يجب استشارة الطبيب لتجنب التفاعلات الدوائية.
- تقنيات تقليل التوتر: مثل التأمل واليوغا، والتي تساهم في خفض ضغط الدم الانقباضي، مما يقلل الحمل العكسي على الصمام.
- مكملات الثوم المعتق: قد تساعد في تحسين مرونة الشرايين الكبرى وتقليل تصلب الأورطي الذي يفاقم حالات قصور الصمام.
الاستعداد لموعدك مع الطبيب
تعتبر الزيارة الأولى للطبيب حجر الزاوية في إدارة قلس الأبهري بنجاح، حيث يتطلب الأمر توثيقاً دقيقاً لكل التغيرات الجسدية التي طرأت عليك مؤخراً. التحضير الجيد يضمن الحصول على تشخيص دقيق وخطة علاجية مخصصة.
خطوات التحضير العملية
ابدأ بتدوين قائمة شاملة بكل الأعراض التي تعاني منها، حتى تلك التي قد تبدو غير مرتبطة بالقلب مثل التعب المستمر أو السعال الليلي. قم بإعداد ملف يحتوي على نتائج الفحوصات المخبرية السابقة، وصور الأشعة، وقائمة كاملة بالأدوية والمكملات التي تتناولها حالياً مع توضيح الجرعات.
الأسئلة المتوقع طرحها
من المتوقع أن يسألك الطبيب عن تاريخ ظهور ضيق التنفس، وما إذا كان هناك تاريخ عائلي لأمراض الصمامات أو تمدد الأوعية الدموية. استفسر بدورك عن شدة الارتجاع لديك، وهل هناك حاجة فورية للجراحة أم أن المراقبة النشطة كافية في هذه المرحلة من تطور المرض.
بروتوكول المريض الذكي: استخدام الذكاء الاصطناعي
يمكنك استخدام تطبيقات معالجة اللغة الطبيعية لتلخيص تاريخك الطبي الطويل في صفحة واحدة مركزة، مما يوفر وقت الطبيب ويضمن عدم إغفال تفاصيل دقيقة. يساعد “بروتوكول المريض الذكي” في تنظيم البيانات الحيوية من الساعات الذكية وتقديمها في رسوم بيانية توضح تقلبات معدل نبضات القلب وضغط الدم على مدار أشهر.
مراحل الشفاء والتعافي
تعتمد رحلة التعافي من قلس الأبهري بشكل أساسي على نوع التدخل الطبي، سواء كان دوائياً أو جراحياً عبر استبدال الصمام. يتطلب الشفاء التزاماً كاملاً ببروتوكولات إعادة التأهيل القلبي لضمان استعادة العضلة لقوتها.
- المرحلة الأولى (المستشفى): تستمر من 3 إلى 7 أيام بعد الجراحة لمراقبة استقرار الصمام الجديد والسيطرة على الألم ومنع العدوى.
- المرحلة الثانية (التعافي المنزلي): تمتد لستة أسابيع، حيث يُمنع المريض من حمل الأوزان الثقيلة ويركز على المشي الخفيف لزيادة التروية.
- إعادة التأهيل القلبي: برنامج منظم يشمل تمارين تحت إشراف طبي لتقوية عضلة القلب وتحسين القدرة التنفسية بعد فترة الخمول.
- المتابعة الدورية: إجراء تخطيط صدى القلب بعد 3 أشهر، ثم سنوياً، للتأكد من كفاءة الصمام الصناعي وعدم وجود تسرب جنيبي.
- التعديل الدوائي: ضبط جرعات مسيلات الدم (مثل الوارفارين) خاصة إذا كان الصمام المستبدل ميكانيكياً، لضمان عدم تكون جلطات.
الأنواع الشائعة لقصور الصمام الأبهري
يُصنف قلس الأبهري طبياً بناءً على سرعة التطور والآلية المسببة، وهذا التصنيف يحدد بشكل مباشر مدى استعجال التدخل الطبي.
- الارتجاع المزمن: هو النوع الأكثر شيوعاً، حيث يتطور ببطء على مدى عقود مما يسمح للقلب بالتكيف عبر تضخم الحجرات.
- الارتجاع الحاد: حالة طارئة تحدث فجأة نتيجة تمزق الأبهر أو عدوى بكتيرية عنيفة، وتؤدي لفشل قلب صاعق يتطلب جراحة فورية.
- الارتجاع التنكسي: يرتبط بتقدم العمر وتكلس وريقات الصمام، مما يفقدها القدرة على الانغلاق المحكم.
- الارتجاع الوظيفي: يحدث عندما يكون الصمام سليماً لكن جذر الأبهر متوسع بشكل يمنع الوريقات من الالتقاء في المنتصف.
التأثيرات النفسية وجودة الحياة لمرضى قلس الأبهري
يتجاوز أثر قلس الأبهري الجانب العضوي ليصل إلى الصحة النفسية، حيث يعاني الكثير من المرضى من “قلق الصحة” المرتبط بمراقبة نبضات القلب المستمرة. الخوف من الجراحة أو من تدهور الحالة المفاجئ قد يؤدي إلى العزلة الاجتماعية وتقليل الأنشطة البدنية خوفاً من الإجهاد. من الضروري دمج الدعم النفسي كجزء أصيل من الخطة العلاجية، حيث أثبتت الدراسات أن الاستقرار الذهني يحسن استجابة الجهاز الدوري للعلاج.
الإدارة الغذائية والنشاط البدني الموصى به
يساهم النمط الغذائي في تخفيف العبء عن الصمام المتضرر عبر إدارة حجم السوائل وضغط الدم. تهدف التوصيات التالية لمرضى قلس الأبهري إلى الحفاظ على توازن هيدروليكي مثالي داخل الدورة الدموية.
- حمية “داش” (DASH): التركيز على الفواكه والخضروات والحبوب الكاملة لخفض ضغط الدم وتقليل الحمل على البطين الأيسر.
- تحديد الصوديوم: يجب ألا يتجاوز استهلاك الملح 1500-2000 ملجم يومياً لمنع احتباس السوائل وتفاقم ضيق التنفس.
- مراقبة السوائل: في الحالات المتقدمة، قد يطلب الطبيب تحديد كمية الماء المتناولة يومياً لمنع الوذمة الرئوية.
- التمارين الهوائية الخفيفة: مثل المشي السريع أو السباحة الهادئة، والتي تحسن اللياقة دون التسبب في ارتفاع حاد في الضغط.
- تجنب تمارين “فالسالفا”: وهي التمارين التي تتطلب حبس النفس مع الجهد العنيف، لأنها تزيد الضغط داخل الصدر بشكل يجهد الصمام.
قلس الأبهري والحمل: دليل الرعاية الشاملة
يفرض الحمل تحديات فيزيولوجية فريدة على المصابات بـ قلس الأبهري، نظراً لزيادة حجم الدم بنسبة تصل إلى 50%. في معظم الحالات المزمنة البسيطة، يمر الحمل بسلام، ولكن الحالات الشديدة تتطلب مراقبة دقيقة من فريق مشترك يضم أطباء القلب والتوليد. يجب تقييم مخاطر الأدوية (مثل حاصرات مستقبلات الأنجيوتنسين التي تُمنع في الحمل) واستبدالها ببدائل آمنة لضمان سلامة الجنين والأم.
الابتكارات التقنية في جراحات الصمام الأبهري
شهدت السنوات الأخيرة قفزات نوعية في طرق علاج قلس الأبهري، مما قلل من الحاجة لجراحات القلب المفتوح التقليدية في حالات معينة.
- تقنية TAVR/TAVI: استبدال الصمام عبر القسطرة، وهي تقنية بدأت تُستخدم تدريجياً لمرضى الارتجاع الذين لا يتحملون الجراحة التقليدية.
- الجراحة الروبوتية: تسمح بإصلاح الصمام أو استبداله عبر شقوق صغيرة جداً، مما يسرع فترة التعافي ويقلل النزيف.
- الصمامات الحيوية المتطورة: أجيال جديدة من الصمامات المصنوعة من أنسجة حيوانية معالجة لتدوم لفترات أطول دون الحاجة لمسيلات دم دائمة.
- النمذجة ثلاثية الأبعاد: طباعة نموذج لقلب المريض قبل الجراحة لمحاكاة العملية واختيار الحجم المثالي للصمام بدقة متناهية.
خرافات شائعة حول قلس الأبهري
- الخرافة: “قلس الأبهري يصيب كبار السن فقط”.
- الحقيقة: يمكن أن يولد الأطفال بعيوب في الصمام تسبب الارتجاع، كما يمكن للشباب الإصابة به نتيجة أمراض مناعية.
- الخرافة: “إذا لم أشعر بألم، فقلبي بخير”.
- الحقيقة: الارتجاع المزمن قد يظل صامتاً لسنوات بينما تتضرر عضلة القلب تدريجياً، لذا الفحص الدوري ضروري.
- الخرافة: “الجراحة تعني التوقف عن ممارسة الرياضة للأبد”.
- الحقيقة: معظم المرضى يعودون لحياة نشطة جداً بعد التعافي التام، بل وتتحسن قدرتهم الرياضية مقارنة بمرحلة ما قبل الجراحة.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء في الصحة القلبية، ننصحك بعدم تجاهل “صوت نبضك”؛ فإذا شعرت أن سريرك يهتز مع كل نبضة، فقد يكون هذا علامة كلاسيكية على اتساع نبض الضغط المرتبط بـ قلس الأبهري. استثمر في جهاز ضغط منزلي دقيق، وراقب الفارق بين الضغط الانقباضي والانبساطي (Pulse Pressure)؛ فإذا زاد الفارق عن 60-80 ملم زئبقي بشكل مستمر، فذلك يستدعي مراجعة طبيب القلب فوراً. تذكر أن الصمام يمكن إصلاحه، لكن عضلة القلب إذا تليفت فقد يصعب استعادة كفاءتها بالكامل.
أسئلة شائعة
هل الوراثة تلعب دوراً في الإصابة بـ قلس الأبهري؟
نعم، خاصة إذا كانت مرتبطة بعيوب خلقية مثل الصمام ثنائي الشرف أو متلازمات النسيج الضام. يُنصح بإجراء فحص للأقارب من الدرجة الأولى إذا تم تشخيص حالة وراثية.
ما هو العمر الافتراضي للصمام الاصطناعي؟
تتراوح مدة الصمامات الحيوية بين 10 إلى 15 عاماً، بينما تدوم الصمامات الميكانيكية مدى الحياة ولكنها تتطلب تناول مسيلات دم قوية ومستمرة.
هل يمكن لمريض قلس الأبهري ممارسة رياضة الجري؟
يعتمد ذلك على شدة الارتجاع وحالة البطين الأيسر. في الحالات البسيطة، يُشجع على الرياضة، أما في الحالات المتوسطة والشديدة، فيجب الحصول على تصريح طبي بعد اختبار الجهد.
الخاتمة
يظل قلس الأبهري مرضاً قابلاً للإدارة والسيطرة إذا تم اكتشافه في مراحله الأولى وقبل حدوث تغيرات هيكلية كبيرة في القلب. إن التطور الطبي في تقنيات التصوير والتدخل الجراحي طفيف التوغل جعل من استعادة الحياة الطبيعية أمراً ممكناً جداً. التزامك بالفحوصات الدورية ونمط الحياة الصحي هو مفتاح الحفاظ على “مضخة الحياة” لسنوات طويلة قادمة.