يُعد توقف القلب المفاجئ (Cardiac arrest) حالة طبية طارئة تتطلب تدخلاً فورياً، حيث يتوقف القلب عن الضخ بشكل غير متوقع نتيجة خلل كهربائي.
تؤكد الإحصائيات الصادرة عن المعهد الوطني للقلب والرئة والدم (NHLBI) أن السرعة في إجراء الإنعاش القلبي الرئوي هي العامل الحاسم في النجاة.
تعتبر مدونة حياة الطبية أن الوعي بالفوارق الدقيقة بين السكتة القلبية والنوبة القلبية هو الخطوة الأولى في حماية عائلتك من المخاطر المفاجئة.
ما هو توقف القلب؟
يُعرف توقف القلب وظيفياً بأنه الفقدان المفاجئ لجميع الوظائف الميكانيكية للقلب، مما يؤدي إلى توقف تدفق الدم إلى الدماغ والأعضاء الحيوية الأخرى.
يحدث هذا التوقف بسبب اضطراب في النظام الكهربائي للقلب، وهو ما يختلف جذرياً عن “النوبة القلبية” التي تنتج عن انسداد في تدفق الدم.
وفقاً لـ “موقع حياة الطبي“، فإن الوفاة قد تحدث في غضون دقائق ما لم يتم البدء الفوري في إجراءات الإنعاش واستخدام جهاز إزالة الرجفان.

أعراض توقف القلب
تتميز الأعراض بكونها فورية وشديدة الوضوح في أغلب الحالات، وتتضمن المؤشرات السريرية التالية:
- فقدان الوعي المفاجئ: يسقط المصاب فوراً ولا يبدي أي رد فعل تجاه المنبهات الخارجية أو الصوتية.
- توقف التنفس تماماً: قد يلاحظ المرافقون توقف حركة الصدر، أو حدوث أنفاس متقطعة ولهاث غير فعال (Agonal breathing).
- انعدام النبض الجسي: عند محاولة جس النبض في الشريان السباتي بالرقبة، لا يمكن العثور على أي نبضات قلبية ملموسة.
- تغير لون الجلد: يبدأ الجلد في التحول إلى اللون الشاحب أو المزرق (اليرقان) نتيجة نقص الأكسجين الحاد في الدم.
- الارتجاف أو التشنج: في اللحظات الأولى من توقف القلب، قد تظهر على المصاب حركات تشنجية تشبه نوبات الصرع نتيجة نقص تروية الدماغ.
- آلام الصدر السابقة: في بعض الحالات (حوالي 50%)، قد يسبق التوقف آلام في الصدر أو ضيق تنفس خلال الساعة التي تسبق الانهيار.
- الخفقان السريع: الشعور بضربات قلب قوية وسريعة أو غير منتظمة قبل فقدان الوعي مباشرة.
- الدوخة الشديدة: إحساس بالدوار المفاجئ الذي يتبعه تعتيم في الرؤية ثم السقوط.
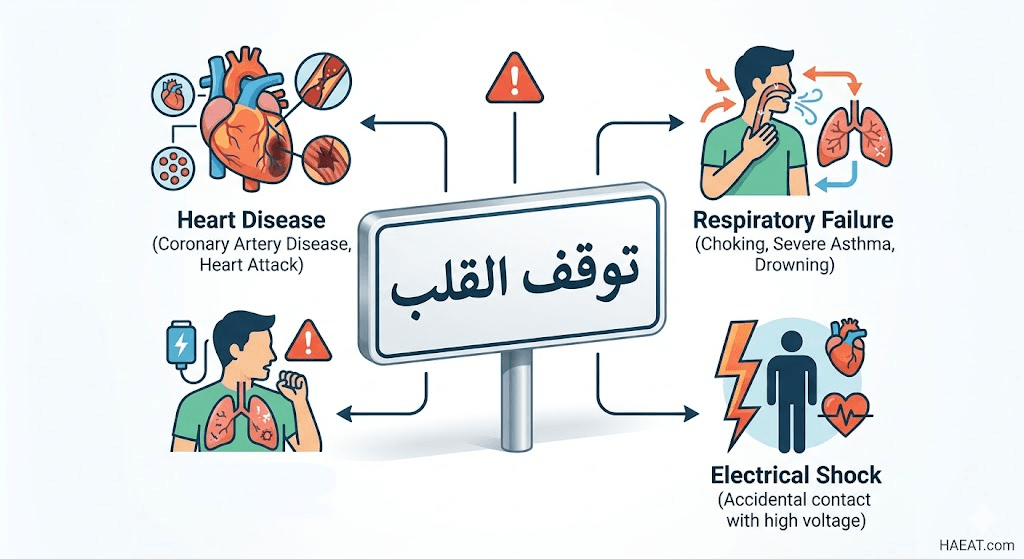
أسباب توقف القلب
يعود السبب الرئيسي وراء هذه الحالة إلى اضطرابات نظم القلب القاتلة، وتفصل المعطيات الطبية الأسباب إلى الفئات التالية:
- الرجفان البطيني (Ventricular Fibrillation): هو السبب الأكثر شيوعاً، حيث ترتجف البطينات بشكل عشوائي بدلاً من الانقباض لضخ الدم.
- تسرع القلب البطيني: اضطراب كهربائي يؤدي لضربات سريعة جداً تمنع القلب من الامتلاء بالدم بشكل كافٍ بين الضربات.
- أمراض الشرايين التاجية: يؤدي تضيق الشرايين إلى نقص التروية، مما يحفز عدم الاستقرار الكهربائي في عضلة القلب.
- اعتلال عضلة القلب: تضخم أو تمدد عضلة القلب يجعلها أكثر عرضة لاضطرابات النظم التي تؤدي إلى توقف القلب المفاجئ.
- أمراض صمامات القلب: تؤدي عيوب الصمامات إلى إجهاد العضلة وتغيير بنيتها، مما يمهد الطريق لحدوث السكتة القلبية.
- عيوب القلب الخلقية: بعض الأشخاص يولدون بخلل في الدوائر الكهربائية للقلب (مثل متلازمة QT الطويلة).
- الاضطرابات الأيونية: اختلال مستويات البوتاسيوم، المغنيسيوم، أو الكالسيوم في الدم يعطل الإشارات الكهربائية الحيوية.
- الصدمة الجسدية: التعرض لضربة قوية على الصدر في توقيت محدد من الدورة القلبية (Commotio Cordis).
متى تزور الطبيب؟
تعتبر الوقاية الاستباقية هي السد المنيع ضد توقف القلب، ويجب تقييم الحالة الطبية فور ظهور بوادر معينة مقسمة كالتالي:
الحالات التي تستدعي زيارة الطبيب للبالغين
يشير “موقع HAEAT الطبي” إلى ضرورة استشارة أخصائي القلب فوراً إذا كنت تعاني من نوبات إغماء متكررة غير مبررة. كما يجب التوجه للعيادة عند الشعور بضيق في التنفس أثناء الراحة، أو وجود تاريخ عائلي لموت مفاجئ قبل سن الخمسين. إن الفحص الدوري للضغط والسكري يقلل من احتمالية تدهور الحالة الصحية المؤدية إلى توقف القلب.
المؤشرات الحرجة لدى الأطفال والرضع
يختلف بروتوكول التعامل مع الأطفال؛ حيث يجب مراقبة أي زرقة في الشفاه أثناء الرضاعة أو اللعب. إذا لاحظت أن الطفل يتعب بسرعة غير معتادة مقارنة بأقرانه، أو يشكو من “رفرفة” في الصدر، فهذا يتطلب تقييماً فورياً. تؤكد الجمعية الأمريكية لطب الأطفال أن معظم حالات توقف القلب لدى الصغار ناتجة عن مشاكل تنفسية أو عيوب خلقية غير مكتشفة.
التنبؤ الخوارزمي بالنوبات القلبية
تعد تقنيات الذكاء الاصطناعي اليوم قادرة على تحليل تقارير تخطيط القلب المستمرة للتنبؤ بمخاطر توقف القلب قبل وقوعه بمدة تصل إلى 24 ساعة. من خلال خوارزميات التعلم العميق، يمكن تحديد أنماط دقيقة في “تقلب معدل ضربات القلب” (HRV) لا تستطيع العين البشرية رصدها. يوصي الخبراء بدمج هذه البيانات مع السجلات الطبية لتحذير المرضى الأكثر عرضة للخطر بشكل استباقي.
عوامل خطر الإصابة بـ توقف القلب
تتداخل مجموعة من العوامل البيولوجية والنمطية لتزيد من احتمالية حدوث هذه الحالة، وهي تشمل وفقاً لأبحاث “كليفلاند كلينك” ما يلي:
- التاريخ العائلي: وجود أقارب من الدرجة الأولى تعرضوا لسكتة قلبية مفاجئة يرفع الخطر بشكل ملحوظ نتيجة عوامل وراثية مرتبطة بالقنوات الأيونية.
- مرض الشريان التاجي: يعتبر العامل الأكبر، حيث أن تراكم اللويحات يقلل كفاءة العضلة ويحفز اضطراب النظم المؤدي إلى توقف القلب.
- التدخين النشط: النيكوتين والمواد الكيميائية تؤدي إلى تشنج الشرايين وتلف البطانة الداخلية، مما يسهل حدوث اختلالات كهربائية قاتلة.
- ارتفاع ضغط الدم المزمن: يؤدي الضغط غير المنضبط إلى تضخم البطين الأيسر، وهو تغيير هيكلي يزيد من فرص التعرض لـ توقف القلب.
- السمنة المفرطة: ترتبط السمنة بمتلازمة انقطاع التنفس أثناء النوم والتهابات الجسم، وكلاهما محفز قوي لتوقف العضلة القلبية.
- داء السكري: يؤثر السكر على الأعصاب المتحكمة في معدل ضربات القلب ويؤدي إلى اعتلال عضلة القلب الصامت.
- تعاطي المواد المخدرة: المنشطات مثل الكوكايين تؤدي إلى اضطرابات نظم حادة ومفاجئة حتى في القلوب السليمة تشريحياً.
- العمر والجنس: تزداد المخاطر مع التقدم في السن، وتعتبر الإحصائيات أن الرجال أكثر عرضة للإصابة بـ توقف القلب من النساء.
- انخفاض مستويات المغنيسيوم والبوتاسيوم: تلعب هذه المعادن دوراً حيوياً في استقرار الغشاء الخلوي للقلب؛ ونقصها يسبب فوضى كهربائية.
مضاعفات توقف القلب
تعتبر مضاعفات توقف القلب سباقاً مع الزمن، حيث يبدأ التلف العضوي في غضون ثوانٍ من انقطاع التروية الدموية، وأهمها:
- تلف الدماغ الإقفاري: الخلايا العصبية هي الأكثر حساسية لنقص الأكسجين؛ حيث يبدأ الموت الخلوي بعد 4-6 دقائق من توقف القلب.
- الفشل العضوي المتعدد: قد يؤدي نقص التروية إلى قصور حاد في الكلى والكبد نتيجة نقص الأكسجين (Hypoxia).
- الكسور الناتجة عن الإنعاش: قد يتسبب الإنعاش القلبي الرئوي العنيف في كسور بالأضلاع أو عظمة القص، وهي مضاعفات مقبولة مقابل إنقاذ الحياة.
- الاضطرابات المعرفية الدائمة: الناجون قد يعانون من فقدان الذاكرة قصير المدى، صعوبات التعلم، أو تغيرات في الشخصية.
- الغيبوبة الطويلة: في الحالات الشديدة، قد يدخل المريض في حالة إنباتية مستديمة نتيجة التلف الدماغي الواسع بعد توقف القلب.
- الوذمة الرئوية: تجمع السوائل في الرئة نتيجة فشل القلب في ضخ الدم بفعالية فور استعادة النبض.
الوقاية من توقف القلب
تعتمد الوقاية على استراتيجيات بعيدة المدى تهدف إلى استقرار الدوائر الكهربائية وحماية العضلة، وتشمل:
- الفحص الدوري الشامل: الكشف المبكر عن تضخم القلب واضطرابات النظم عبر تخطيط القلب (ECG).
- تعديل النمط الغذائي: اتباع حمية “داش” أو حمية المتوسط لتقليل الكوليسترول وحماية الشرايين التاجية من الانسداد.
- ممارسة الرياضة المعتدلة: تقوية عضلة القلب بانتظام يقلل من حساسيتها للمحفزات الكهربائية الضارة التي تسبب توقف القلب.
- إدارة التوتر: الضغط النفسي الحاد يفرز الأدرينالين بكميات قد تحفز الرجفان البطيني لدى المرضى المعرضين للخطر.
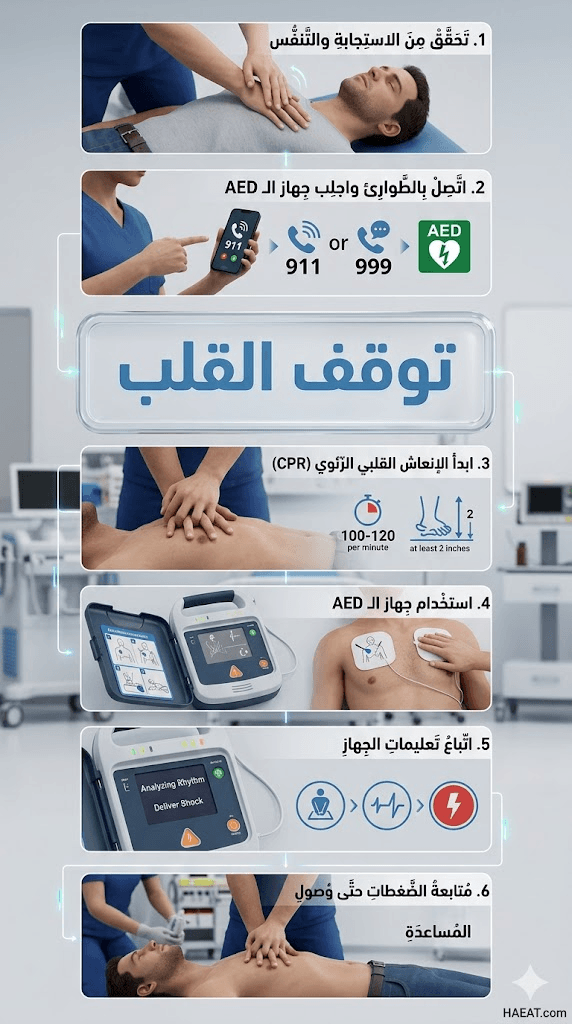
- تعلم الإنعاش القلبي الرئوي (CPR): وجود أفراد مدربين في المجتمع يرفع نسب النجاة من توقف القلب بنسبة تصل إلى الضعف.
- توفير أجهزة AED: تركيب أجهزة إزالة الرجفان في الأماكن العامة يمثل خط الدفاع الأول عند حدوث نوبة توقف القلب.
تشخيص توقف القلب
تستخدم المؤسسات الطبية مثل “جونز هوبكنز” بروتوكولات دقيقة لتشخيص الأسباب الكامنة وراء توقف القلب لمنع تكراره:
- تخطيط كهربائية القلب (ECG): الأداة الأولى لتحديد نوع اضطراب النظم (مثل الرجفان البطيني أو تسرع القلب).
- تحاليل إنزيمات القلب: قياس مستويات التروپونين لتحديد ما إذا كان هناك تلف في العضلة أو نوبة قلبية سابقة.
- مخطط صدى القلب (Echo): استخدام الموجات فوق الصوتية لتقييم قوة الضخ وفحص الصمامات وهيكل القلب.
- قسطرة القلب: فحص الشرايين التاجية بالأشعة السينية والصبغة لتحديد الانسدادات التي قد تكون حفزت توقف القلب.
- الاختبارات الجينية: في حالات الموت المفاجئ للشباب، يتم فحص الجينات للكشف عن متلازمات اضطراب القنوات الأيونية.
- تصوير الرنين المغناطيسي للقلب (MRI): يوفر صوراً مفصلة للأنسجة القلبية للكشف عن التليف أو الندبات المسببة للاختلال الكهربائي.
علاج توقف القلب
يتطلب علاج توقف القلب مزيجاً من التدخل الطارئ والرعاية المكثفة طويلة الأمد لضمان عدم تكرار الحادثة.
التدخلات الحياتية والمنزلية
تشير مجلة حياة الطبية إلى أن الرعاية المنزلية بعد الخروج من المستشفى تبدأ ببيئة خالية من المجهود البدني العنيف. يجب على المريض مراقبة وزنه يومياً وتجنب الكافيين الزائد الذي قد يحفز نبضات إضافية غير مرغوبة، مما يقلل العبء على القلب بعد تجربة توقف القلب.
الأدوية المنظمة لنظم القلب (Meds)
البروتوكول الدوائي للبالغين
يعتمد الأطباء على حاصرات بيتا (Beta-blockers) لتقليل استجابة القلب للأدرينالين، وأدوية مضادات اضطراب النظم مثل “أميودارون” لضمان استقرار الإشارات الكهربائية ومنع نوبات توقف القلب المتكررة.
الرعاية الدوائية للأطفال
يتم التعامل مع جرعات الأطفال بحذر شديد بناءً على الوزن المساحي، وغالباً ما يتم التركيز على تصحيح الاختلالات المعدنية والأدوية التي لا تؤثر على النمو الطبيعي للطفل المصاب بـ توقف القلب.
بروتوكول التبريد الطبي الوقائي
يعد خفض درجة حرارة جسم المريض (Targeted Temperature Management) بعد استعادة النبض تقنية ثورية. يهدف هذا البروتوكول إلى تقليل التمثيل الغذائي في الدماغ، مما يحمي الخلايا العصبية من التلف الناتج عن عودة تدفق الدم المفاجئ بعد توقف القلب.
تقنيات الـ ECMO في الطوارئ
تمثل الأكسجة الغشائية خارج الجسم (ECMO) جسراً للحياة؛ حيث يقوم جهاز خارجي بوظيفة القلب والرئة معاً. تمنح هذه التقنية الأطباء وقتاً ثميناً لإصلاح السبب الجذري الذي أدى إلى توقف القلب بينما تظل الأعضاء الحيوية مشبعة بالأكسجين.
الطب البديل وتوقف القلب
على الرغم من أن توقف القلب حالة طارئة تتطلب تدخلاً طبياً فورياً، إلا أن بعض الممارسات التكميلية تساعد في تحسين صحة القلب الكهربائية تحت إشراف طبي:
- أحماض أوميغا 3 الدهنية: تشير الدراسات إلى أنها تساعد في تقليل حدوث اضطرابات النظم القاتلة عبر استقرار أغشية الخلايا القلبية.
- الإنزيم المساعد CoQ10: مكمل حيوي يساعد في إنتاج الطاقة داخل الميتوكوندريا القلبية، مما يقوي العضلة ويحميها من التعب.
- المغنيسيوم والبوتاسيوم: مكملات المعادن الأساسية التي تعمل كمنظمات طبيعية للنبض الكهربائي، مما يقلل احتمالية حدوث توقف القلب.
- تقنيات التأمل (Mindfulness): تساعد في خفض مستويات الكورتيزول والأدرينالين، وهي هرمونات قد تحفز السكتات القلبية عند ارتفاعها الحاد.
- الوخز بالإبر: تشير بعض الأبحاث المبدئية إلى دوره في موازنة الجهاز العصبي اللاإرادي المتحكم في ضربات القلب.
- النظام الغذائي النباتي المدعم: التركيز على مضادات الأكسدة التي تمنع الالتهابات الوعائية المسببة لانسداد الشرايين وتدهور الحالة إلى توقف القلب.
الاستعداد لموعدك مع الطبيب
بعد النجاة من حادثة توقف القلب أو عند الشعور بأعراض تحذيرية، يجب تنظيم زيارتك للطبيب لتحقيق أقصى فائدة تشخيصية:
ماذا تفعل قبل الموعد؟
قم بتدوين كافة الأعراض التي شعرت بها، حتى تلك التي تبدو غير مرتبطة بالقلب مثل نوبات الدوار أو التعب المفاجئ. أعد قائمة بجميع الأدوية والمكملات التي تتناولها، وتأكد من معرفة التاريخ الطبي للعائلة بخصوص الموت المفاجئ أو حالات توقف القلب السابقة.
ما الذي تتوقعه من الطبيب؟
سيطرح الطبيب أسئلة حول توقيت الأعراض ومحفزاتها، وسيقوم بإجراء فحص سريري دقيق يشمل الاستماع لنبضات القلب وفحص ضغط الدم. قد يطلب الطبيب اختبارات إجهاد أو تركيب جهاز “هولتر” لمراقبة النبض لمدة 24-48 ساعة للكشف عن أي بوادر قد تؤدي إلى توقف القلب.
دمج التكنولوجيا القابلة للارتداء في المتابعة
توصي بوابة HAEAT الطبية بمشاركة بيانات الساعات الذكية (مثل Apple Watch) التي تسجل تخطيط القلب البسيط (ECG). يمكن لهذه الأجهزة رصد “الرجفان الأذيني” بشكل مبكر، وهو خلل قد يتطور في ظروف معينة إلى اضطرابات أخطر تنتهي بـ توقف القلب.
مراحل الشفاء من توقف القلب
التعافي من توقف القلب هو رحلة مستمرة تتطلب صبراً ومتابعة دقيقة، وتمر بالمراحل التالية:
- المرحلة الحرجة (المستشفى): التركيز على استقرار الوظائف الحيوية وحماية الدماغ عبر بروتوكولات التبريد الطبي والمراقبة اللحظية.
- مرحلة التأهيل القلبي: تبدأ بعد الخروج من العناية المركزة، وتشمل تمارين رياضية مراقبة طبياً لتحسين كفاءة الضخ دون إجهاد العضلة.
- التعافي الإدراكي: قد يحتاج المريض إلى جلسات تخاطب أو علاج وظيفي إذا تأثرت خلايا الدماغ نتيجة نقص الأكسجين أثناء توقف القلب.
- المتابعة طويلة الأمد: تشمل زيارات دورية كل 3-6 أشهر لضبط الأدوية والتأكد من كفاءة الأجهزة المزروعة (مثل جهاز ICD) لمنع تكرار الحادثة.
الأنواع الشائعة لاضطرابات النظم المؤدية لتوقف القلب
لا يحدث توقف القلب بشكل عشوائي، بل غالباً ما تسبقه أنماط كهربائية محددة تشمل:
- الرجفان البطيني (VF): النشاط الكهربائي الفوضوي الذي يمنع القلب من ضخ أي دم.
- تسرع القلب البطيني (VT): نبضات سريعة جداً تنشأ في البطينات وتؤدي لعدم فعالية الدورة الدموية.
- حصار القلب الكامل: انقطاع تام للإشارة الكهربائية بين الأذينات والبطينات، مما يسبب توقفاً مفاجئاً.
- متلازمة بروجادا: خلل وراثي في القنوات الصوديومية يسبب نوبات توقف القلب خاصة أثناء النوم.
التأثير النفسي والاجتماعي على الناجين
النجاة من توقف القلب ليست مجرد تعافٍ جسدي؛ فالكثير من المرضى يعانون مما يسمى “اضطراب ما بعد الصدمة” (PTSD). القلق من تكرار الحادثة قد يؤدي إلى الانعزال الاجتماعي أو الخوف من ممارسة أي نشاط بدني. من الضروري دمج العلاج النفسي ضمن خطة التعافي لمساعدة المريض على استعادة ثقته في جسده بعد تجربة الموت الوشيك.
توقف القلب المفاجئ عند الرياضيين
رغم لياقتهم العالية، قد ينهار الرياضيون نتيجة عيوب بنيوية خفية مثل اعتلال عضلة القلب الضخامي أو شذوذ الشرايين التاجية. الضغط البدني الشديد والإجهاد الحراري قد يحفزان بؤرة كهربائية كامنة تسبب الانهيار الصاعق. تعتبر الفحوصات القلبية المتقدمة للرياضيين المحترفين ضرورة قصوى للكشف عن هذه الألغام الموقوتة وتجنب فواجع الملاعب المرتبطة بـ توقف القلب
أحدث الابتكارات في أجهزة الإنعاش AED
شهدت السنوات الأخيرة تطوراً مذهلاً في أجهزة إزالة الرجفان الخارجية الآلية (AED). أصبحت الأجهزة الآن أصغر حجماً، وتستخدم تقنيات الذكاء الاصطناعي لتحليل النظم القلبي بدقة 99%، مما يضمن عدم إعطاء صدمة كهربائية إلا في حالات توقف القلب التي تستدعي ذلك فعلياً، مما يقلل من مخاطر الخطأ البشري.
البروتوكول الغذائي للوقاية من السكتة القلبية
الغذاء هو الوقود الذي ينظم كهرباء القلب. البروتوكول الحديث يركز على زيادة الأطعمة الغنية بالبوتاسيوم (مثل الموز والسبانخ) والمغنيسيوم (مثل المكسرات والبذور) لأنها تعمل كـ “مثبتات للأغشية” الكهربائية. تقليل الصوديوم ضروري لمنع احتباس السوائل الذي يجهد العضلة ويهيئ الظروف لحدوث توقف القلب.
الإحصائيات العالمية ومعدلات النجاة
وفقاً لتقارير “جمعية القلب الأمريكية” (AHA)، فإن نسبة النجاة من توقف القلب خارج المستشفى تبلغ حوالي 10% فقط، لكن هذه النسبة ترتفع إلى أكثر من 40% عند استخدام جهاز AED قبل وصول الإسعاف. تظهر البيانات أن كل دقيقة تأخير في الإنعاش تقلل فرص النجاة بنسبة 7-10%، مما يبرز أهمية الوعي المجتمعي.
خرافات شائعة
يجب تصحيح بعض المفاهيم المغلوطة التي قد تؤدي لنتائج كارثية:
- الخرافة:توقف القلب هو نفسه النوبة القلبية.
- الحقيقة: النوبة القلبية مشكلة “سباكة” (انسداد دموي)، بينما التوقف مشكلة “كهرباء”.
- الخرافة: لا يمكن إنقاذ شخص توقف قلبه إلا في المستشفى.
- الحقيقة: الإنعاش القلبي الرئوي الفوري في الشارع هو العامل الأول في النجاة.
- الخرافة: ممارسة الرياضة دائماً ما تسبب السكتة القلبية للرياضيين.
- الحقيقة: الرياضة تقوي القلب، والحالات النادرة تحدث فقط لمن لديهم عيوب خلقية غير مكتشفة.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء سريريين، نقدم لك هذه “الأسرار” لحماية قلبك:
- قاعدة الـ 10 دقائق: إذا رأيت شخصاً منهاراً، لا تتردد؛ فالدقائق العشر الأولى هي الفاصل بين الحياة والموت أو التلف الدماغي الدائم.
- الاستماع للجسد: الإرهاق غير المبرر الذي يشبه “الإنفلونزا” قد يكون نذيراً صامتاً لمشاكل كهربائية قد تؤدي إلى توقف القلب.
- فحص البيت: تأكد من وجود تطبيق على هاتفك يحدد مواقع أقرب أجهزة AED في منطقتك السكنية أو عملك.
أسئلة شائعة (PAA)
هل يمكن العودة للحياة الطبيعية بعد توقف القلب؟
نعم، الكثير من الناجين يعودون لممارسة حياتهم المهنية والاجتماعية، لكن الأمر يتطلب تعديلات في نمط الحياة والالتزام التام بالأدوية المنظمة للضربات.
كم تستغرق مرحلة التعافي الحرجة؟
عادة ما يقضي المريض من 7 إلى 14 يوماً في المستشفى للمراقبة، بينما يحتاج التعافي الجسدي والنفسي الكامل إلى مدة تتراوح بين 3 و6 أشهر.
هل يؤثر توقف القلب على القدرة على السفر جواً؟
يُنصح بالانتظار لمدة 4-6 أسابيع على الأقل قبل السفر بالطائرة، ويجب استشارة الطبيب للتأكد من استقرار الحالة وعدم تأثر الأجهزة المزروعة بماسحات المطار.
الخاتمة
في الختام، يظل توقف القلب تحدياً طبياً كبيراً، ولكن بفضل التطور في تقنيات الإنعاش والتشخيص المبكر، أصبحت فرص النجاة والتعافي أكبر من أي وقت مضى. تذكر أن المعرفة هي خط الدفاع الأول؛ فتعلمك لكيفية إجراء الإنعاش القلبي الرئوي قد ينقذ حياة شخص تحبه يوماً ما. نحن في “مدونة حياة الطبية” نلتزم دائماً بتقديم أحدث ما توصل إليه العلم لحمايتكم.