يُعد داء العصبون الحركي (Motor Neuron Disease – MND) من أكثر الاضطرابات العصبية تعقيداً، حيث يهاجم الخلايا المسؤولة عن إرسال الإشارات من الدماغ إلى العضلات. تقدم لكم مدونة حياة الطبية هذا الدليل لتعميق الفهم حول كيفية تأثير هذا المرض على الاستقلالية الجسدية والوظائف الحيوية الأساسية.
يُشير هذا المصطلح الطبي إلى مجموعة من الأمراض التقدمية التي تسبب تنكساً مستمراً في العصبونات الحركية العليا والسفلية، مما يؤدي في النهاية إلى ضعف العضلات وضمورها. وفقاً لتقديرات المعهد الوطني للاضطرابات العصبية والسكتة الدماغية (NINDS)، فإن هذا الاضطراب يتطلب نهجاً علاجياً متعدد التخصصات لإدارة الأعراض المتغيرة.
ما هو داء العصبون الحركي؟
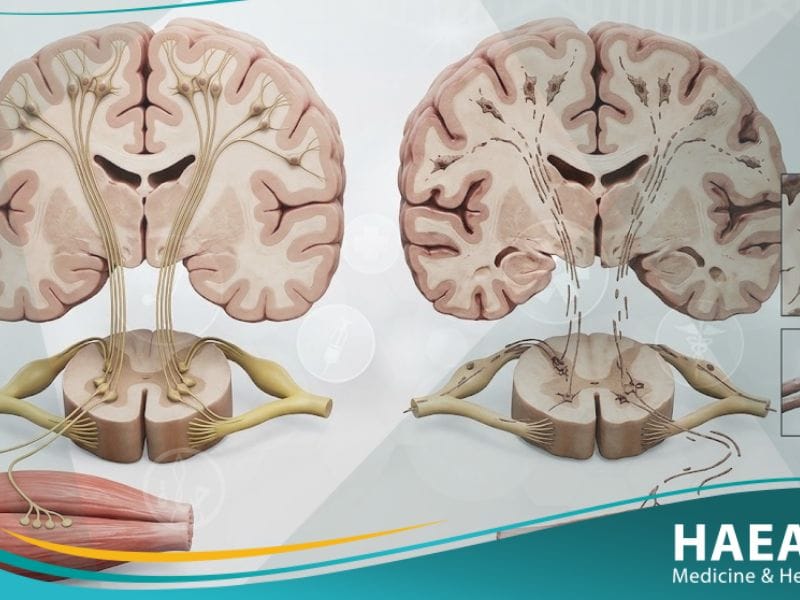
داء العصبون الحركي هو اضطراب عصبي تنكسي نادر يؤدي إلى موت الخلايا العصبية التي تتحكم في العضلات الإرادية، مما يسبب ضعفاً تدريجياً. يوضح موقع حياة الطبي أن هذا المرض يقطع مسارات التواصل بين الجهاز العصبي المركزي والألياف العضلية، مما يسلب المريض القدرة على الحركة.
تتمثل العملية المرضية في فقدان القدرة على نقل النبضات الكهربائية، حيث تبدأ العضلات التي لا تتلقى إشارات بالضعف والتقلص (الضمور). يؤثر هذا الخلل الوظيفي بشكل أساسي على الأنشطة التي نعتبرها بديهية، مثل المشي، والتحدث، والبلع، وحتى عملية التنفس الطبيعية في المراحل المتقدمة.
تتنوع أشكال هذا الاعتلال لتشمل التصلب الجانبي الضموري (ALS) وهو الأكثر شيوعاً، بالإضافة إلى أنواع أخرى تختلف في سرعة تقدمها ومكان بدئها. يعتمد الأطباء في تشخيص هذا الاضطراب على استبعاد الأمراض المشابهة وفحص كفاءة الإشارات العصبية عبر اختبارات متخصصة ومعقدة للغاية.
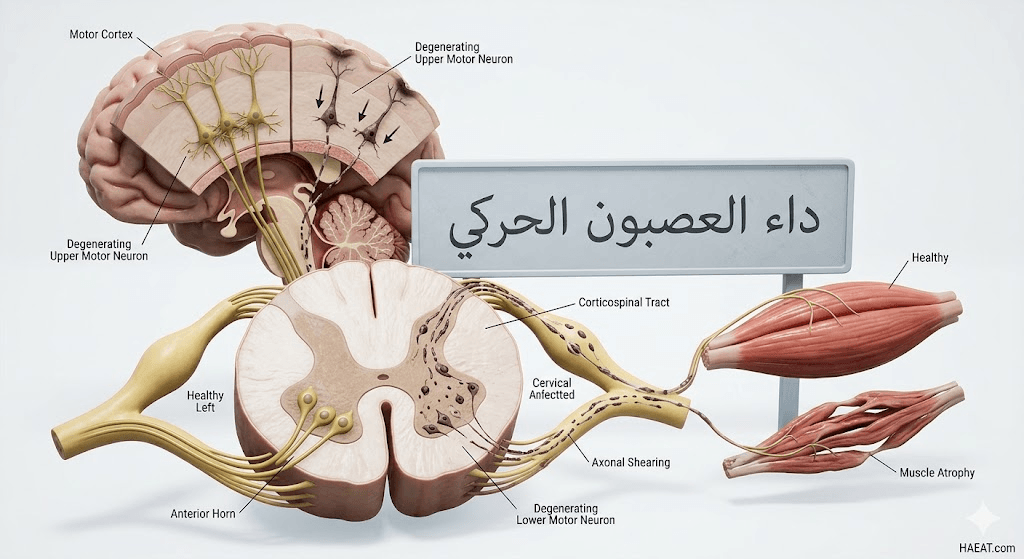
أعراض داء العصبون الحركي
تتسم أعراض هذا الاضطراب بكونها تدريجية وغالباً ما تبدأ بشكل طفيف في طرف واحد أو في عضلات الوجه، ويوفر موقع HAEAT الطبي تفصيلاً دقيقاً لهذه العلامات:
- ضعف العضلات التدريجي: يبدأ المريض بملاحظة صعوبة في أداء المهام اليدوية الدقيقة، مثل تزرير القميص أو الكتابة بخط واضح.
- تشنجات وارتجافات عضلية: ظهور انتفاضات صغيرة غير مرئية تحت الجلد تُعرف بـ “التحزم العضلي” (Fasciculations)، وخاصة في الذراعين أو الساقين.
- مشاكل التوازن والمشي: تكرار التعثر أو السقوط نتيجة ضعف عضلات الكاحل أو القدم، وهي حالة تُعرف طبياً بـ “سقوط القدم”.
- صعوبات النطق والبلع: يتغير نبرة الصوت لتصبح مجهدة أو متداخلة (عسر التلفظ)، مع مواجهة صعوبة متزايدة في بلع الأطعمة الصلبة أو السوائل.
- تغيرات في قوة القبضة: يجد المصاب بـ داء العصبون الحركي صعوبة في حمل الأشياء اليومية الخفيفة، مع فقدان الكتلة العضلية في اليدين (المنطقة بين الإبهام والسبابة).
- التعب والإجهاد المزمن: شعور دائم بالإرهاق الجسدي حتى بعد فترات الراحة، نتيجة الجهد الإضافي الذي تبذله العضلات السليمة لتعويض العضلات المتضررة.
- الانفعالات غير المبررة: في بعض الحالات، يظهر ما يسمى بـ “التاثير البصلي الكاذب”، حيث يضحك المريض أو يبكي بشكل مفاجئ دون سبب عاطفي حقيقي.
- تشنجات الساق المؤلمة: تقلصات عضلية شديدة تحدث غالباً أثناء الليل، مما يؤثر على جودة النوم والحالة النفسية العامة للمريض.
- صعوبة التنفس: تبدأ هذه المشكلة غالباً عند الاستلقاء، حيث تضعف عضلات الحجاب الحاجز، مما يؤدي إلى ضيق تنفس ملحوظ.

أسباب داء العصبون الحركي
على الرغم من الأبحاث المكثفة، لا يزال السبب الدقيق لظهور داء العصبون الحركي غير معروف بشكل كامل في أغلب الحالات، إلا أن العلماء يحددون عدة مسارات مسببة:
- العوامل الوراثية والجينية: تشير الدراسات إلى أن حوالي 5% إلى 10% من الحالات ناتجة عن طفرات جينية موروثة، مثل خلل في جين SOD1 أو جين C9orf72.
- تراكم البروتينات غير الطبيعية: وجود تجمعات بروتينية سامة داخل الخلايا العصبية تؤدي إلى تعطيل وظائفها وموتها المبكر، وهي ظاهرة شائعة في الأمراض التنكسية.
- الإجهاد التأكسدي: خلل في التوازن بين الجذور الحرة ومضادات الأكسدة في الجسم، مما يؤدي إلى تدمير أغشية الخلايا العصبية الحركية الحساسة.
- اضطراب الموصلات العصبية: يُعتقد أن مادة “الغلوتامات” (التي تنقل الإشارات بين الأعصاب) تزداد لمستويات سامة حول الخلايا، مما يؤدي إلى احتراقها ودمارها.
- استجابة الجهاز المناعي: في بعض الحالات، قد يهاجم الجهاز المناعي عن طريق الخطأ أجزاء من العصبونات، مما يسرع من وتيرة التدهور الحركي.
- العوامل البيئية المحتملة: تشير بعض النظريات إلى دور التعرض للمعادن الثقيلة، والمبيدات الحشرية، أو حتى ممارسة الرياضات البدنية العنيفة بشكل احترافي.
- نقص الدعم الغذائي العصبي: فقدان عوامل النمو التي تحافظ على بقاء العصبونات الحية، مما يجعلها عرضة للموت المبرمج بشكل أسرع من المعتاد.
متى تزور الطبيب؟
يعد التدخل المبكر حيوياً في إدارة داء العصبون الحركي، حيث أن الأعراض الأولية قد تتشابه مع نقص الفيتامينات أو الإرهاق العادي، مما يستوجب مراقبة دقيقة للتغيرات الوظيفية.
عند البالغين
يجب استشارة أخصائي الأعصاب فوراً إذا لاحظ الشخص ضعفاً مستمراً في طرف واحد لا يزول مع الراحة، أو عند ملاحظة تغير نبرة الصوت بشكل دائم. الضعف الذي يبدأ في التطور ويؤدي إلى صعوبة في القيام بالأنشطة الروتينية، مثل استخدام المفاتيح أو صعود الدرج، يتطلب تقييماً طبياً شاملاً لاستبعاد الإصابات العصبية الخطيرة.
عند الأطفال
رغم ندرة إصابة الأطفال بالأنواع التقليدية، إلا أن “ضمور العضلات الشوكي” (وهو نوع من MND) يظهر كضعف في الرضاعة، أو تأخر في الجلوس والزحف. إذا لاحظ الوالدان ارتخاءً غير طبيعي في عضلات الطفل (Hypotonia) أو ضعفاً في ردود الفعل الحركية، فإن التوجه لمركز متخصص في أمراض الأعصاب لدى الأطفال يصبح ضرورة قصوى.
التقييم الرقمي والذكاء الاصطناعي في الكشف المبكر
تقترح الرؤى الحديثة استخدام تقنيات الذكاء الاصطناعي لتحليل أنماط الكلام والحركة الدقيقة التي قد لا تلاحظها العين البشرية في البداية. أجهزة الاستشعار القابلة للارتداء يمكنها الآن تتبع سرعة الضغط على المفاتيح أو التغيرات الطفيفة في المشية، مما يوفر بيانات كمية تساعد الأطباء في تشخيص داء العصبون الحركي في مراحله الأولى قبل تفاقم العجز.
عوامل خطر الإصابة بـ داء العصبون الحركي
على الرغم من أن داء العصبون الحركي يمكن أن يصيب أي شخص، إلا أن هناك عوامل بيولوجية وبيئية محددة تزيد من احتمالية ظهور المرض. توضح الدراسات السريرية أن التفاعل بين الاستعداد الوراثي والمحفزات الخارجية يلعب دوراً محورياً:
- العمر: تزداد احتمالية الإصابة بشكل ملحوظ في الفئة العمرية ما بين 40 و70 عاماً، حيث تضعف قدرة الخلايا العصبية على التجدد.
- الجنس: تشير الإحصائيات الطبية إلى أن الرجال أكثر عرضة للإصابة بالأنواع الشائعة من هذا المرض بنسبة تزيد قليلاً عن النساء، خاصة قبل سن الستين.
- التاريخ العائلي: وجود فرد في العائلة مصاب بالمرض يرفع نسبة الخطر الجيني، مما يستدعي إجراء فحوصات استباقية للأقارب من الدرجة الأولى.
- التدخين: يُعد العامل البيئي الوحيد المثبت تقريباً كعامل خطر قوي، حيث تساهم المواد الكيميائية في زيادة الإجهاد التأكسدي داخل العصبونات.
- التعرض للمعادن الثقيلة: يرتبط التعرض المهني الطويل لمواد مثل الرصاص أو المنجنيز بتسريع تلف الخلايا العصبية الحركية في الحبل الشوكي.
- الخدمة العسكرية: لاحظت تقارير من “كليفلاند كلينك” (Cleveland Clinic) أن المحاربين القدامى لديهم معدلات إصابة أعلى، ربما بسبب التعرض لمواد كيميائية أو صدمات جسدية.
- النشاط البدني العنيف: بعض الدراسات تربط بين الرياضات الاحترافية عالية الشدة وظهور المرض، رغم أن الرابط لا يزال قيد البحث المكثف.
مضاعفات داء العصبون الحركي
تتجاوز مضاعفات هذا الاضطراب مجرد ضعف الحركة لتشمل قصوراً في الوظائف الحيوية، وهو ما يتطلب تدخلاً طبياً وقائياً لتجنب الحالات الطارئة:
- الفشل التنفسي: تضعف العضلات المسؤولة عن تمدد الرئتين، مما يؤدي إلى ضيق التنفس وصعوبة طرد الإفرازات، وهو السبب الرئيسي للوفاة.
- الالتهاب الرئوي الشفطي: نتيجة لصعوبة البلع، قد يتسرب الطعام أو السوائل إلى الرئتين، مما يسبب عدوى بكتيرية خطيرة ومهددة للحياة.
- سوء التغذية والجفاف: فقدان القدرة على المضغ والبلع يؤدي إلى انخفاض حاد في الوزن ونقص الفيتامينات الضرورية لصحة الأعصاب المتبقية.
- الخرف الجبهي الصدغي: يعاني حوالي 15% من المصابين بـ داء العصبون الحركي من تغيرات معرفية وسلوكية تؤثر على اتخاذ القرار والشخصية.
- قرح الفراش: نتيجة عدم القدرة على الحركة وتغيير الوضعية، يزداد الضغط على أنسجة الجلد، مما يسبب جروحاً مزمنة صعبة الالتئام.
- الجلطات الوريدية: قلة الحركة تؤدي إلى ركود الدم في الساقين، مما يرفع خطر الإصابة بجلطة الأوردة العميقة (DVT) وانتقالها للرئة.
- العجز عن التواصل: في المراحل المتقدمة، يفقد المريض القدرة على الكلام، مما يسبب عزلة اجتماعية ونفسية حادة إذا لم تتوفر وسائل بديلة.
الوقاية من داء العصبون الحركي
لا توجد استراتيجية مؤكدة بنسبة 100% لمنع الإصابة، ولكن يوصي الباحثون بتبني نمط حياة neuroprotective (حامي للأعصاب) لتقليل فرص التدهور الخلوي:
- الامتناع التام عن التدخين: لتقليل تراكم السموم التي تهاجم المادة الرمادية في الدماغ والنخاع الشوكي بشكل مباشر.
- النظام الغذائي الغني بمضادات الأكسدة: التركيز على الفواكه والخضروات الملونة التي تحارب الجذور الحرة وتدعم سلامة العصبونات الحركية.
- تجنب السموم البيئية: استخدام أدوات الحماية الشخصية عند التعامل مع المبيدات الحشرية أو المواد الكيميائية الصناعية في بيئة العمل.
- مراقبة الحالة الصحية العامة: إدارة مستويات الكوليسترول والسكر، حيث أن الأمراض الاستقلابية قد تسرع من العمليات التنكسية في الجهاز العصبي.
- الحفاظ على مرونة العضلات: ممارسة تمارين التمدد اللطيفة بانتظام للحفاظ على كفاءة الوصلات العصبية العضلية أطول فترة ممكنة.
تشخيص داء العصبون الحركي
يعتمد التشخيص الدقيق على استبعاد الأمراض الأخرى التي تشبه أعراضها داء العصبون الحركي، ويتم ذلك عبر سلسلة من الفحوصات المتقدمة:
- تخطيط العضلات (EMG): فحص يقيس النشاط الكهربائي داخل الألياف العضلية أثناء الراحة والانقباض للكشف عن علامات التلف العصبي.
- دراسة التوصيل العصبي (NCV): قياس سرعة وقوة الإشارات العصبية العابرة خلال الأعصاب الحسية والحركية لتحديد مكان الخلل.
- التصوير بالرنين المغناطيسي (MRI): يُستخدم لاستبعاد أورام الدماغ، أو الانزلاق الغضروفي، أو أمراض الحبل الشوكي التي قد تسبب ضعفاً مماثلاً.
- بزل النخاع الشوكي: سحب عينة من السائل الدماغي النخاعي لاستبعاد الالتهابات المناعية أو العدوى الفيروسية التي تصيب الجهاز العصبي.
- تحاليل الدم والبول: فحص مستويات بروتين “كرياتين كيناز” (Creatine Kinase) الذي يرتفع عند تكسر العضلات، واستبعاد نقص الفيتامينات الحاد.
- الخزعة العضلية: في حالات نادرة، قد يطلب الطبيب عينة صغيرة من العضلات للتأكد من أن المشكلة عصبية المنشأ وليست مرضاً عضلياً أولياً.
علاج داء العصبون الحركي
تؤكد مجلة حياة الطبية أن الهدف من العلاج الحالي هو إبطاء تقدم المرض وتحسين جودة الحياة، حيث لا يزال البحث عن علاج نهائي مستمراً.
الرعاية المنزلية وتعديلات نمط الحياة
تتضمن هذه المرحلة تحويل المنزل إلى بيئة داعمة، من خلال تركيب مقابض مساعدة وتوسيع الأبواب للكراسي المتحركة. يساعد أخصائيو العلاج الطبيعي والوظيفي في اختيار الأدوات التي تحافظ على استقلالية المريض، مثل أدوات المائدة المعدلة والجبائر التي تدعم مفاصل الكاحل الضعيفة.
العلاجات الدوائية
بالنسبة للبالغين
يُعد دواء “ريلوزول” (Riluzole) المعيار الذهبي، حيث يعمل على تقليل مستويات الغلوتامات الزائدة، مما قد يطيل العمر الافتراضي للمريض لعدة أشهر. كما يُستخدم دواء “إيدارافون” (Edaravone) عن طريق الحقن الوريدي لتقليل الإجهاد التأكسدي، وهو ما يبطئ من تدهور الوظائف الجسدية لدى فئات محددة من المصابين.
بالنسبة للأطفال
في حالات ضمور العضلات الشوكي، أحدثت أدوية مثل “نوسينيرسين” (Nusinersen) والعلاج الجيني “أوناسمنوجين” ثورة حقيقية. تعمل هذه العلاجات على تعويض الجين المفقود، مما يسمح للأطفال بتحقيق مراحل تطور حركي كانت تعتبر مستحيلة في السابق، مثل الجلوس والمشي بشكل مستقل.
التقنيات المساعدة والذكاء الاصطناعي في تحسين التواصل
وفقاً لأبحاث من “جامعة جونز هوبكنز” (Johns Hopkins)، تتيح أنظمة تتبع العين (Eye-tracking) للمرضى الذين فقدوا القدرة على الكلام استخدام الحواسيب للتواصل. تقوم خوارزميات الذكاء الاصطناعي حالياً بتطوير “توليد الصوت الشخصي”، حيث يتم تسجيل صوت المريض في المراحل الأولى وإعادة استخدامه عبر الأجهزة الذكية لاحقاً.
مستقبل العلاج الجيني والبروتينات المهندسة
تجرى حالياً تجارب سريرية واعدة تستهدف إسكات الجينات المعيبة المسببة لمرض داء العصبون الحركي. تهدف هذه التقنية إلى منع إنتاج البروتينات السامة قبل أن تسبب ضرراً للخلايا العصبية، مما يفتح باباً للأمل في إيقاف مسار المرض تماماً في المستقبل القريب.

الطب البديل وداء العصبون الحركي
على الرغم من عدم وجود علاج بديل يمكنه شفاء داء العصبون الحركي، إلا أن بعض الممارسات التكميلية قد تساهم في تخفيف حدة الأعراض الجانبية وتحسين الحالة المزاجية، ويوصى دائماً بمراجعة الطبيب قبل البدء بها:
- الوخز بالإبر: تشير بعض التقارير إلى دورها في تقليل التشنجات العضلية المؤلمة وتحسين تدفق الدم المحيطي لدى بعض المرضى.
- المكملات الغذائية (تحت إشراف): استخدام مضادات الأكسدة مثل فيتامين E وكوإنزيم Q10، رغم أن الأدلة العلمية من “كوكرين” (Cochrane) لا تزال محدودة الفعالية.
- العلاج بالتدليك: يساعد في تقليل التوتر العصبي وتيبس المفاصل الناتج عن قلة الحركة، كما يساهم في تحسين التصريف اللمفاوي.
- اليوجا والتأمل: تقنيات التنفس العميق تساعد في إدارة القلق المرتبط بصعوبات التنفس وتحسن المرونة العقلية والجسدية المتبقية.
- العلاج بالأعشاب: تُستخدم بعض الأعشاب المهدئة مثل البابونج لتحسين جودة النوم، مع ضرورة الحذر من التفاعلات الدوائية مع العقاقير الأساسية.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع داء العصبون الحركي تنظيماً دقيقاً للمعلومات الطبية لضمان الحصول على أفضل خطة رعاية خلال الزيارات القصيرة للعيادة.
ما يمكنك فعله قبل الموعد
قم بتدوين كافة الأعراض الجديدة، حتى تلك التي تبدو غير مرتبطة بالأعصاب مثل اضطرابات النوم أو تغيرات الشهية. أعد قائمة بالأدوية والمكملات الحالية، وجهز ملفاً يتضمن نتائج الفحوصات السابقة لتجنب تكرار الإجراءات غير الضرورية.
ما الذي تتوقعه من الطبيب
سيقوم الطبيب بإجراء فحص عصبي مفصل يشمل اختبار قوة العضلات، وردود الفعل المنعكسة، والتنسيق الحركي. قد يسأل عن تاريخ العائلة بدقة، وسيطلب منك تقييم قدرتك على القيام بالمهام اليومية مثل الاستحمام وارتداء الملابس بشكل مستقل.
استخدام التطبيقات الطبية لتتبع تدهور الوظائف الحركية
تقترح الرؤى الحديثة استخدام تطبيقات الهاتف المحمول المتخصصة التي تطلب من المريض أداء مهام بسيطة (مثل النقر على الشاشة أو تسجيل مقطع صوتي) يومياً. توفر هذه البيانات رسوماً بيانية دقيقة للطبيب توضح سرعة تقدم داء العصبون الحركي، مما يسمح بتعديل الجرعات الدوائية أو طلب أجهزة التنفس المساعدة في الوقت المناسب.
مراحل الشفاء من داء العصبون الحركي
من الناحية الطبية، لا يمكن الحديث عن “شفاء” تام بالمعنى التقليدي، بل هي مراحل من التكيف الاستراتيجي لإدارة تطور داء العصبون الحركي:
- مرحلة الاستقرار الأولي: تبدأ عند التشخيص المبكر حيث يتم التحكم في التشنجات العضلية وبدء العلاج الدوائي لإبطاء التدهور.
- مرحلة التكيف الوظيفي: التركيز على استخدام الوسائل المساعدة (مشايات، جبائر) للحفاظ على الحركة والحياة الاجتماعية لأطول فترة ممكنة.
- مرحلة الدعم التغذوي والتنفسي: وهي مرحلة حاسمة تتطلب إدخال تقنيات التنفس غير الباضع وتعديل قوام الطعام لمنع المضاعفات الرئوية.
- مرحلة العناية التلطيفية الشاملة: تهدف لضمان أعلى مستوى من الراحة والكرامة للمريض، مع التركيز على تسكين الآلام ودعم الأسرة نفسياً.
الأنواع الشائعة لداء العصبون الحركي
توضح بوابة HAEAT الطبية أن تصنيف المرض يعتمد على أي العصبونات تأثرت أولاً وسرعة تقدم الحالة:
- التصلب الجانبي الضموري (ALS): هو النوع الأكثر شيوعاً، ويصيب العصبونات الحركية العليا والسفلية معاً، ويؤدي لضعف عام وسريع.
- الشلل البصلي التقدمي (PBP): يبدأ بالتأثير على عضلات الوجه، واللسان، والبلع، مما يجعله من أصعب الأنواع من حيث التواصل والتغذية.
- الضمور العضلي التقدمي (PMA): يؤثر بشكل أساسي على العصبونات السفلية، وعادة ما يتقدم ببطء مقارنة بالأنواع الأخرى.
- التصلب الجانبي الأولي (PLS): نوع نادر يصيب العصبونات الحركية العليا فقط، ويتميز بتشنج شديد في الساقين وتقدم بطيء جداً عبر السنوات.
تأثير داء العصبون الحركي على الصحة النفسية وجودة الحياة
يؤدي فقدان الاستقلالية الجسدية المفاجئ إلى ضغوط نفسية هائلة تشمل الاكتئاب السريري واضطرابات القلق. يعاني المرضى غالباً من “حزن استباقي” على القدرات التي يفقدونها تدريجياً، مما يستدعي توفير دعم نفسي متخصص وجلسات علاج سلوكي معرفي. لا يقتصر التأثير على المريض، بل يمتد لمقدمي الرعاية الذين يواجهون خطر الاحتراق النفسي والبدني، مما يجعل مجموعات الدعم المجتمعي ركيزة أساسية في رحلة العلاج.
النظام الغذائي والدعم التغذوي لمرضى داء العصبون الحركي
تعد التغذية السليمة حائط الصد الأول لمنع تدهور حالة العضلات المتبقية وتقوية جهاز المناعة:
- تعديل قوام الطعام: استخدام الأطعمة المهروسة أو اللينة لتسهيل البلع وتقليل خطر الشرد (الاستنشاق الرئوي).
- الوجبات عالية السعرات: التركيز على الأطعمة الغنية بالطاقة لتعويض الجهد الذي يبذله الجسم في التنفس والحركة المجهدة.
- السوائل السميكة: استخدام مضافات لزيادة كثافة الماء والعصائر لمنع تسربها للحبال الصوتية أثناء الشرب.
- أنبوب التغذية (PEG): إجراء بسيط يسمح بإيصال الغذاء مباشرة للمعدة في حال أصبح البلع مستحيلاً، مما يضمن ثبات الوزن ومنع الجفاف.
التطورات الحديثة والأبحاث الجينية في داء العصبون الحركي
يشهد العلم طفرة في فهم الجينوم البشري المرتبط بـ داء العصبون الحركي، حيث يتم تطوير علاجات تستهدف إصلاح الأخطاء الجينية. تهدف تقنية “أوليغونوكليوتيدات مضادة للاتجاه” (ASOs) إلى منع الخلايا من صنع بروتينات ضارة، وهي تخضع حالياً لتجارب سريرية مكثفة. كما يدرس الباحثون إمكانية استخدام الخلايا الجذعية لإعادة بناء المسارات العصبية المتضررة، وهو أمل جديد قد يغير مسار هذا المرض في العقد القادم.
إدارة رعاية المريض المنزلية والخدمات المساندة
تتطلب الرعاية المنزلية الناجحة تكاتف فريق متعدد التخصصات لضمان سلامة المريض:
- أخصائي التنفس: لمراقبة كفاءة الرئتين وتدريب المريض على استخدام أجهزة ضغط الهواء الإيجابي (BiPAP).
- أخصائي النطق: لتعليم المريض استراتيجيات توفير الطاقة أثناء الكلام وتدريبه على أجهزة التواصل البديلة.
- التمريض المنزلي: لتقديم العناية بالجروح (إن وجدت) ومراقبة العلامات الحيوية وإعطاء الأدوية بانتظام.
- الدعم الاجتماعي: للمساعدة في تأمين التجهيزات الطبية اللازمة والحصول على الحقوق القانونية والمالية المرتبطة بالعجز.
خرافات شائعة حول داء العصبون الحركي
- الخرافة: المرض يصيب كبار السن فقط. الحقيقة: يمكن أن يصيب البالغين في الثلاثينات والأربعينات من عمرهم.
- الخرافة: المرض معدي. الحقيقة: لا ينتقل المرض عبر التلامس أو الهواء بأي شكل من الأشكال.
- الخرافة: المرض يؤثر دائماً على الذكاء. الحقيقة: غالبية المرضى يحتفظون بكامل قواهم العقلية وذاكرتهم حتى المراحل المتأخرة.
- الخرافة: لا يوجد شيء يمكن فعله بعد التشخيص. الحقيقة: الرعاية المتكاملة تزيد من جودة الحياة وسنوات البقاء بشكل ملحوظ.
نصائح ذهبية من “مدونة حياة الطبية” 💡
- بنك الصوت: سجل صوتك في مراحل المرض الأولى لاستخدامه مستقبلاً في أجهزة التواصل الذكية؛ فهذا يحافظ على هويتك الشخصية.
- التمارين التنفسية: لا تتجاهل تمارين الرئة اليومية البسيطة؛ فهي تحافظ على مرونة الحجاب الحاجز وتؤخر الحاجة للتنفس الاصطناعي.
- التخطيط المسبق: ناقش خياراتك العلاجية المستقبلية مع عائلتك وطبيبك الآن؛ فهذا يقلل من القلق ويضمن تنفيذ رغباتك.
- تجنب العزلة: شارك في مجموعات الدعم عبر الإنترنت؛ فتبادل الخبرات مع محاربين آخرين يمنحك قوة نفسية لا تقدر بثمن.
أسئلة شائعة
هل يمكن علاج داء العصبون الحركي بالعلاج الطبيعي وحده؟
لا، العلاج الطبيعي لا يعالج المرض الأساسي، ولكنه ضروري جداً للحفاظ على ليونة المفاصل ومنع التصلب المؤلم وتحسين القدرة على التنفس.
ما هو متوسط العمر المتوقع بعد التشخيص بـ داء العصبون الحركي؟
يختلف الأمر بشكل كبير؛ فبينما يعيش البعض من 3 إلى 5 سنوات، يستطيع حوالي 10% من المرضى العيش لأكثر من 10 سنوات بفضل الرعاية المتقدمة.
هل ينتقل داء العصبون الحركي وراثياً لجميع الأبناء؟
في الحالات الوراثية (التي تمثل 10% فقط)، هناك فرصة 50% لانتقال الجين المعيب، ولكن ليس كل من يحمل الجين يصاب بالمرض بالضرورة.
الخاتمة
يبقى داء العصبون الحركي تحدياً طبياً كبيراً، ولكن الوعي المجتمعي والتطور العلمي المستمر يفتحان آفاقاً جديدة للتعايش والأمل. من خلال هذا الدليل الشامل، نؤكد أن المعرفة هي الخطوة الأولى للتمكين ومواجهة هذا الاضطراب بشجاعة وثبات.