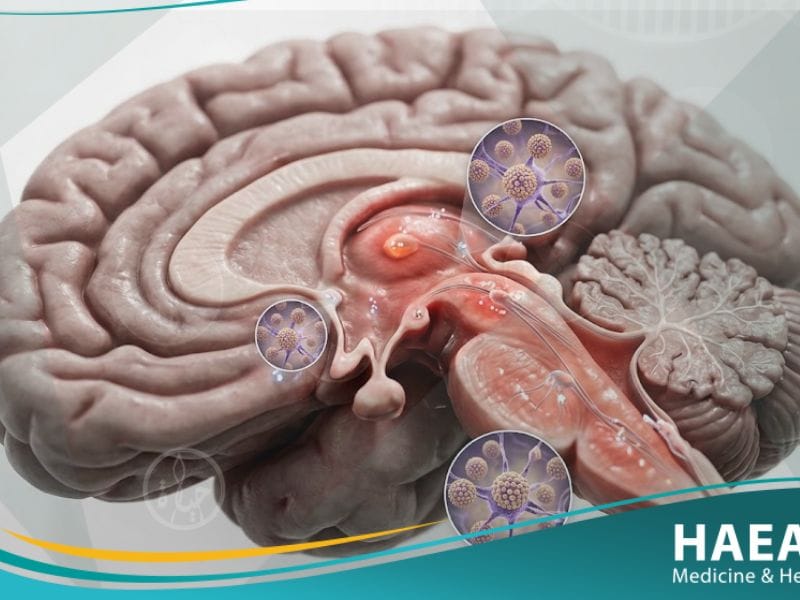
يُعد إلتهاب الدماغ الياباني (Japanese Encephalitis) السبب الرئيسي لالتهاب الدماغ الفيروسي في آسيا، وهو مرض ينتقل عبر البعوض ويستهدف الجهاز العصبي المركزي مباشرة.
تشير تقارير مدونة حياة الطبية إلى أن الفيروس المسبب للمرض ينتمي لعائلة الفيروسات المصفرة، وهو يرتبط ارتباطاً وثيقاً بفيروسات حمى غرب النيل وحمى الضنك.
تكمن خطورة هذا النوع من العدوى في قدرتها على إحداث تلف عصبي دائم أو الوفاة في الحالات السريرية الشديدة التي لا تتلقى رعاية طبية فورية.
ما هو إلتهاب الدماغ الياباني؟
يعرف إلتهاب الدماغ الياباني بأنه عدوى فيروسية حادة تصيب أنسجة الدماغ، وتنتقل للإنسان عن طريق لدغات بعوض من نوع “الكيولكس” الحامل للفيروس (JEV).
وفقاً لمنظمة الصحة العالمية، فإن هذا الاضطراب يعد من الأمراض المستوطنة في المناطق الريفية والزراعية، وخاصة تلك التي تشتهر بزراعة الأرز وتربية الخنازير.
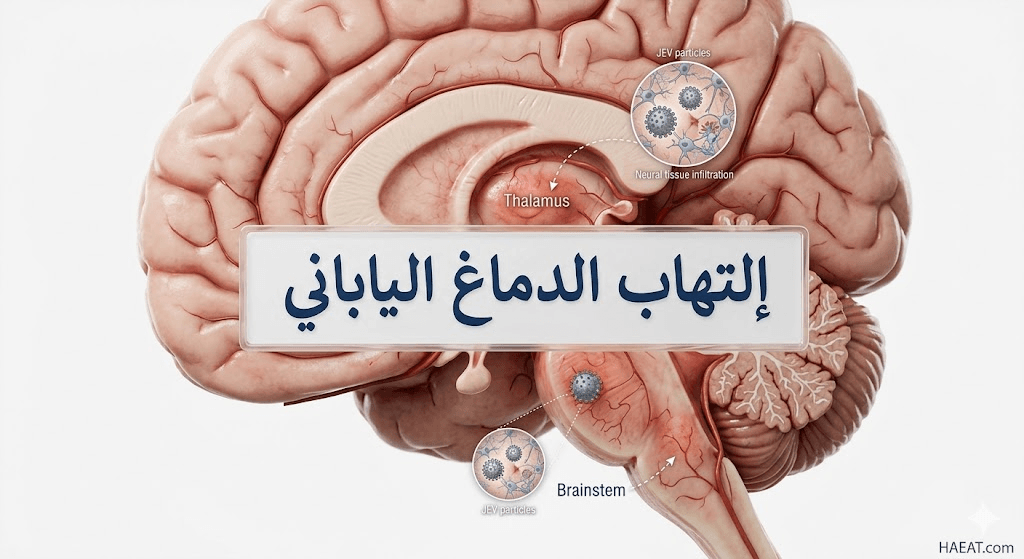
يعمل الفيروس على اختراق الحاجز الدموي الدماغي، مما يؤدي إلى استجابة التهابية عنيفة تشمل السحايا والنخاع الشوكي، مما يسبب تورماً مهدداً للحياة في خلايا الدماغ.
أعراض إلتهاب الدماغ الياباني
تتراوح الأعراض السريرية لعدوى إلتهاب الدماغ الياباني بين أعراض طفيفة تشبه الإنفلونزا وحالات عصبية كارثية، وتظهر عادة بعد فترة حضانة تمتد من 5 إلى 15 يوماً.
تتميز المرحلة الأولية من الإصابة بظهور علامات مفاجئة وشديدة تشمل الآتي:
- الحمى المفاجئة والارتفاع الحاد في درجة الحرارة: غالباً ما تتجاوز 39 درجة مئوية وتكون مقاومة لخفضات الحرارة العادية.
- الصداع النصفي أو الكلي الشديد: يوصف بأنه ألم ضاغط لا يستجيب للمسكنات التقليدية نتيجة ارتفاع الضغط داخل الجمجمة.
- تصلب الرقبة والعمود الفقري: علامة كلاسيكية تشير إلى تهيج السحايا المحيطة بالدماغ والنخاع الشوكي.
- الاضطرابات المعوية الحادة: تشمل الغثيان المستمر والقيء القذفي الذي يحدث دون سابق إنذار.
- التغيرات السلوكية والعقلية: تشمل الارتباك، الهذيان، والهلوسة البصرية أو السمعية نتيجة تأثر الفص الجبهي.
- النوبات التشنجية: تظهر بشكل متكرر وخاصة عند الأطفال، وقد تتطور إلى حالة صرعية مستمرة.
- الشلل الارتخائي الحاد: فقدان القدرة على تحريك الأطراف بشكل يشبه أعراض شلل الأطفال.
- الرعاش واللاإرادية الحركية: تظهر حركات غير منتظمة في اليدين والوجه نتيجة إصابة العقد القاعدية في الدماغ.
- فقدان الوعي التدريجي: قد يبدأ بميل للنعاس وينتهي بدخول المريض في غيبوبة كاملة.
- ضعف التركيز والذاكرة: اضطرابات إدراكية حادة تظهر في الأيام الأولى من العدوى النشطة.
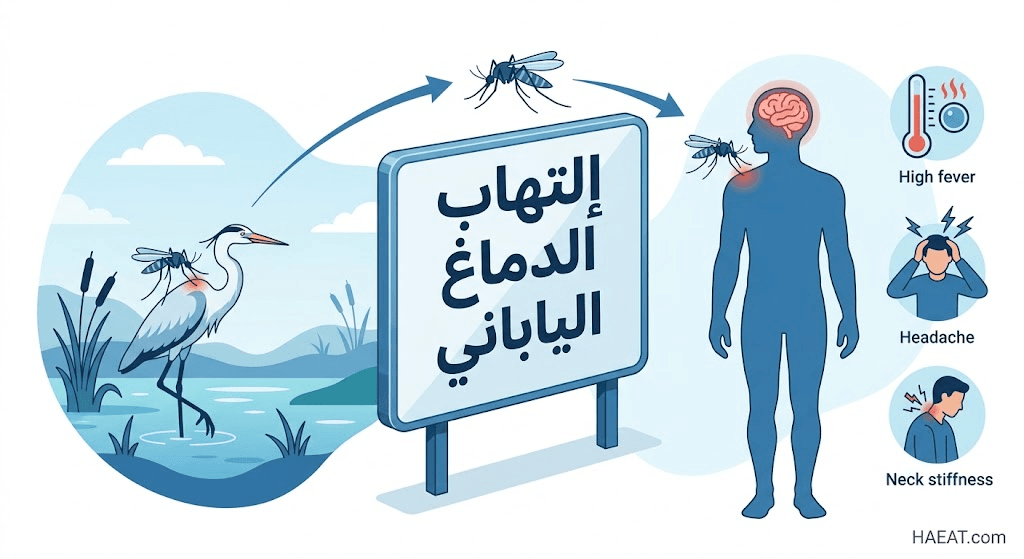
أسباب إلتهاب الدماغ الياباني
يعود السبب المباشر للإصابة بمرض إلتهاب الدماغ الياباني إلى فيروس (JEV)، وهو فيروس مغلف يحتوي على الحمض الريبي النووي (RNA) وينتقل عبر دورة بيولوجية معقدة.
يوضح موقع حياة الطبي أن الفيروس لا ينتقل من إنسان إلى آخر، بل يعتمد على ناقل وسيط وعائل خازن وفق التسلسل التالي:
- دورة انتقال العدوى: ينتقل الفيروس بين الطيور البرية (مثل البلشون) والخنازير عن طريق لدغات البعوض.
- بعوض الكيولكس (Culex): الناقل الرئيسي هو “Culex tritaeniorhynchus” الذي يفضل التكاثر في مياه المزارع والبرك الراكدة.
- الإنسان كعائل نهائي: يصاب الإنسان بالعدوى عند تعرضه للدغة بعوضة مصابة، ويسمى “العائل المسدود” لأن الفيروس لا يصل لمستويات كافية في دمه لنقله لبعوضة أخرى.
- الظروف المناخية: يزداد نشاط الفيروس في مواسم الأمطار والرياح الموسمية حيث تتوفر بيئة مثالية لتكاثر البعوض الناقل.
- تربية المواشي: القرب من حظائر الخنازير يزيد بشكل كبير من احتمالية انتقال الفيروس إلى المجتمعات البشرية القريبة.
- السفر للمناطق الموبوءة: الانتقال إلى مناطق شرق وجنوب شرق آسيا دون اتخاذ التدابير الوقائية الكافية.
متى تزور الطبيب؟
يجب التعامل مع حالات إلتهاب الدماغ الياباني كحالة طبية طارئة، حيث أن التأخر في التدخل الطبي قد يؤدي إلى أضرار عصبية لا يمكن عكسها.
يؤكد المختصون في موقع HAEAT الطبي على ضرورة طلب الرعاية الفورية بمجرد ظهور الأعراض العصبية الأولية، خاصة بعد السفر لمناطق الخطر.
العلامات التحذيرية عند البالغين
يجب على البالغين مراجعة قسم الطوارئ فوراً إذا ظهرت إحدى العلامات التالية:
- صداع انفجاري غير مسبوق لا يتحسن مع الراحة.
- نوبات من التشنج العضلي أو فقدان التوازن المفاجئ.
- عدم القدرة على التعرف على الأشخاص أو الأماكن (التوهان الزماني والمكاني).
- ضعف مفاجئ في جانب واحد من الجسم أو صعوبة في النطق.
مؤشرات الخطر عند الأطفال
تظهر الأعراض عند الأطفال بشكل أسرع وأكثر عنفاً، وتتطلب انتباهاً خاصاً للآتي:
- البكاء المستمر بنبرة حادة غير معتادة (صراخ الدماغ).
- رفض الرضاعة أو الأكل مع قيء مستمر.
- انتفاخ في منطقة اليافوخ (المنطقة اللينة في رأس الرضيع).
- خمول شديد وصعوبة في إيقاظ الطفل من النوم.
التقييم الذاتي الفوري للأعراض العصبية الحرجة
بناءً على معايير المعهد الوطني للصحة (NIH)، يمكنك إجراء تقييم سريع عبر فحص “الوعي والاستجابة”؛ فإذا لاحظت بطئاً في الاستجابة للأسئلة البسيطة أو تيبساً في الرقبة يمنعك من لمس صدرك بذقنك، فهذه مؤشرات تستوجب النقل الفوري للمستشفى.
يعتبر الوقت عاملاً حاسماً في إنقاذ خلايا الدماغ من التلف الناتج عن التهاب الأنسجة، حيث يبدأ البروتوكول العلاجي الداعم بمجرد الاشتباه السريري وقبل ظهور نتائج الفحوصات المخبرية النهائية.
عوامل خطر الإصابة بـ إلتهاب الدماغ الياباني
تتفاوت احتمالية الإصابة بمرض إلتهاب الدماغ الياباني بناءً على العوامل البيئية والسلوكية، حيث يلعب الموقع الجغرافي والنشاط البشري دوراً محورياً في انتقال الفيروس.
توضح الدراسات الصادرة عن معهد الصحة الوطني (NIH) أن الفئات الأكثر عرضة للخطر تشمل:
- القاطنين في المناطق الريفية: خاصة المناطق التي تعتمد على زراعة الأرز المغمور بالمياه، حيث يمثل ذلك بيئة خصبة لتكاثر البعوض.
- العمل في تربية الخنازير: تعد الخنازير “عائلاً مضخماً” للفيروس، مما يزيد من كثافة الفيروس في المناطق المحيطة بالحظائر.
- غياب التحصين المناعي: الأشخاص الذين لم يتلقوا اللقاح المخصص للفيروس يواجهون خطر الإصابة بنسب مضاعفة عند التعرض للدغات البعوض.
- العمر (الأطفال وكبار السن): الأطفال دون سن 15 عاماً هم الأكثر عرضة للإصابة في المناطق الموبوءة، بينما يزداد خطر المضاعفات عند كبار السن.
- السياحة البيئية والمغامرات: المسافرون الذين يقضون فترات طويلة في التخييم أو ممارسة الأنشطة الخارجية في مناطق شرق آسيا خلال مواسم الأمطار.
- ضعف المناعة الذاتية: الأفراد الذين يعانون من حالات صحية تثبط جهاز المناعة يكونون أقل قدرة على مقاومة غزو الفيروس للجهاز العصبي.
- التوقيت الزمني للنشاط: ممارسة الأنشطة الخارجية خلال فترات الغسق والفجر، وهي الأوقات التي يبلغ فيها نشاط بعوض الكيولكس ذروته.
مضاعفات إلتهاب الدماغ الياباني
تعتبر مضاعفات إلتهاب الدماغ الياباني من بين الأكثر خطورة في عالم الفيروسات العصبية، حيث تنتهي حوالي 30% من الحالات السريرية بالوفاة.
تشير مدونة HAEAT الطبية إلى أن الناجين من المرحلة الحادة غالباً ما يعانون من آثار جانبية مستديمة نتيجة التلف النسيجي في الدماغ:
- الإعاقات العصبية المستديمة: تشمل الشلل النصفي أو الكلي وفقدان القدرة على التنسيق الحركي (الترنح).
- التدهور المعرفي الحاد: فقدان الذاكرة قصيرة المدى، صعوبة التعلم، وانخفاض القدرات الذهنية بشكل ملحوظ.
- الاضطرابات النفسية والسلوكية: ظهور نوبات غضب غير مبررة، الاكتئاب السريري، والذهان نتيجة إصابة الفص الصدغي.
- الصرع المتأخر: تطوير نوبات تشنجية مزمنة تتطلب علاجاً دوائياً مدى الحياة نتيجة الندبات النسيجية في القشرة الدماغية.
- فقدان الحواس: قد تؤدي العدوى إلى الصمم الحسي العصبي أو فقدان البصر الجزئي نتيجة تضرر الأعصاب القحفية.
- مشاكل النطق واللغة: صعوبة في مخارج الحروف أو فقدان القدرة على فهم الكلام (الحبسة الكلامية).
- تقلصات العضلات والتشوهات: تشنجات عضلية دائمة قد تؤدي إلى تشوهات في المفاصل والأطراف مع مرور الوقت.
الوقاية من إلتهاب الدماغ الياباني
تعتمد الوقاية من إلتهاب الدماغ الياباني على استراتيجية مزدوجة تشمل التحصين الطبي النشط والحد من التعرض للنواقل الحيوية.
تعتبر اللقاحات هي الخط الدفاعي الأول والوحيد الفعال لضمان عدم تطور العدوى إلى حالة إلتهاب دماغي حاد:
- اللقاحات المعتمدة عالمياً: استخدام لقاحات مثل (IMOJEV) أو (IXIARO) التي توفر حماية طويلة الأمد ضد الفيروس.
- جدولة التطعيم للمسافرين: يجب إتمام الجرعات قبل أسبوعين على الأقل من السفر إلى المناطق المصنفة بأنها موبوءة.
- استخدام المنفرات الكيميائية: وضع الكريمات المحتوية على مادة (DEET) أو (Picaridin) على الجلد المكشوف لطرد البعوض.
- ارتداء الملابس الواقية: تغطية الجسم بملابس طويلة وفاتحة اللون لتقليل مساحة الجلد المعرضة للدغات.
- النوم تحت الناموسيات: استخدام الناموسيات المعالجة بالمبيدات الحشرية خاصة في المناطق الريفية والمخيمات.
- السيطرة على البيئة المحيطة: تجفيف برك المياه الراكدة حول المنازل واستخدام مبيدات اليرقات في خزانات المياه.
- تركيب الحواجز السلكية: التأكد من وجود شبكات ضيقة على النوافذ والأبواب لمنع دخول البعوض الناقل للداخل.

التشخيص الطبي لـ إلتهاب الدماغ الياباني
يتطلب تشخيص إلتهاب الدماغ الياباني دقة عالية وسرعة في الإجراءات المخبرية لاستبعاد الأنواع الأخرى من التهابات الدماغ البكتيرية أو الفيروسية.
وفقاً لـ مجلة حياة الطبية، يتبع الأطباء البروتوكول التشخيصي التالي:
- فحص السائل الدماغي النخاعي (CSF): إجراء بزل قطني لسحب عينة وتحليل وجود الأجسام المضادة (IgM) الخاصة بالفيروس.
- اختبار إليسا (ELISA): الكشف عن الأجسام المضادة النوعية للفيروس في المصل، وهو المعيار الذهبي للتشخيص.
- التصوير بالرنين المغناطيسي (MRI): رصد التغيرات الهيكلية في الدماغ، حيث يظهر الفيروس غالباً آفات في منطقة المهاد (Thalamus).
- تخطيط كهربائية الدماغ (EEG): تقييم النشاط الكهربائي للدماغ للكشف عن بؤر الصرع أو التباطؤ العام في الموجات الدماغية.
- اختبار تفاعل البوليميراز المتسلسل (PCR): للكشف عن المادة الوراثية للفيروس في الدم، رغم أن نافذة ظهوره تكون قصيرة جداً.
العلاج المتاح لـ إلتهاب الدماغ الياباني
لا يوجد حالياً علاج دوائي محدد (مضاد فيروسي) يقضي على فيروس إلتهاب الدماغ الياباني بشكل مباشر، لذا يرتكز العلاج على الرعاية الداعمة المكثفة.
توضح بوابة HAEAT الطبية أن الهدف من العلاج هو الحفاظ على الوظائف الحيوية وتقليل الضغط داخل الجمجمة لمنع تلف الخلايا العصبية.
الرعاية المنزلية وتعديل نمط الحياة
في الحالات الطفيفة (التي لا تشمل التهاب الدماغ الحاد)، يجب الالتزام بالآتي:
- الراحة التامة في بيئة هادئة ومظلمة لتقليل التحفيز العصبي.
- شرب كميات كافية من السوائل لمنع الجفاف الناتج عن الحمى.
- استخدام المسكنات وخافضات الحرارة تحت الإشراف الطبي الدقيق.
التدخلات الدوائية والسريرية
بروتوكول علاج البالغين
- استخدام المانيتول (Mannitol) بجرعات محسوبة لتقليل وذمة الدماغ (التورم).
- إعطاء الأدوية المضادة للتشنجات للسيطرة على النوبات الصرعية ومنع تكرارها.
- المراقبة المستمرة لمستويات الأكسجين وضغط الدم لضمان تروية دماغية كافية.
بروتوكول علاج الأطفال
- التركيز على توازن السوائل والإلكتروليتات لتجنب المضاعفات الأيضية.
- استخدام خافضات حرارة وريدية لتجنب التشنجات الحرارية التي تزيد من حدة المرض.
- توفير رعاية تمريضية خاصة لمنع القرح السريرية والتهابات الرئة الناتجة عن المكوث الطويل.
بروتوكول الرعاية الطبية المتقدمة في وحدات العناية المركزة (ICU)
تتطلب الحالات الشديدة من إلتهاب الدماغ الياباني وضع المريض على أجهزة التنفس الاصطناعي، مع مراقبة الضغط داخل الجمجمة (ICP Monitoring) بشكل مباشر عبر قسطرة جراحية، لضمان التدخل الفوري عند حدوث أي ارتفاع مفاجئ في الضغط قد يؤدي إلى فتق الدماغ.
دور التكنولوجيا الحيوية في إعادة التأهيل الحركي
بعد تجاوز المرحلة الحادة، يتم دمج تقنيات التحفيز المغناطيسي عبر الجمجمة (TMS) واستخدام الأطراف الصناعية الذكية والروبوتات في برامج العلاج الطبيعي، لمساعدة المرضى الذين يعانون من شلل عضلي على استعادة قدرتهم على الحركة وتحفيز المسارات العصبية المتضررة.
الطب البديل ودوره في دعم مرضى إلتهاب الدماغ الياباني
على الرغم من أن الطب التقليدي هو الأساس في مواجهة العدوى الحادة، إلا أن الطب التكميلي يقدم حلولاً داعمة لتحسين جودة حياة الناجين من إلتهاب الدماغ الياباني.
تُظهر الممارسات السريرية المعتمدة في شرق آسيا أن دمج العلاجات البديلة يمكن أن يسرع من عملية التأهيل العصبي:
- الوخز بالإبر الصينية: يُستخدم لتحفيز النهايات العصبية في الأطراف المصابة بالشلل الارتخائي الناتج عن الفيروس.
- العلاج بالأعشاب الصينية (تحت إشراف طبي): مثل استخدام جذور “القتاد” لتعزيز الاستجابة المناعية العامة للجسم بعد انتهاء المرحلة الحادة.
- تقنيات التأمل واليوجا: تساهم في تقليل حدة التوتر النفسي والاضطرابات السلوكية المرتبطة بتلف الفص الجبهي.
- العلاج المائي: يساعد في تخفيف التشنجات العضلية وتحسين المدى الحركي للمفاصل المتصلبة.
- المساج العلاجي: يعمل على تحسين الدورة الدموية في الأنسجة العضلية الضامرة نتيجة الخمول الطويل في الفراش.
الاستعداد لموعدك مع الطبيب
تتطلب زيارة المختص عند الاشتباه في الإصابة بمرض إلتهاب الدماغ الياباني تنظيماً دقيقاً للمعلومات لتسريع عملية التشخيص والبدء في الرعاية الداعمة.
يجب أن يكون المرافق للمريض مستعداً لتقديم تفاصيل دقيقة حول التاريخ المرضي والرحلات الأخيرة التي قام بها المصاب.
قائمة المهام التحضيرية للمريض
- تدوين قائمة بجميع الأعراض الظاهرة، حتى تلك التي قد تبدو غير مرتبطة بالجهاز العصبي.
- تسجيل تاريخ السفر بالتفصيل، بما في ذلك المناطق الريفية التي تمت زيارتها ومدة الإقامة.
- إحضار جميع السجلات الطبية السابقة ونتائج التحاليل المخبرية إن وجدت.
- إعداد قائمة بالأدوية والمكملات الغذائية التي يتناولها المريض حالياً.
الأسئلة المتوقعة من الطبيب المختص
- متى بدأت الحمى تحديداً، وهل كانت متقطعة أم مستمرة؟
- هل تعرض المريض للدغات بعوض واضحة خلال الأسبوعين الماضيين؟
- هل لاحظتم أي تغيير في شخصية المريض أو وعيه بالمحيط؟
- هل تلقى المريض أي تطعيمات ضد الفيروسات المنقولة بالبعوض سابقاً؟
استخدام السجلات الرقمية لتتبع تطور نوبات التشنج
نوصي في هذا الصدد باستخدام تطبيقات الهاتف المحمول لتسجيل توقيت ومدة أي نوبات تشنجية أو هزات عضلية؛ حيث توفر هذه البيانات الرقمية للطبيب صورة واضحة عن مدى تطور إصابة الدماغ بالالتهاب واستجابة الجسم للبروتوكول العلاجي المتبع.
مراحل الشفاء والتعافي من إلتهاب الدماغ الياباني
تمر رحلة الشفاء من إلتهاب الدماغ الياباني بثلاث مراحل زمنية تتطلب كل منها نوعاً مختلفاً من الرعاية الطبية والدعم النفسي.
تختلف مدة كل مرحلة بناءً على شدة الإصابة الأولية وقوة الجهاز المناعي للمريض:
- المرحلة الحادة (1-2 أسبوع): تركز على البقاء على قيد الحياة، والسيطرة على التورم الدماغي والحمى في المستشفى.
- مرحلة الاستقرار السريري (3-6 أسابيع): تبدأ عند تراجع الحمى، وفيها يتم تقييم الأضرار العصبية الدائمة وتحديد مسار التأهيل.
- مرحلة التأهيل طويل الأمد (6 أشهر – سنوات): تشمل العلاج الطبيعي والوظيفي والنطقي لاستعادة أكبر قدر ممكن من الاستقلالية الحركية والذهنية.
الأنماط السريرية الشائعة لعدوى إلتهاب الدماغ الياباني
لا تظهر عدوى إلتهاب الدماغ الياباني بنفس الصورة لدى جميع المرضى، حيث توجد أنماط مختلفة تحدد المسار السريري للمرض.
يصنف الأطباء الحالات عادة إلى ثلاثة أنماط رئيسية:
- النمط تحت الإكلينيكي: حيث لا تظهر أي أعراض أو تظهر أعراض طفيفة جداً، وهذا النمط هو الأكثر شيوعاً.
- نمط التهاب السحايا العقيم: يتميز بصداع شديد وتيبس رقبة دون تأثر كبير في وظائف الدماغ العليا.
- نمط التهاب الدماغ الصاعق: وهو الأخطر، حيث يتطور المرض بسرعة نحو الغيبوبة وفشل الجهاز التنفسي خلال ساعات.
التأثير الوبائي العالمي وإحصائيات انتشار الفيروس
يظل إلتهاب الدماغ الياباني تحدياً كبيراً للصحة العامة، حيث يُصاب سنوياً ما يقرب من 68,000 شخص عالمياً، معظمهم في قارة آسيا.
وفقاً لتقارير مراكز السيطرة على الأمراض والوقاية منها (CDC)، فإن المرض يتسبب في حدوث إعاقات عصبية دائمة لدى ما يصل إلى 50% من الناجين من الحالات الشديدة، مما يمثل عبئاً اقتصادياً واجتماعياً هائلاً على الأسر والمجتمعات في الدول النامية.
التحديات النفسية والعصبية طويلة الأمد للمتعافين
لا تنتهي معاناة مرضى إلتهاب الدماغ الياباني بمجرد مغادرة المستشفى، فالندوب النفسية قد تكون أعمق من الندوب العصبية.
غالباً ما يواجه المتعافون صعوبات في الاندماج الاجتماعي نتيجة تقلبات المزاج المفاجئة، ونوبات القلق، وصعوبة معالجة المعلومات المعقدة، مما يتطلب دعماً نفسياً تخصصياً وبرامج إعادة دمج اجتماعي لمساعدتهم على العودة لحياتهم الطبيعية قدر الإمكان.
الدليل الغذائي المتكامل لتعزيز المناعة العصبية
يلعب الغذاء دوراً حاسماً في دعم عملية ترميم الخلايا العصبية المتضررة بعد الإصابة بمرض إلتهاب الدماغ الياباني.
يجب التركيز على العناصر الغذائية التي تدعم الغلاف المياليني للأعصاب:
- أوميغا 3: الموجود في زيت السمك وبذور الكتان لتقليل الالتهابات العصبية المزمنة.
- مجموعة فيتامينات B: وخاصة B12 وB6 لدعم عملية تجدد الخلايا العصبية المنهكة.
- مضادات الأكسدة: مثل فيتامين E وC الموجودين في الفواكه الحمضية والمكسرات لحماية خلايا الدماغ من الإجهاد التأكسدي.
مستقبل مكافحة المرض واللقاحات الجينية
تتجه الأبحاث العلمية الحديثة نحو تطوير جيل جديد من اللقاحات الجينية (mRNA) لمكافحة إلتهاب الدماغ الياباني بفعالية أكبر وأعراض جانبية أقل.
تهدف هذه اللقاحات إلى توفير حماية أسرع وتحفيز خلايا الذاكرة المناعية بشكل أقوى، كما تجرى تجارب واعدة لاستخدام تقنيات التعديل الوراثي على البعوض الناقل لجعله غير قادر على حمل الفيروس أو نقله للإنسان، مما قد يؤدي في النهاية إلى استئصال المرض تماماً.
خرافات شائعة حول إلتهاب الدماغ الياباني
هناك العديد من المفاهيم الخاطئة التي تحيط بمرض إلتهاب الدماغ الياباني، والتي قد تعيق إجراءات الوقاية الصحيحة:
- الخرافة: المرض ينتقل عن طريق اللمس أو العطس من شخص لآخر.
- الحقيقة: الفيروس لا ينتقل بين البشر مطلقاً؛ بل حصراً عبر لدغة البعوض المصاب.
- الخرافة: اللقاح مخصص فقط للأطفال المقيمين في آسيا.
- الحقيقة: يجب على جميع المسافرين والمقيمين في مناطق الخطر تلقي اللقاح بغض النظر عن أعمارهم.
- الخرافة: الإصابة بالمرض مرة واحدة تمنح مناعة مدى الحياة ضد جميع أنواع التهابات الدماغ.
- الحقيقة: المناعة تكون نوعية فقط ضد فيروس إلتهاب الدماغ الياباني ولا تحمي من أنواع الفيروسات الأخرى.
نصائح ذهبية من “مدونة حياة الطبية” 💡
بصفتنا خبراء في الرعاية السريرية، نقدم لكم هذه “الأسرار” لتعزيز الأمان والراحة أثناء التعامل مع مخاطر إلتهاب الدماغ الياباني:
- حيلة الملابس: عند السفر للمناطق الموبوءة، اغسل ملابسك بمادة “البيرميثرين”؛ فهي تظل فعالة في طرد البعوض حتى بعد غسل الملابس عدة مرات.
- توقيت الاستحمام: تجنب استخدام الصوابين المعطرة برائحة الفواكه أو الزهور قبل الخروج في المساء، لأن هذه الروائح تجذب البعوض الناقل للفيروس بشكل أقوى.
- مراقبة السلوك: إذا كنت ترافق مريضاً، فراقب “النظرة التائهة” في عينيه؛ فهي غالباً ما تسبق النوبات التشنجية وتعد مؤشراً حيوياً للتدخل الطبي المبكر.
- الدعم الصوتي: أثناء غيبوبة المريض، استمر في التحدث إليه؛ فالأبحاث تشير إلى أن الجهاز السمعي قد يظل نشطاً ويساعد في الحفاظ على الروابط العصبية خلال مرحلة الالتهاب الحاد.
أسئلة شائعة
هل يمكن علاج إلتهاب الدماغ الياباني في المنزل؟
لا يمكن علاج الحالات العصبية في المنزل بأي حال من الأحوال. تتطلب الإصابة مراقبة طبية دقيقة في المستشفى لإدارة الضغط الدماغي ومنع الفشل التنفسي.
كم تبلغ فترة حضانة الفيروس في الجسم؟
تتراوح فترة الحضانة عادة بين 5 إلى 15 يوماً من لحظة لدغ البعوضة المصابة للإنسان قبل ظهور الأعراض السريرية الواضحة.
هل يسبب اللقاح آلاماً شديدة أو مضاعفات؟
تعتبر لقاحات إلتهاب الدماغ الياباني الحديثة آمنة جداً، وتقتصر آثارها الجانبية عادة على ألم بسيط في موقع الحقن أو صداع خفيف يزول خلال 48 ساعة.
الخاتمة
يظل إلتهاب الدماغ الياباني تذكيراً قوياً بمدى تعقيد العلاقة بين البيئة وصحة الإنسان، حيث يمكن للدغة بعوضة صغيرة أن تغير مجرى حياة الفرد تماماً.
إن الالتزام باللقاحات واتباع إجراءات الوقاية الشخصية هما السبيل الوحيد لضمان السلامة من هذا الفيروس العنيف الذي لا يزال يتحدى الطب الحديث.