التهاب جهاز الهيكل العظمي (Skeletal System Inflammation) هو حالة طبية حرجة تتطلب تشخيصاً دقيقاً وتدخلاً علاجياً فورياً لمنع تآكل الأنسجة العظمية المزمن. تشير التقارير الصادرة عن مدونة حياة الطبية إلى أن إهمال الأعراض الأولية قد يؤدي إلى مضاعفات جهازية تهدد سلامة الجسم بالكامل.
بناءً على أحدث الدراسات السريرية، فإن هذا النوع من الالتهابات لا يقتصر على كبار السن، بل يمتد ليشمل الأطفال والرياضيين نتيجة الإصابات المباشرة. يهدف هذا الدليل الشامل في موقع حياة الطبي إلى تزويدك بكافة المعلومات العلمية حول سبل مواجهة هذا التحدي الصحي المعقد.
ما هو التهاب جهاز الهيكل العظمي؟
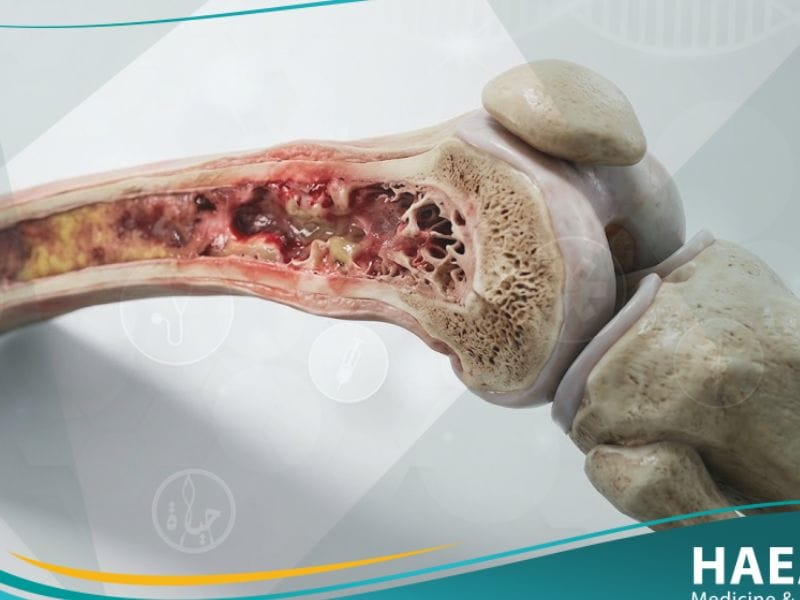
يُعرف التهاب جهاز الهيكل العظمي طبياً بأنه تفاعل بيولوجي معقد أو عدوى ميكروبية تصيب المكونات الصلبة للعظام، أو النخاع العظمي، أو الأنسجة الرابطة المحيطة بها. يوضح موقع HAEAT الطبي أن هذه الحالة تنقسم عادةً إلى التهابات إنتانية ناتجة عن البكتيريا، أو التهابات مناعية ناتجة عن خلل في الجهاز الدفاعي للجسم.
تحدث الإصابة عندما تخترق العوامل الممرضة، مثل المكورات العنقودية الذهبية، قشرة العظم وتبدأ في التكاثر داخل القنوات الهافرزية (Haversian canals). وبناءً على ذلك، يؤدي هذا التكاثر إلى انسداد الأوعية الدموية الدقيقة المغذية للعظم، مما يسبب حالة من “نخر العظم” أو موت الأنسجة نتيجة نقص التروية.
تعتبر هذه الحالة من الحالات الطبية التي تتطلب نفساً طويلاً في العلاج، حيث أن طبيعة العظام الصلبة تجعل من الصعب على المضادات الحيوية الوصول بتركيزات كافية. وتحديداً، يمثل التهاب جهاز الهيكل العظمي تحدياً للجراحين بسبب قدرة البكتيريا على تكوين “غشاء حيوي” (Biofilm) يحميها من الهجمات المناعية والأدوية التقليدية.
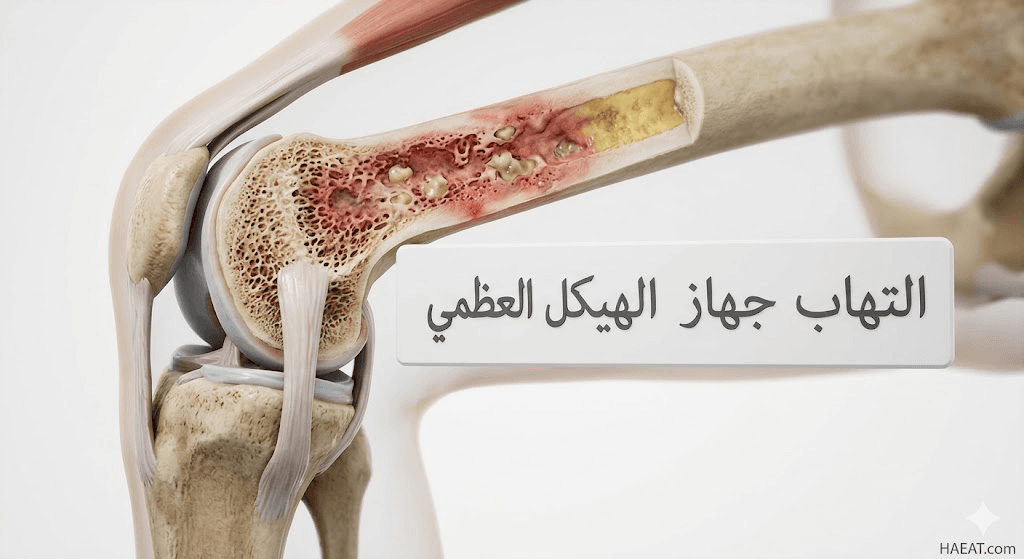
أعراض التهاب جهاز الهيكل العظمي
تظهر علامات التهاب جهاز الهيكل العظمي بشكل تدريجي أو مفاجئ، وتختلف حدتها بناءً على نوع الميكروب المسبب وموقع العظمة المصابة في الجسم. تشمل الأعراض السريرية التي يجب مراقبتها بدقة ما يلي:
- ألم عميق ونابض: يشعر المريض بوجع مستمر يتركز في العظمة المصابة، ويزداد هذا الألم سوءاً عند محاولة تحريك الطرف أو الضغط عليه.
- تورم موضعي ملحوظ: تظهر انتفاخات في الأنسجة الرخوة المحيطة بالعظم، وغالباً ما تكون هذه المنطقة ساخنة عند اللمس مقارنة ببقية الجسم.
- تغير لون الجلد: يميل لون الجلد فوق منطقة التهاب جهاز الهيكل العظمي إلى الاحمرار أو الأرجواني الداكن، وهو مؤشر على زيادة التروية الدموية لمحاربة العدوى.
- الحمى والقشعريرة: يعاني المريض من ارتفاع مفاجئ في درجة الحرارة، وهي استجابة جهازية طبيعية تشير إلى محاولة الجسم طرد الأجسام الغريبة.
- محدودية الحركة: يجد المصاب صعوبة بالغة في تحريك المفاصل القريبة من موقع الالتهاب، مما يؤدي إلى تيبس مفصلي مؤقت أو دائم إذا لم يعالج.
- خروج إفرازات قيحية: في حالات الالتهاب المزمن، قد يتكون “ناسور” (Sinus tract) وهو ممر ينقل الصديد من العظم المصاب إلى سطح الجلد.
- التعب العام والإرهاق: يتسبب النشاط الالتهابي المستمر في استنزاف طاقة الجسم، مما يؤدي إلى شعور بالخمول المستمر وفقدان الشهية غير المبرر.
- زيادة التعرق الليلي: يلاحظ بعض المرضى نوبات من التعرق الشديد أثناء النوم، وهو عرض شائع في حالات العدوى العظمية شبه الحادة.

أسباب التهاب جهاز الهيكل العظمي
تتعدد المسارات التي تسلكها العدوى للوصول إلى العظام، حيث أن التهاب جهاز الهيكل العظمي لا ينشأ من فراغ بل نتيجة عوامل محفزة واضحة تشمل:
- الانتشار عبر مجرى الدم (Hematogenous Spread): تنتقل البكتيريا من بؤرة عدوى بعيدة (مثل التهاب المسالك البولية أو الرئتين) لتستقر في العظام الضعيفة.
- الإصابات المباشرة والنوافذ الجراحية: تؤدي الكسور المفتوحة أو العمليات الجراحية لتركيب الشرائح والمسامير إلى فتح طريق مباشر للميكروبات نحو نسيج العظم.
- العدوى من الأنسجة المجاورة: قد ينتقل الالتهاب من قرح الفراش العميقة أو التهابات اللثة الشديدة إلى العظام القريبة منها مباشرة.
- البكتيريا العنقودية الذهبية (Staphylococcus aureus): تعد المسبب الرئيسي لأكثر من 80% من حالات التهاب جهاز الهيكل العظمي نظراً لقدرتها العالية على الالتصاق بأنسجة العظم.
- الالتهابات الفطرية: في حالات نادرة، خاصة لدى مرضى نقص المناعة، يمكن للفطريات أن تسبب تآكلاً تدريجياً في الهيكل العظمي.
- قصور الدورة الدموية الطرفية: يعاني مرضى السكري من ضعف تدفق الدم، مما يجعل العظام في الأطراف السفلية بيئة خصبة لنمو الميكروبات.
- تعاطي المخدرات عبر الوريد: يرفع استخدام الإبر غير المعقمة من فرص دخول أنواع شرسة من البكتيريا (مثل الزوائف) مباشرة إلى الجهاز الدوري ومنه للعظام.
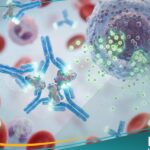
- الاضطرابات المناعية الذاتية: في بعض الأحيان، يهاجم الجسم نسيجه العظمي بالخطأ، مما يسبب التهاباً غير معدٍ ولكنه مدمر للهيكل العظمي.
متى تزور الطبيب؟
إن التمييز بين الآلام العادية وأعراض التهاب جهاز الهيكل العظمي هو الفارق بين التعافي السريع والعجز الدائم، ولذلك يجب عدم التهاون مع العلامات التحذيرية.
متى يجب استشارة الطبيب للبالغين؟
يجب على البالغين حجز موعد عاجل إذا استمر الألم العظمي لأكثر من 48 ساعة دون تحسن مع المسكنات التقليدية، أو إذا ظهرت علامات التورم المصاحبة للحمى. (وفقاً لـ الأكاديمية الأمريكية لجراحي العظام، فإن التدخل خلال أول 72 ساعة يمنع حدوث التغيرات النخرية في العظم). وبناءً على ذلك، فإن وجود تاريخ مرضي من السكري أو جراحات العظام السابقة يجعل الزيارة ضرورة قصوى عند أي شك في التهاب الموضع.
علامات الخطر عند الأطفال
يمثل التهاب جهاز الهيكل العظمي عند الأطفال حالة طارئة من الدرجة الأولى بسبب سرعة نمو عظامهم. تكمن الخطورة في احتمالية تأثر “صفائح النمو”، مما قد يؤدي إلى قصر الطرف المصاب مستقبلاً. يجب مراقبة الطفل إذا بدأ يعرج فجأة، أو رفض المشي، أو أظهر بكاءً شديداً عند لمس طرف معين، حتى في غياب الحمى الواضحة.
كيف تفرق بين الألم العضلي العابر وألم الالتهاب العظمي؟
يكمن الفرق الجوهري في استجابة الألم للراحة؛ فالألم العضلي الناتج عن الإجهاد يتحسن تدريجياً بالاسترخاء ووضع الكمادات الباردة. من ناحية أخرى، فإن ألم التهاب جهاز الهيكل العظمي يتسم بكونه “ألم راحة”، أي أنه يزداد حدة عندما يحاول المريض النوم، ويشعر معه بنبضات داخل العظم نفسه. علاوة على ذلك، لا يتأثر الألم الالتهابي بتغيير وضعية الجسم، ويظل ثابتاً في موقعه بعكس آلام التشنج العضلي التي قد تنتقل بين الأنسجة المجاورة.
عوامل خطر الإصابة بـ التهاب جهاز الهيكل العظمي
تتأثر احتمالية الإصابة بـ التهاب جهاز الهيكل العظمي بوجود ظروف صحية مسبقة تضعف قدرة العظام على مقاومة الغزو البكتيري. تشير التقارير في مدونة HAEAT الطبية إلى أن الفئات التالية هي الأكثر عرضة للمخاطر:
- مرضى السكري غير المنضبط: يؤدي ارتفاع سكر الدم إلى تلف الأعصاب الطرفية وضعف التروية، مما يجعل جروح القدم مدخلاً سهلاً لـ التهاب جهاز الهيكل العظمي.
- الخضوع لجراحات تقويم العظام: يمثل زرع المفاصل الصناعية أو البراغي الطبية بيئة مثالية لالتصاق البكتيريا وتكوين الأغشية الحيوية المقاومة للعلاج.
- ضعف الجهاز المناعي: الأفراد الذين يتناولون الكورتيزون لفترات طويلة أو مرضى السرطان يفتقرون للآليات الدفاعية اللازمة لمحاصرة العدوى العظمية.
- اضطرابات الدورة الدموية: حالات مثل فقر الدم المنجلي (Sickle Cell Disease) تؤدي إلى انسدادات دقيقة في أوعية العظم، مما يسهل حدوث التهاب جهاز الهيكل العظمي.
- الإصابات الجسدية الحادة: الكسور المفتوحة التي تخترق الجلد تلوث نسيج العظم بالأتربة والميكروبات البيئية بشكل مباشر وعميق.
- تعاطي التبغ: التدخين يقلل من كفاءة الأكسجين الواصل للأنسجة، مما يبطئ عمليات التئام العظام ويزيد من فرص نمو البكتيريا اللاهوائية.
- الفئات العمرية المتطرفة: الأطفال الصغار (بسبب غزارة التروية الدموية في العظام الطويلة) وكبار السن (بسبب هشاشة العظام) هم الأكثر تأثراً بالعدوى.
مضاعفات التهاب جهاز الهيكل العظمي
إذا لم يتم احتواء التهاب جهاز الهيكل العظمي في مراحله الأولى، فقد تترتب عليه آثار تخريبية لا رجعة فيها، تشمل وفقاً لأبحاث مجلة حياة الطبية:
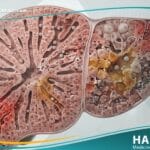
- موت العظام (Osteonecrosis): يؤدي الضغط الناتج عن الصديد داخل العظم إلى انقطاع الدم تماماً، مما يتسبب في موت جزء من العظمة وتحوله إلى نسيج ميت (Sequestrum).
- التهاب المفاصل الإنتاني: يمكن للعدوى أن تنتقل من العظم إلى تجويف المفصل المجاور، مما يؤدي إلى تدمير الغضاريف في غضون أيام قليلة.
- ضعف النمو الهيكلي: عند الأطفال، يؤدي الالتهاب في مناطق النمو إلى توقف نمو العظمة أو حدوث تشوهات دائمة في طول الطرف.
- سرطان الجلد (Squamous Cell Carcinoma): في حالات الالتهاب المزمن الذي يسبب نواسير جلدية لسنوات، تزداد احتمالية تحول الخلايا في منطقة الصرف إلى خلايا سرطانية.
- الإنتان الدموي (Sepsis): قد تنفجر البؤرة الالتهابية وتنتشر البكتيريا في الدورة الدموية، مما يسبب فشلاً عضوياً متعدداً يهدد الحياة.
- الكسور المرضية: تصبح العظمة المصابة بـ التهاب جهاز الهيكل العظمي هشة جداً، لدرجة أنها قد تنكسر نتيجة ضغط بسيط لا يسبب كسراً في الحالة الطبيعية.
الوقاية من التهاب جهاز الهيكل العظمي
تعتمد استراتيجية الوقاية من التهاب جهاز الهيكل العظمي على سد الثغرات التي تتسلل منها العدوى، وذلك عبر اتباع البروتوكولات التالية:
- التنضير الفوري للجروح: يجب غسل أي جرح عميق بالماء الجاري والمعقم فوراً لإزالة الأجسام الغريبة التي قد تسبب عدوى عظمية لاحقاً.
- السيطرة الصارمة على الجلوكوز: الحفاظ على مستويات سكر الدم ضمن الحدود الطبيعية يعزز قدرة خلايا الدم البيضاء على مهاجمة بكتيريا العظام.
- الإقلاع عن التدخين: تحسين جودة التروية الدموية الدقيقة يعد خط الدفاع الأول لحماية الهيكل العظمي من التآكل الالتهابي.
- التعقيم الجراحي المتقدم: في حال الخضوع لجراحات العظام، يجب التأكد من تلقي المضادات الحيوية الوقائية قبل الجراحة بـ 60 دقيقة بدقة.
- العناية بصحة القدمين: بالنسبة لمرضى السكري، الفحص اليومي للقدمين يمنع تحول الخدوش البسيطة إلى التهاب جهاز الهيكل العظمي المزمن.
- التطعيمات: الحصول على لقاحات المكورات الرئوية قد يقلل من احتمالية وصول هذه البكتيريا إلى العظام عبر الدم.
تشخيص التهاب جهاز الهيكل العظمي
يتطلب تشخيص التهاب جهاز الهيكل العظمي دمجاً بين الفحص السريري والتقنيات الإشعاعية المتقدمة لضمان دقة تحديد مدى انتشار العدوى:
- تحاليل الدم المخبرية: تشمل فحص سرعة الترسيب (ESR) وبروتين C التفاعلي (CRP)، حيث تعطي مؤشراً قوياً على وجود نشاط التهابي في الجسم.
- التصوير بالرنين المغناطيسي (MRI): يعتبر المعيار الذهبي للتشخيص المبكر، حيث يمكنه كشف التهاب جهاز الهيكل العظمي في أول 48 ساعة من الإصابة.
- خزعة العظم (Bone Biopsy): هي الإجراء الأكثر دقة، حيث يتم سحب عينة صغيرة من العظم لتحديد نوع البكتيريا بدقة واختيار المضاد الحيوي المناسب لها.
- التصوير المقطعي المحوسب (CT Scan): يستخدم لتحديد وجود أجزاء العظم الميتة (Sequestra) التي تتطلب تدخلاً جراحياً لإزالتها.
- مسح العظام بالنظائر المشعة: يساعد في الكشف عن بؤر الالتهاب في أماكن متعددة من الهيكل العظمي في وقت واحد.
- زراعة الدم: تساعد في معرفة نوع الميكروب إذا كانت العدوى قد انتشرت عبر الدورة الدموية قبل استقرارها في العظام.
علاج التهاب جهاز الهيكل العظمي
يهدف بروتوكول العلاج لـ التهاب جهاز الهيكل العظمي إلى استئصال العدوى تماماً مع الحفاظ على سلامة البنية الهيكلية للمريض.
تغييرات نمط الحياة والرعاية المنزلية
لا يمكن علاج التهاب جهاز الهيكل العظمي منزلياً، ولكن الرعاية التكميلية ضرورية لنجاح الدواء. وبناءً على ذلك، يجب توفير تغذية غنية بالبروتينات وفيتامين د لتعزيز ترميم النسيج العظمي. من ناحية أخرى، يجب تجنب تحميل الوزن على الطرف المصاب تماماً واستخدام الوسائل المساعدة (مثل العكازات) لمنع حدوث الكسور المرضية أثناء فترة العلاج.
العلاجات الدوائية (Meds)
تعتمد الأدوية بشكل أساسي على المضادات الحيوية القوية التي تُعطى بجرعات عالية ولمدة طويلة (تتراوح من 4 إلى 8 أسابيع).
بروتوكول البالغين
في حالات البالغين، يبدأ العلاج عادةً عبر الوريد (IV) لضمان وصول الدواء إلى العظم، ثم يتم التحول إلى الحبوب الفموية. تُستخدم أدوية مثل (Vancomycin) أو (Ciprofloxacin) بناءً على نتائج المزرعة المخبرية لضمان القضاء على التهاب جهاز الهيكل العظمي.
بروتوكول الأطفال
بالنسبة للأطفال، يميل الأطباء لاستخدام جرعات مكثفة من المضادات الحيوية السائلة التي يسهل امتصاصها، مع مراقبة صارمة لوظائف الكبد والكلى. يركز العلاج هنا على حماية مراكز النمو في العظام من التلف الدائم الذي قد يسببه التهاب جهاز الهيكل العظمي.
دور الجراحة في تنضير العظام المصابة
تعد الجراحة جزءاً لا يتجزأ من علاج الحالات المزمنة، حيث يقوم الجراح بعملية “التنضير” (Debridement) لإزالة كافة الأنسجة الميتة والصديد. في بعض الأحيان، يتم ملء الفجوات الناتجة بـ “خرزات المضاد الحيوي” (Antibiotic beads) التي تطلق الدواء بتركيز عالٍ داخل موقع التهاب جهاز الهيكل العظمي مباشرة.
العلاج بالأكسجين عالي الضغط (HBOT)
يُستخدم الأكسجين عالي الضغط كعلاج مكمل، حيث يتم وضع المريض في غرف خاصة ترفع تركيز الأكسجين في الدم. هذا الإجراء يحفز نشاط خلايا العظام (Osteoblasts) ويساعد المضادات الحيوية على اختراق الغشاء الحيوي للبكتيريا المسببة لـ التهاب جهاز الهيكل العظمي.

الطب البديل لـ التهاب جهاز الهيكل العظمي
لا يمكن للطب البديل أن يحل محل المضادات الحيوية في علاج التهاب جهاز الهيكل العظمي، لكنه يلعب دوراً حيوياً كعلاج داعم لتقليل الالتهاب الجهازي وتقوية البنية العظمية:
- الكركمين (Curcumin): مركب نشط في الكركم يمتلك خصائص مضادة للالتهاب قوية، مما يساعد في تقليل مستويات السيتوكينات المحفزة للألم في العظام.
- زيت الكتان (أوميغا 3): تساهم الأحماض الدهنية في تقليل التيبس الصباحي المرتبط بـ التهاب جهاز الهيكل العظمي وتحسين مرونة الأنسجة المحيطة.
- المساج التصريفي: يساعد التدليك اللطيف (بعيداً عن منطقة العدوى الحادة) في تحسين التدفق اللمفاوي، مما يسرع من طرد السموم الناتجة عن البكتيريا.
- عشبة مخلب القط (Cat’s Claw): تُستخدم تقليدياً لتعزيز استجابة الجهاز المناعي، مما يعاون الجسم في حصار بؤرة التهاب جهاز الهيكل العظمي.
- الوخز بالإبر الصينية: تقنية فعالة لإدارة الألم المزمن وتقليل الحاجة إلى المسكنات الأفيونية التي قد تسبب الإدمان خلال رحلة العلاج الطويلة.
- فيتامين C بجرعات عالية: ضروري لتصنيع الكولاجين، وهو البروتين الأساسي الذي يبني “المصفوفة” العظمية التي دمرها الالتهاب.
الاستعداد لموعدك مع الطبيب
يتطلب التعامل مع التهاب جهاز الهيكل العظمي تنظيماً دقيقاً للمعلومات الصحية لضمان حصول الطبيب على الصورة الكاملة للحالة في أسرع وقت.
ماذا تفعل قبل الموعد؟
قم بتدوين تاريخ دقيق لبداية الألم وأي إصابات أو جراحات سابقة خضعت لها في السنوات الخمس الماضية. من الضروري إحضار قائمة بكافة الأدوية الحالية، وخصوصاً تلك التي تؤثر على المناعة، حيث أن تشخيص التهاب جهاز الهيكل العظمي يتأثر بشكل كبير بالتاريخ الدوائي للمريض.
ماذا تتوقع من الطبيب؟
سيقوم الطبيب بإجراء فحص فيزيائي دقيق للتحقق من وجود مناطق حرارة أو احمرار فوق العظام. وبناءً على ذلك، قد يطلب إجراء فحص دم فوري أو يوجهك إلى قسم الأشعة للحصول على تصوير رنين مغناطيسي مستعجل لاستبعاد وجود خراجات داخل نسيج الهيكل العظمي.
قائمة أسئلة “حياة” الذكية لطبيب العظام
- ما هي احتمالية انتقال هذه العدوى من العظام إلى أعضاء أخرى؟
- هل تتطلب حالتي إجراء جراحة لتنظيف العظم أم سنكتفي بالمضادات الحيوية؟
- كيف سيؤثر التهاب جهاز الهيكل العظمي على قدرتي الحركية في الأشهر الستة القادمة؟
مراحل الشفاء من التهاب جهاز الهيكل العظمي
تعد رحلة التعافي من التهاب جهاز الهيكل العظمي ماراثوناً طبياً يتطلب صبراً، وتمر عادةً بثلاث مراحل أساسية:
- مرحلة السيطرة (1-2 أسبوع): تركز على وقف انتشار البكتيريا عبر الوريد، حيث يبدأ الألم الحاد والحمى في التراجع تدريجياً.
- مرحلة الترميم (2-6 أسابيع): يبدأ الجسم في بناء نسيج عظمي جديد (Involucrum) حول المنطقة المصابة، وهي فترة حرجة تتطلب حماية العظم من الكسر.
- مرحلة الاستقرار (ما بعد 6 أسابيع): يتم خلالها مراقبة مؤشرات الالتهاب في الدم للتأكد من القضاء التام على التهاب جهاز الهيكل العظمي ومنع تحوله إلى حالة مزمنة.
الأنواع الشائعة لـ التهاب جهاز الهيكل العظمي
تتعدد تصنيفات الإصابة بناءً على سرعة التطور والموقع التشريحي، وأبرزها:
- التهاب العظم الحاد: يظهر فجأة مع أعراض جهازية شديدة وغالباً ما يستجيب بسرعة للعلاج إذا اكتُشف مبكراً.
- التهاب العظم المزمن: حالة طويلة الأمد تتميز بوجود أجزاء من العظم الميت، وغالباً ما تتطلب تدخلات جراحية متكررة.
- التهاب فقرات الظهر (Vertebral Osteomyelitis): نوع خطير من التهاب جهاز الهيكل العظمي يصيب العمود الفقري وقد يؤدي إلى ضغط على النخاع الشوكي.
- التهاب العظم الإنتاني لدى مرضى السكري: يتركز غالباً في عظام القدم (Charcot foot) ويصعب علاجه بسبب ضعف التروية الدموية.
التغذية العلاجية لمرممة العظام المصابة بالالتهاب
تتطلب العظام المصابة بـ التهاب جهاز الهيكل العظمي وقوداً خاصاً لإعادة البناء؛ فتناول “مرق العظام” الغني بالجلوتامين والكولاجين يعزز من قوة المصفوفة العظمية. وتحديداً، يجب زيادة استهلاك الزنك والنحاس لأنهما يعملان كعوامل مساعدة للإنزيمات التي تبني النسيج الضام، مما يسرع من إغلاق الفجوات التي خلفها الالتهاب في الهيكل العظمي.
التأثير النفسي والاجتماعي للتعايش مع إصابات العظام المزمنة
لا يقتصر أثر التهاب جهاز الهيكل العظمي على الجسد، بل يمتد مسبباً حالة من القلق المزمن المرتبط بفقدان الاستقلالية الحركية:
- الاكتئاب الناتج عن الألم المستمر: يؤدي الألم العظمي العميق إلى اضطرابات في النوم مما يدهور الحالة المزاجية للمريض.
- العزلة الاجتماعية: قد يضطر المريض لاستخدام أدوات مساعدة للحركة لفترات طويلة، مما يقلل من تفاعله الاجتماعي وثقته بنفسه.
- الخوف من البتر: يعد هذا الهاجس هو الأكبر لدى مرضى التهاب جهاز الهيكل العظمي المزمن، مما يستدعي دعماً نفسياً تخصصياً.
الإحصائيات العالمية ونسب الشفاء من التهابات العظام في 2026
بحلول عام 2026، ارتفعت نسب الشفاء من حالات التهاب جهاز الهيكل العظمي الحادة لتصل إلى 94% بفضل تقنيات التشخيص الجزيئي السريع. ومع ذلك، لا تزال الحالات المزمنة المرتبطة بالمفاصل الصناعية تشكل تحدياً بنسبة تعافٍ تقارب 75%، مما يبرز أهمية الوقاية والتعقيم الجراحي الصارم في العصر الحديث.
الفرق بين التهاب العظم المناعي والتهاب العظم العدوائي
- التهاب العظم العدوائي: سببه ميكروبات خارجية، ويصاحبه دائماً وجود صديد وارتفاع في كرات الدم البيضاء.
- التهاب العظم المناعي (CRMO): هو اضطراب ذاتي الالتهاب حيث يهاجم الجسم عظامه دون وجود عدوى، ويتطلب علاجاً بالمثبطات المناعية بدلاً من المضادات الحيوية.
- التشخيص التمايزي: يعد الرنين المغناطيسي مع الخزعة هو الفيصل الوحيد للتمييز بين هذين النوعين من التهاب جهاز الهيكل العظمي.
خرافات شائعة حول التهاب جهاز الهيكل العظمي
- الخرافة: “التهاب العظم يشفى بمجرد اختفاء الألم”.
- الحقيقة: قد يختفي الألم ولكن البكتيريا تظل كامنة داخل العظم؛ لذا يجب إكمال دورة المضادات الحيوية كاملة لمنع الانتكاسة.
- الخرافة: “الحمامات الساخنة تعالج التهاب العظم”.
- الحقيقة: الحرارة الزائدة قد تزيد من التورم وتسرع من انتشار البكتيريا في حالة التهاب جهاز الهيكل العظمي الحاد.
- الخرافة: “التهاب العظم يعني بالضرورة بتر الطرف”.
- الحقيقة: مع التقنيات الجراحية الحديثة والمضادات القوية، أصبح البتر خياراً نادراً جداً ولا يلجأ إليه إلا في الحالات الميؤوس منها تماماً.
نصائح ذهبية من “مدونة حياة الطبية” 💡
- الالتزام بالجدول الزمني: لا تفوت جرعة واحدة من المضاد الحيوي؛ فالبكتيريا العظمية ذكية جداً في تطوير المقاومة.
- مراقبة الحرارة: اجعل ميزان الحرارة صديقك اليومي؛ فأي ارتفاع مفاجئ يعني أن التهاب جهاز الهيكل العظمي قد عاد للنشاط.
- التدليك اللمفاوي: تعلم تقنيات مساج بسيطة للمناطق المحيطة (بعيداً عن الجرح) لتحسين تصريف السوائل الزائدة.
- تجنب التدخين قطعياً: النيكوتين يضيق الأوعية المغذية للعظم، وهو ما يمثل “حكماً بالإعدام” على عملية الشفاء.
- الصحة الذهنية: مارس التأمل لتقليل حدة الألم؛ فالدماغ الهادئ يفرز إندورفينات طبيعية تساعد في تسكين أوجاع العظام.
أسئلة شائعة حول التهاب جهاز الهيكل العظمي
هل التهاب العظم معدٍ للأشخاص المحيطين؟
لا، التهاب جهاز الهيكل العظمي ليس مرضاً معدياً عبر التلامس أو الهواء، فهو عدوى داخلية تستقر في نسيج العظم العميق ولا تنتقل للآخرين.
كم تستغرق مدة العلاج بالمضادات الحيوية؟
تتراوح المدة عادةً بين 6 إلى 8 أسابيع، وفي بعض الحالات المعقدة أو المزمنة قد يمتد العلاج لعدة أشهر لضمان استئصال العدوى تماماً.
هل يمكن ممارسة الرياضة أثناء العلاج؟
يجب تجنب الرياضات العنيفة أو التحميل على العظم المصاب بـ التهاب جهاز الهيكل العظمي لمنع الكسور المرضية، ويسمح فقط بتمارين العلاج الطبيعي الموجهة.
الخاتمة
يظل التهاب جهاز الهيكل العظمي تحدياً طبياً يتطلب وعياً مجتمعياً وتعاوناً وثيقاً بين المريض والفريق الطبي. إن الالتزام ببروتوكولات العلاج الحديثة، وفهم أعراض المرض، والتركيز على التغذية الداعمة هي الركائز الأساسية لاستعادة قوة هيكلك العظمي. تذكر دائماً أن الكشف المبكر هو المفتاح الذهبي لتجنب المضاعفات والحفاظ على جودة حياتك.