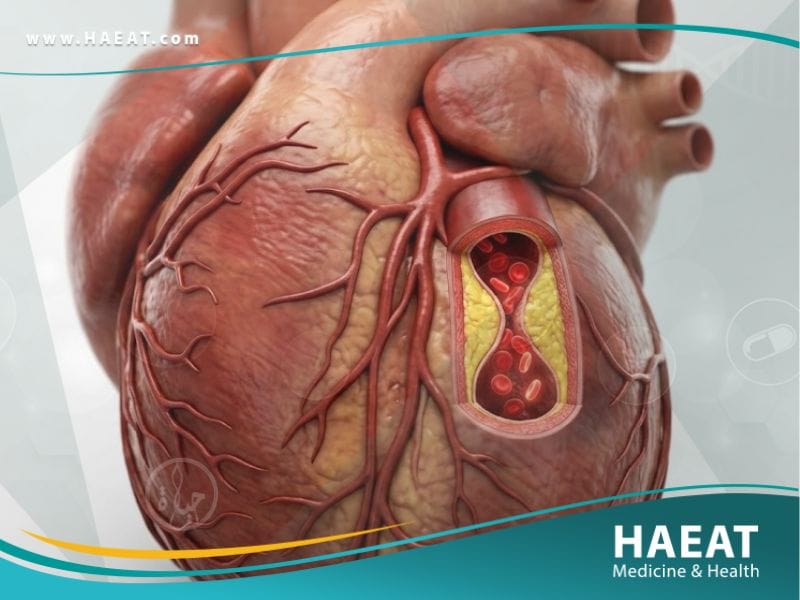
تعتبر الذبحة الصدرية (Angina Pectoris) علامة إنذار حيوية يرسلها القلب للتعبير عن نقص التروية الدموية الواصلة إلى العضلة القلبية نتيجة تضيق الشرايين.
تشير مدونة حياة الطبية إلى أن فهم طبيعة هذا الألم وتوقيته يمثل الخط الفاصل بين الإدارة الناجحة للمرض وبين التعرض لمضاعفات قلبية خطيرة تهدد الحياة.
تحدث الإصابة عندما لا تحصل عضلة القلب على كمية كافية من الأكسجين، مما يؤدي إلى شعور بالضغط أو الثقل في منطقة الصدر يمتد أحياناً للكتفين.
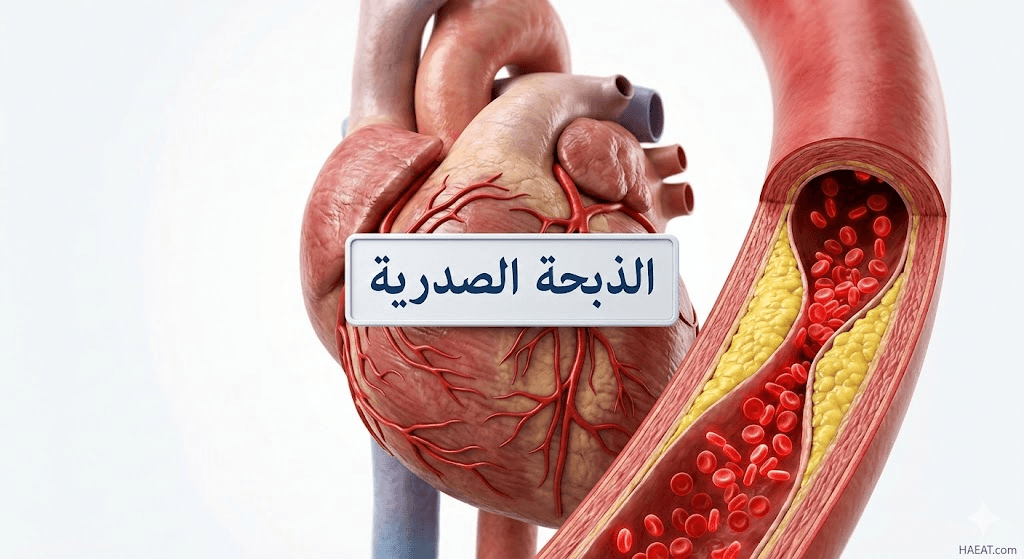
ما هي الذبحة الصدرية؟
الذبحة الصدرية هي عرض سريري لمرض الشريان التاجي، تظهر كألم أو عدم ارتياح في الصدر ناتج عن نقص تدفق الدم المحمل بالأكسجين لعضلة القلب.
يوضح موقع حياة الطبي أن هذه الحالة ليست مرضاً مستقلاً بذاته، بل هي “صرخة استغاثة” ميكانيكية وكيميائية تصدرها الأنسجة القلبية عند اختلال توازن الإمداد والطلب.
فيزيولوجياً، يطلق على هذه الحالة “نقص التروية” (Ischemia)، حيث يؤدي تضيق الأوعية إلى تراكم نواتج الاستقلاب الحمضية التي تهيج النهايات العصبية في القلب وتسبب الألم.
تختلف شدة هذا الألم ونوعه بناءً على درجة الانسداد الوعائي، حيث يمكن أن تكون النوبات عابرة وتزول بالراحة أو مستمرة وتتطلب تدخلاً طبياً فورياً.
أعراض الذبحة الصدرية
تتنوع أعراض الذبحة الصدرية بشكل واسع بين المرضى، لكن الميزة المشتركة هي الشعور بعدم الارتياح الذي يبدأ خلف عظمة القص وينتشر تدريجياً.
وفقاً لبيانات كليفلاند كلينك (Cleveland Clinic)، فإن الأعراض الأكثر شيوعاً التي يبلغ عنها المرضى تشمل الأنماط السريرية التالية:
- ثقل الصدر المطبق: يوصف غالباً بأنه شعور بوجود وزن ثقيل أو “فيل” يجلس على صدر المريض، وليس مجرد ألم وخزي.
- ألم الانتشار: يمتد الانزعاج عادةً إلى الفك السفلي، والرقبة، والكتف الأيسر، وصولاً إلى ذراع اليد اليسرى أو الظهر بين الكتفين.
- ضيق التنفس (Dyspnea): صعوبة ملحوظة في التقاط الأنفاس، خاصة عند بذل مجهود بدني بسيط أو صعود الدرج بشكل مفاجئ.
- الغثيان والقيء: تظهر هذه الأعراض بشكل أكثر وضوحاً في حالات النوبات غير المستقرة، وقد يصاحبها عسر هضم كاذب يخدع المريض.
- التعرق البارد (Diaphoresis): خروج عرق غزير وبارد دون وجود مبرر بيئي، وهو علامة على استجابة الجهاز العصبي الودي للألم القلبي.
- الدوار والدوخة: الشعور بعدم الاتزان نتيجة انخفاض كفاءة الضخ القلبي أو اضطراب النظم الكهربائي المرافق لنقص التروية الدموية الحاد.
- الإرهاق الشديد: تعب مفاجئ وغير مبرر يجعل القيام بالمهام اليومية البسيطة أمراً شاقاً للغاية، خاصة عند النساء وكبار السن.
- القلق العام: شعور بالخوف الوشيك أو “دنو الأجل”، وهو عرض نفسي ناتج عن استجابة الجسم الجسدية لنقص الأكسجين في القلب.
- خدر الذراعين: إحساس بالتنميل أو الوخز في الأطراف العلوية، وغالباً ما يترافق مع ضعف في قوة القبضة أثناء نوبة الألم.

أسباب الذبحة الصدرية
تنشأ الذبحة الصدرية بشكل رئيسي نتيجة لمرض تصلب الشرايين التاجية، حيث تتراكم اللويحات الدهنية (Plaques) داخل الجدران الداخلية للأوعية الدموية التي تغذي القلب.
يؤكد المتخصصون في موقع HAEAT الطبي أن المسببات تتجاوز مجرد الانسداد الميكانيكي لتشمل تفاعلات كيميائية وحيوية معقدة تؤدي لضيق الوعاء:
- تصلب الشرايين (Atherosclerosis): السبب الأكثر شيوعاً، حيث يضيق مجرى الدم بفعل ترسب الكوليسترول والكالسيوم، مما يقلل مرونة الشرايين وقدرتها على التوسع.
- التشنج الوعائي (Vasospasm): انقباض مفاجئ ومؤقت في جدران الشريان التاجي، مما يؤدي لقطع تدفق الدم حتى في غياب انسدادات دهنية دائمة.
- تجلط الدم (Thrombosis): تمزق إحدى اللويحات الدهنية يؤدي لتكون جلطة دموية فوقها، مما قد يسبب انسداداً جزئياً أو كلياً مفاجئاً للشريان.
- تضخم عضلة القلب: زيادة كتلة القلب (كما في حالات ضغط الدم المرتفع المزمن) تتطلب كميات أكبر من الأكسجين لا تستطيع الشرايين توفيرها.
- فقر الدم الشديد (Anemia): انخفاض قدرة الدم على حمل الأكسجين يعني أن القلب لا يحصل على كفايته حتى لو كانت الشرايين سليمة تماماً.
- فرط نشاط الغدة الدرقية: تسارع عمليات الأيض يزيد من معدل ضربات القلب وحاجته للأكسجين، مما قد يحفز ظهور آلام الصدر النقصية.
- أمراض الصمامات القلبية: مثل تضيق الصمام الأبهري الذي يعيق خروج الدم من القلب، مما يزيد من الإجهاد الواقع على العضلة القلبية.
- الالتهابات الوعائية: حالات نادرة تؤدي لالتهاب جدران الشرايين التاجية، مما يسبب تضيقاً في قطرها الداخلي واضطراباً في تدفق الدم.
متى تزور الطبيب؟
يعتبر التمييز بين الألم العابر والحالة الطارئة أمراً حيوياً، لذا يجب التعامل مع أي ألم جديد أو غير مفسر في الصدر بجدية مطلقة.
تظهر الحاجة لزيارة الطبيب الفورية عند تغير نمط الألم المعتاد أو ظهوره لأول مرة دون سابق إنذار، لضمان استبعاد الاحتشاء القلبي الحاد.
أولاً: العلامات التحذيرية لدى البالغين
يجب على البالغين التوجه لغرفة الطوارئ فوراً إذا استمر ألم الصدر لأكثر من 5 دقائق ولم يستجب للراحة أو لتناول النتروجليسرين تحت اللسان. تشمل العلامات الخطيرة زيادة وتيرة النوبات، أو ظهورها أثناء الراحة التامة (الذبحة غير المستقرة)، أو ترافقها مع إغماء مفاجئ أو نهجان شديد.
ثانياً: الذبحة الصدرية عند الأطفال والمراهقين
رغم ندرتها، قد تظهر الذبحة الصدرية عند الأطفال نتيجة عيوب خلقية في الشرايين التاجية أو التهابات وعائية مثل “مرض كاواساكي”. تتطلب حالات ألم الصدر عند الأطفال بعد ممارسة الرياضة، أو الإغماء الناجم عن المجهود، تقييماً فورياً من طبيب قلب أطفال لاستبعاد الحالات المهددة للحياة.
ثالثاً: دور الخوارزميات التنبؤية في تحديد توقيت الزيارة الطارئة
تشير الأبحاث الحديثة في جامعة جونز هوبكنز (Johns Hopkins) إلى أن دمج تقنيات الذكاء الاصطناعي في الساعات الذكية يساعد في التنبؤ بالنوبات قبل وقوعها. تعمل هذه الخوارزميات على تحليل التغيرات الطفيفة في معدل ضربات القلب وتذبذب مستويات الأكسجين، لترسل تنبيهاً للمريض بضرورة مراجعة الطبيب قبل تفاقم النوبة. يساهم هذا الكشف المبكر المعتمد على “البيانات الضخمة” في تقليل معدلات الوفيات الناتجة عن التشخيص المتأخر لانسداد الشرايين التاجية غير المستقر.
عوامل خطر الإصابة بالذبحة الصدرية
تتضافر مجموعة من العوامل الحيوية والسلوكية لتزيد من احتمالية تضيق الشرايين التاجية، مما يجعل عضلة القلب عرضة لنقص التروية في أي لحظة.
تشير الدراسات الصادرة عن المعهد الوطني للقلب والرئة والدم (NHLBI) إلى أن عوامل الخطر تنقسم إلى فئتين رئيسيتين، ويعد التحكم في الفئة القابلة للتعديل هو المفتاح للوقاية:
- ارتفاع ضغط الدم: يؤدي الضغط المستمر على جدران الشرايين إلى إتلاف البطانة الداخلية، مما يسهل ترسب اللويحات الدهنية وتصلب الأوعية.
- اضطراب دهنيات الدم: ارتفاع الكوليسترول الضار (LDL) وانخفاض الكوليسترول النافع (HDL) يسرعان من عملية التصلب العصيدي داخل الشرايين التاجية.
- التدخين بكافة أنواعه: لا يكتفي التبغ بإتلاف الأوعية الدموية فحسب، بل يقلل من قدرة الدم على حمل الأكسجين ويزيد من احتمالية تجلط الدم المفاجئ.
- مرض السكري: تساهم مستويات السكر المرتفعة في الدم على المدى الطويل في تدمير الأعصاب والأوعية الدموية، مما قد يجعل آلام القلب “صامتة” وغير محسوسة.
- السمنة المفرطة: تزيد الكتلة الجسمانية الزائدة من العبء الملقى على القلب، وتترافق غالباً مع مقاومة الأنسولين وارتفاع ضغط الدم.
- الخمول البدني: قلة الحركة تضعف كفاءة العضلة القلبية وتقلل من مرونة الأوعية الدموية الطرفية والتاجية على حد سواء.
- العوامل الوراثية: وجود تاريخ عائلي للإصابة بأمراض القلب المبكرة (قبل سن 55 للرجال و65 للنساء) يزيد من الاستعداد الجيني للمرض.
- التقدم في العمر: تفقد الشرايين مرونتها الطبيعية مع مرور الوقت، مما يجعل كبار السن الفئة الأكثر عرضة للإصابة بنوبات نقص التروية.
- الإجهاد النفسي المزمن: يحفز التوتر الدائم إفراز هرمونات مثل الأدرينالين والكورتيزول، والتي ترفع ضغط الدم وتزيد من ضربات القلب بشكل مجهد.
مضاعفات الذبحة الصدرية
إن تجاهل نوبات الألم المتكررة أو عدم الالتزام بالخطة العلاجية قد يؤدي إلى عواقب وخيمة تتجاوز مجرد الشعور بالانزعاج المؤقت في الصدر.
وفقاً لتقارير جمعية القلب الأمريكية (AHA)، فإن المضاعفات الناتجة عن قصور التروية التاجية تشمل ما يلي:
- النوبة القلبية (Myocardial Infarction): تحدث عند انسداد الشريان تماماً، مما يؤدي لموت جزء من أنسجة عضلة القلب نتيجة انقطاع الأكسجين لفترة طويلة.
- فشل القلب الاحتقاني: مع تكرار نوبات نقص التروية، تضعف عضلة القلب وتفقد قدرتها على ضخ الدم بكفاءة لبقية أعضاء الجسم.
- اضطراب نظم القلب (Arrhythmia): نقص الأكسجين يتداخل مع الإشارات الكهربائية للقلب، مما قد يسبب نبضات غير منتظمة أو تسارعاً قلبياً خطيراً.
- الذبحة الصدرية غير المستقرة: تحول النوبات من نمط متوقع إلى نمط مفاجئ يحدث أثناء الراحة، وهو مؤشر مباشر لقرب وقوع جلطة قلبية.
- الموت المفاجئ: في حالات نادرة، يمكن أن تؤدي نوبة نقص التروية الحادة إلى توقف القلب المفاجئ نتيجة اضطراب كهربائي مميت.
الوقاية من الذبحة الصدرية
تعتمد الوقاية بشكل أساسي على حماية “البطانة الشريانية” والحفاظ على سيولة الدم ومنع تكون اللويحات الدهنية التي تضيق المجرى الوعائي.
تتضمن إستراتيجيات الوقاية التي تنصح بها المؤسسات الطبية العالمية النقاط التالية:
- الاعتدال الغذائي: التركيز على الألياف، الخضروات، الفواكه، والأسماك الغنية بـ “أوميغا 3″، مع الحد من الدهون المشبعة والمتحولة والأملاح.
- النشاط البدني المبرمج: ممارسة الرياضة الهوائية (مثل المشي السريع) لمدة 150 دقيقة أسبوعياً لتعزيز كفاءة الدورة الدموية التاجية.
- الإقلاع النهائي عن التدخين: الاستعانة ببدائل النيكوتين أو البرامج السلوكية لضمان توقف التلف الوعائي الناتج عن السموم التبغية.
- التحكم الصارم في السكري والضغط: الالتزام بالأدوية والمتابعة الدورية للارقام الحيوية لإبقاء الشرايين في حالة صحية جيدة.
- إدارة الوزن: الوصول إلى مؤشر كتلة جسم (BMI) مثالي يقلل من المجهود المطلوب من القلب لضخ الدم.
- تقنيات الاسترخاء: ممارسة التأمل أو اليوغا لتقليل تأثير التوتر العصبي على استجابة الأوعية الدموية للانقباض.

تشخيص الذبحة الصدرية
يتطلب تشخيص هذه الحالة دقة عالية للتمييز بينها وبين آلام الصدر غير القلبية (مثل الارتجاع المريئي أو آلام العضلات).
توضح مدونة HAEAT الطبية أن الأطباء يعتمدون على “بروتوكول تشخيصي متدرج” يبدأ من الفحص السريري وصولاً إلى التصوير المتقدم:
- تخطيط كهرباء القلب (ECG): يسجل النشاط الكهربائي للقلب، ويمكنه إظهار علامات نقص التروية أو نوبات قلبية قديمة أو حالية.
- اختبار الجهد (Stress Test): يتم مراقبة القلب أثناء ممارسة مجهود على جهاز المشي لملاحظة كيفية استجابة الشرايين عند زيادة الطلب على الأكسجين.
- مخطط صدى القلب (Echocardiogram): استخدام الموجات فوق الصوتية لرؤية بنية القلب وصماماته وتقييم قوة الضخ وحركة الجدران القلبية.
- التصوير المقطعي المحوسب للشرايين التاجية (CCTA): تقنية تصوير سريعة تعطي صوراً ثلاثية الأبعاد للشرايين للكشف عن التكلسات والانسدادات.
- القسطرة القلبية (Angiography): الإجراء المعياري الذهبي، حيث يتم حقن صبغة في الشرايين وتصويرها بالأشعة السينية لتحديد موقع الانسداد بدقة.
- المسح الذري للقلب: حقن كمية ضئيلة من مادة مشعة لتتبع تدفق الدم إلى عضلة القلب أثناء الراحة وأثناء المجهود.
علاج الذبحة الصدرية
يهدف العلاج إلى تقليل تواتر النوبات، تخفيف شدة الألم، ومنع حدوث النوبات القلبية المستقبلية من خلال تحسين تدفق الدم وتقليل مجهود القلب.
تؤكد مجلة حياة الطبية أن الخطة العلاجية تكون شخصية وتعتمد على نوع الإصابة وشدة الانسداد الوعائي المكتشف.
أولاً: تغييرات نمط الحياة والعلاجات المنزلية
تبدأ الرحلة العلاجية بتمكين المريض من التحكم في بيئته، بما في ذلك تجنب المحفزات مثل الوجبات الثقيلة، المجهود البدني المفاجئ في الطقس البارد، والانفعالات الحادة. كما يلعب تنظيم فترات الراحة خلال اليوم دوراً محورياً في تقليل العبء على القلب.
ثانياً: البروتوكولات الدوائية
تستخدم الأدوية إما لتوسيع الشرايين أو لتقليل حاجة القلب للأكسجين عن طريق إبطاء النبض وخفض الضغط:
- الأدوية المخصصة للبالغين وكبار السن:
- النترات (Nitrates): تعمل على إرخاء وتوسيع الأوعية الدموية؛ تستخدم الأشكال سريعة المفعول (تحت اللسان) لعلاج النوبة الحادة، بينما تستخدم الأقراص طويلة المفعول للوقاية.
- حاصرات بيتا (Beta-blockers): تبطئ ضربات القلب وتخفض ضغط الدم، مما يقلل من المجهود الذي يبذله القلب.
- حاصرات قنوات الكالسيوم: تساعد في إرخاء الشرايين وزيادة تدفق الدم، وهي مفيدة جداً في حالات الذبحة التشنجية.
- مضادات الصفائح (مثل الأسبرين): تمنع تكون الجلطات فوق اللويحات الدهنية الضيقة.
- الستاتينات (Statins): لا تكتفي بخفض الكوليسترول بل تعمل على “تثبيت” اللويحات الدهنية لمنع تمزقها.
- التدخلات الدوائية في الحالات الخاصة: تتطلب الحالات المعقدة (مثل مرضى الكلى أو الحساسية من الأسبرين) أدوية بديلة مثل “رانيولازين” (Ranolazine) الذي يعمل بآلية مختلفة لا تؤثر على ضغط الدم أو نبض القلب بشكل كبير، مما يجعله خياراً آمناً لبعض الفئات.
ثالثاً: العلاجات البيولوجية وتحفيز نمو الأوعية الدموية الجديدة
يمثل “تحفيز نمو الأوعية الدموية” (Angiogenesis) ثورة في علاج الحالات التي لا تستجيب للجراحة التقليدية، حيث يتم استخدام عوامل نمو بروتينية أو علاجات جينية لتحفيز القلب على خلق “مسارات طبيعية” (Collaterals) بديلة للدم حول الشرايين المسدودة.
رابعاً: تقنيات التدخل الجراحي
عندما يكون الانسداد حرجاً، يتم اللجوء للحلول الميكانيكية:
- رأب الوعاء وتثبيت الدعامات: إدخال بالون صغير لفتح الشريان ثم وضع دعامة معدنية (Stent) لإبقائه مفتوحاً.
- جراحة تحويل مسار الشريان التاجي (CABG): استخدام وريد أو شريان من مكان آخر في الجسم لعمل “جسر” يتجاوز المنطقة المسدودة في قلب المريض.
الطب البديل والذبحة الصدرية
لا يمكن اعتبار الطب البديل بديلاً عن العلاجات الدوائية التقليدية في حالات الذبحة الصدرية، ولكنه يعمل كعامل مساعد لتحسين جودة الحياة وتقليل التوتر الوعائي.
وفقاً لبيانات مركز “مايو كلينك” (باعتبارها دراسات مرجعية عالمية منشورة في قواعد بيانات NIH)، فإن الممارسات التالية أظهرت نتائج واعدة عند دمجها مع العلاج الأساسي:
- مكملات أوميغا 3: تساهم الأحماض الدهنية الموجودة في زيت السمك في تقليل مستويات الدهون الثلاثية ومنع التراكم المفاجئ للصفائح الدموية.
- إنزيم CoQ10: يدعم إنتاج الطاقة داخل خلايا عضلة القلب، مما قد يحسن من قدرة المريض على تحمل المجهود البدني دون ألم.
- تقنيات التأمل الواعي: تعمل ممارسات “اليوجا” والتدريب على التنفس العميق على خفض مستويات الأدرينالين، مما يقلل من انقباض الشرايين التاجية المفاجئ.
- الوخز بالإبر الصينية: تشير بعض الدراسات المحدودة في Cochrane Library إلى دور المحفزات العصبية في تقليل شدة الإحساس بالألم الصدري المزمن.
- مستخلص الثوم: يساعد في الحفاظ على مرونة جدران الشرايين وتقليل مستويات ضغط الدم الطفيفة، مما يخفف العبء الضاغط على القلب.
الاستعداد لموعدك مع الطبيب
يتطلب الاستعداد لمقابلة طبيب القلب تنظيماً دقيقاً للمعلومات لضمان الحصول على تشخيص صحيح وخطة علاجية فعالة في وقت قياسي.
يجب على المريض تدوين كافة الملاحظات المتعلقة بنوبات الألم، بما في ذلك المحفزات، والمدة الزمنية، وما إذا كان الألم يزول عند تغيير الوضعية أو الراحة.
ماذا تفعل قبل الموعد؟
قم بإعداد قائمة بكافة الأدوية والمكملات التي تتناولها حالياً، مع تسجيل أي تاريخ عائلي لأمراض القلب أو السكتات الدماغية. يفضل أيضاً إحضار نسخ حديثة من فحوصات الدم أو تخطيطات القلب السابقة التي أجريتها في مراكز أخرى لتسهيل المقارنة.
ماذا تتوقع من الطبيب؟
سيقوم الطبيب بطرح أسئلة دقيقة حول طبيعة الألم (هل هو حاد أم ضاغط؟)، ومكان انتشاره، وعلاقتة بالنشاط البدني أو الضغط النفسي. سيجري الطبيب فحصاً سريرياً يشمل الاستماع لضربات القلب وقياس ضغط الدم في كلتا الذراعين لتقييم كفاءة التروية العامة.
البروتوكول الرقمي لتسجيل نوبات الألم
تنصح الأبحاث الحديثة باستخدام تطبيقات الهواتف الذكية المخصصة لمرضى القلب، والتي تتيح تسجيل “خارطة الألم” فور حدوثها، مع رصد معدل النبض وضغط الدم عبر المستشعرات القابلة للارتداء. هذا “السجل الرقمي اللحظي” يوفر للطبيب بيانات أدق بكثير من الاعتماد على ذاكرة المريض، مما يسمح بتعديل جرعات الأدوية بناءً على استجابة الجسم الفعلية.
مراحل الشفاء من الذبحة الصدرية
الشفاء من نوبة الذبحة الصدرية الحادة أو التعايش مع الحالة المزمنة هو عملية مستمرة تهدف لاستعادة الوظيفة القلبية القصوى ومنع التدهور المستقبلي.
تتكون رحلة التعافي من مراحل مدروسة بعناية لضمان العودة الآمنة للنشاط اليومي تحت إشراف متخصصي إعادة التأهيل القلبي:
- مرحلة الاستقرار الأولى: تهدف للسيطرة على الألم كيميائياً وتثبيت حالة الشرايين لمنع حدوث انسداد تام، وتتم غالباً داخل المستشفى أو العيادة المتخصصة.
- مرحلة إعادة التأهيل النشط: البدء ببرنامج رياضي “مراقب” يتم فيه زيادة المجهود البدني تدريجياً مع رصد مستمر للعلامات الحيوية لتقوية عضلة القلب.
- مرحلة التعديل السلوكي: تشمل جلسات مع اختصاصي تغذية ومعالج نفسي لتغيير العادات الغذائية وإدارة الضغوط النفسية التي تحفز نوبات ضيق الشرايين.
- مرحلة المتابعة الدائمة: إجراء فحوصات دورية (كل 3-6 أشهر) لتقييم كفاءة الأدوية والتأكد من عدم تطور تضيقات جديدة في الشرايين التاجية الأخرى.
الأنواع الشائعة للذبحة الصدرية
لا تأتي الذبحة الصدرية بنمط واحد، بل تنقسم إلى عدة أنواع تختلف في خطورتها وطريقة استجابتها للعلاجات الدوائية أو الجراحية.
فهم هذه الأنواع يساعد المريض على تحديد درجة الاستعجال المطلوبة عند شعوره بأي انزعاج في منطقة الصدر:
- الذبحة المستقرة (Stable Angina): النوع الأكثر شيوعاً، تحدث عند بذل مجهود بدني معروف، وتزول عادة بالراحة أو تناول النتروجليسرين خلال دقائق.
- الذبحة غير المستقرة (Unstable Angina): تعتبر حالة طارئة، حيث تظهر الآلام فجأة أثناء الراحة، وتكون أشد وتستمر لفترة أطول، وهي مؤشر وشيك للنوبة القلبية.
- ذبحة برينزميتال (Variant Angina): ناتجة عن تشنج مفاجئ في الشريان التاجي وليس انسداداً دهنياً، وغالباً ما تحدث في الصباح الباكر أو أثناء النوم.
- الذبحة الوعائية الدقيقة (Microvascular Angina): ناتجة عن خلل في أصغر الشرايين التاجية، وغالباً ما تصيب النساء، وتكون آلامها مستمرة لفترات أطول ومصحوبة بإرهاق شديد.
الفوارق في أعراض الذبحة الصدرية
تختلف تجربة الإصابة بـ الذبحة الصدرية بين الرجال والنساء بشكل كبير، مما يؤدي في كثير من الأحيان إلى تأخر التشخيص لدى السيدات بسبب “الأعراض غير التقليدية”.
بينما يشتكي الرجال غالباً من “ألم الصدر الساحق”، تميل النساء للإبلاغ عن شعور بالغثيان، وضيق التنفس، وألم في الفك أو الظهر، أو تعب مفاجئ غير مفسر. يعود هذا الاختلاف إلى أن النساء أكثر عرضة للإصابة بمرض الأوعية الدموية الدقيقة (Microvascular Disease)، حيث يكون الانسداد في الشعيرات الدموية الصغيرة بدلاً من الشرايين الرئيسية الكبيرة، مما يتطلب استراتيجيات تشخيصية خاصة مثل تصوير الرنين المغناطيسي القلبي المتقدم.
الذبحة الصدرية الصامتة: القاتل الخفي
تمثل الذبحة الصدرية الصامتة خطراً داهماً لأن المريض يعاني من نقص حقيقي في تروية القلب دون أن يشعر بأي ألم صدري على الإطلاق.
تنتشر هذه الحالة بشكل خاص لدى مرضى السكري، حيث يؤدي تلف الأعصاب (Neuropathy) إلى عدم قدرة الجسم على نقل إشارات الألم من القلب إلى الدماغ. يتم اكتشاف هذه الحالات عادة “بالصدفة” أثناء إجراء تخطيط القلب الروتيني أو اختبار الجهد، مما يؤكد أهمية الفحوصات الدورية للأشخاص المصابين باضطرابات الأيض أو من لديهم عوامل خطر متعددة.
الأنماط الغذائية التخصصية لترميم الشرايين
تتجاوز التغذية لمرضى الذبحة الصدرية مجرد تقليل الدهون، بل تهدف إلى “ترميم البطانة الوعائية” وتحسين قدرة الشرايين على التوسع بشكل طبيعي.
تشير الأبحاث إلى أن “حمية DASH” و”حمية البحر المتوسط” هما الأقوى في محاربة تصلب الشرايين، نظراً لغناهما بمضادات الأكسدة والنيترات الطبيعية الموجودة في الورقيات الخضراء، والتي تتحول داخل الجسم إلى أكسيد النيتريك (Nitric Oxide)، وهو المادة الطبيعية المسؤولة عن توسيع الشرايين ومنع حدوث التشنجات المؤدية للألم.
التأثير النفسي وإدارة “قلق النوبة”
يعد العيش مع خطر حدوث نوبة قلبية مفاجئة عبئاً نفسياً ثقيلاً يؤدي غالباً إلى “قلق النوبة”، وهو خوف دائم من القيام بأي مجهود قد يحفز الألم.
هذا القلق يخلق حلقة مفرغة، حيث يرفع التوتر من ضربات القلب والضغط، مما يزيد بالفعل من احتمالية حدوث نوبة الذبحة الصدرية. تتطلب الإدارة الناجحة للمرض دمج “العلاج المعرفي السلوكي” لتعليم المرضى كيفية التمييز بين القلق النفسي وبين الألم القلبي الحقيقي، مما يساعدهم على استعادة ثقتهم في أجسادهم والعودة للحياة الطبيعية.
خرافات شائعة
تحوم الكثير من المفاهيم الخاطئة حول آلام الصدر القلبية، مما قد يتسبب في إثارة الرعب غير المبرر أو إهمال حالات خطيرة بالفعل:
- الخرافة: الذبحة الصدرية تعني دائماً أنني سأصاب بنوبة قلبية الآن.
- الحقيقة: هي علامة تحذيرية وليست نوبة؛ مع العلاج الصحيح وتغيير نمط الحياة، يمكن العيش لسنوات دون حدوث جلطة.
- الخرافة: إذا لم أشعر بألم شديد، فقلبي بخير.
- الحقيقة: كما ذكرنا، الحالات الصامتة موجودة، وضيق التنفس أو التعب قد يكونان العلامة الوحيدة لضيق الشرايين.
- الخرافة: يجب على مريض القلب التوقف تماماً عن ممارسة الرياضة.
- الحقيقة: الرياضة المعتدلة والمدروسة هي “علاج” للقلب وتساعد في بناء شرايين جانبية تعوض الانسدادات.
- الخرافة: الأدوية كافية ولا حاجة لتغيير النظام الغذائي.
- الحقيقة: الأدوية تتحكم في الأعراض، بينما الغذاء السليم يمنع تفاقم المرض الأساسي (تصلب الشرايين).
نصائح ذهبية من “بوابة HAEAT الطبية” 💡
يقدم لك فريقنا في بوابة HAEAT الطبية خلاصة الخبرات السريرية للتعايش الآمن والفعال مع هذه الحالة:
- قاعدة الـ 5 دقائق: إذا بدأت النوبة، توقف عن أي نشاط فوراً، تناول دواءك (النترات)، وإذا لم يختفِ الألم خلال 5 دقائق، اتصل بالإسعاف دون تردد.
- التدفئة في الشتاء: البرودة تؤدي لانقباض الشرايين تلقائياً؛ احرص على تدفئة منطقة الصدر والرقبة جيداً قبل الخروج من المنزل في الطقس البارد.
- تجنب الوجبات العملاقة: الوجبات الدسمة والثقيلة تسحب كميات كبيرة من الدم للجهاز الهضمي، مما قد يحرم القلب من ترويته ويحفز الذبحة.
- احمل “بطاقة الطوارئ”: احتفظ دائماً ببطاقة في محفظتك توضح تشخيصك، فصيلة دمك، والأدوية التي تتناولها، لتسهيل مهمة المسعفين.
- التنفس الوعائي: عند الشعور بضيق بسيط، مارس التنفس من الأنف ببطء لإرخاء الجهاز العصبي وتقليل سرعة ضربات القلب فوراً.
أسئلة شائعة
هل يمكنني ممارسة العلاقة الزوجية مع الذبحة الصدرية؟
نعم، في معظم الحالات المستقرة، يعتبر النشاط الجنسي آمناً إذا كان المريض قادراً على صعود طابقين من الدرج دون ألم. ومع ذلك، يجب استشارة الطبيب وتجنب أدوية الضعف الجنسي مع أدوية النترات بسبب التداخل الخطير.
هل تؤثر الذبحة الصدرية على القدرة على الطيران؟
السفر بالطائرة آمن لمعظم المرضى المستقرين، لكن يجب استشارة الطبيب قبل الرحلات الطويلة، والحرص على حمل الأدوية في الحقيبة اليدوية، وتجنب الجفاف أثناء الرحلة.
هل يختفي ألم هذه الذبحة تماماً بعد تركيب الدعامة؟
في كثير من الأحيان نعم، لكن الدعامة تعالج منطقة واحدة فقط؛ لذا يجب الاستمرار في تناول الأدوية لمنع ظهور تضيقات جديدة في أماكن أخرى من الشرايين التاجية.
الخاتمة
تمثل الذبحة الصدرية نقطة تحول تتطلب وعياً طبياً والتزاماً صارماً بنمط حياة صحي لضمان بقاء القلب في حالة كفاءة عالية.
تذكر دائماً أن هذه الآلام هي لغة قلبك للتواصل معك، والاستجابة السريعة لها عبر التشخيص الدقيق والعلاج المتقدم هي أضمن وسيلة لحياة طويلة وخالية من المضاعفات.